Mesa de Comunicaciones Orales
EPOC y Patología respiratoria
Actual. Med. 2018; 103: (804). Supl. 11-54
Leer Artículo Completo
EP-08. ADECUACIÓN A LAS GUÍAS DE PRÁCTICA CLÍNICA DEL TRATAMIENTO FARMACOLÓGICO EN LOS PACIENTES HOSPITALIZADOS POR EXACERBACIONES DE EPOC
R. López Alfaro1, A. Portolés Callejón1, L. Giménez Miranda1, F. Moreno Verdejo1, E. Pereira Díaz1, R. García Contreras1, E. Calderón Sandubete1, F. Medrano Ortega1
1.Unidad de Gestión Asistencial de Medicina Interna. Complejo Hospitalario Virgen del Rocío. Sevilla
- Hartl S, López-Campos JL, Pozo-Rodríguez F, Castro-Acosta A, Studnicka M, Kaiser B et al. Risk of death and readmission of hospital-admitted COPD exacerbations: European COPD Audit. Eur Respir J [Internet]. 2016; 47(1): 113–21.
OBJETIVOS: Las exacerbaciones de la enfermedad pulmonar obstructiva crónica (EPOC) son una de las principales causas de ingreso hospitalario. Las guías de práctica clínica (GPC) más utilizadas en nuestro medio (GOLD y GesEPOC) incluyen recomendaciones para el tratamiento de dichas exacerbaciones. La información disponible sobre la adecuación a dichas recomendaciones es escasa. El objetivo de nuestro estudio es evaluar en la práctica clínica habitual la adherencia a las GPC en cuanto al tratamiento farmacológico.
PACIENTES Y MÉTODOS: Diseño: estudio observacional retrospectivo. Población: pacientes ingresados de forma consecutiva en el HUVR desde enero de 2015 con diagnóstico principal de exacerbación de EPOC (CIE-9-MC 491.84 y 518.84) identificados del CMBD local, hasta completar el tamaño muestral precalculado (n=108). Variables: edad, sexo, servicio de alta, tratamiento con β-2 agonistas de acción corta (SABA), anticolinérgicos de acción corta (SAMA), corticoides sistémicos (fármaco, dosis y días de duración), antibioterapia (fármaco, dosis y días de duración), criterios de Anthonisen (incremento de la disnea y del volumen y/o purulencia del esputo) para valorar el uso adecuado de la antibioterapia, adecuación a cada una de las recomendaciones específicas sobre tratamiento farmacológico de las guías GOLD y GesEPOC y adecuación global (cumplimiento de todas las recomendaciones sobre tratamiento) a GOLD y GesEPOC. Realizamos un análisis descriptivo de las distintas variables, calculando la adecuación en el total de pacientes evaluados y por servicio de ingreso.
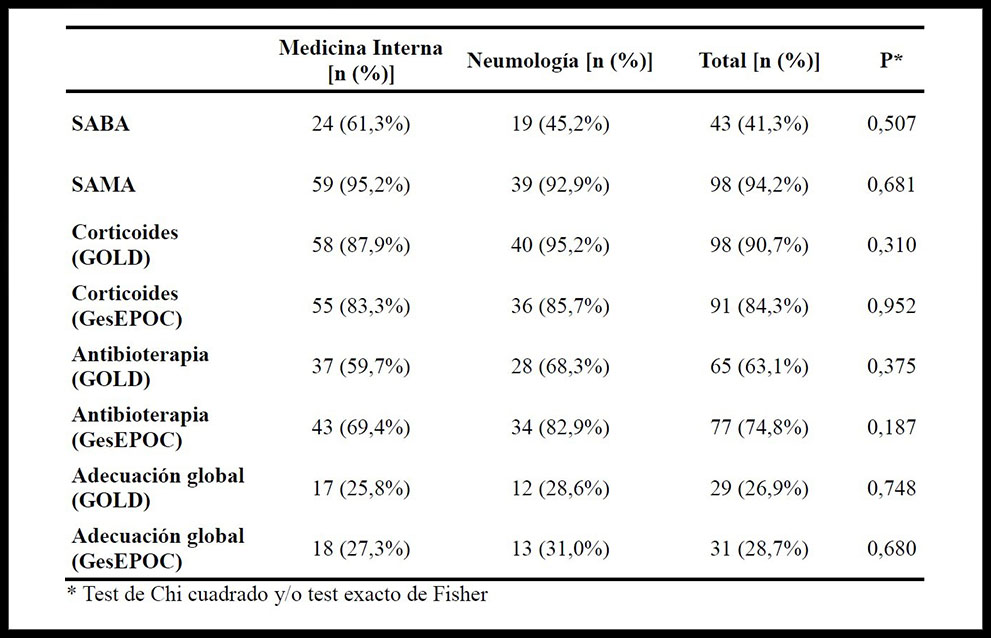
RESULTADOS: Se incluyeron 108 pacientes. El 81,5% fueron varones. El 61,1% habían ingresado en Medicina Interna y el 38,9% en Neumología. La edad media de los pacientes fue de 71,5 ± 11,7 años. Los resultados de la adecuación a las diferentes recomendaciones en el total de pacientes y por servicios se presentan en la tabla 1.
La dosis media de corticoides sistémicos fue de 80,4 ± 55,9 mg de prednisona/día y la duración media del tratamiento de 5,3 ± 5,7 días.
CONCLUSIONES:
- La tasa de adecuación a las GPC en cuanto a broncodilatadores de acción corta es baja en lo que respecta a los β-2 agonistas, y muy alta en cuanto a anticolinérgicos de acción corta.
- Los corticoides sistémicos tienen un uso ajustado a las GPC en las exacerbaciones de la EPOC, aunque se utilizan dosis mayores de las recomendadas.
- La adecuación de la antibioterapia tiene un amplio margen de mejora.
- La adecuación global del tratamiento farmacológico a las GPC es de un 26,9-28,7%, sin diferencias significativas entre los servicios de Medicina Interna y Neumología.
- En nuestro medio la adecuación global del tratamiento farmacológico de las exacerbaciones de la EPOC a las GPCs es baja y no existen diferencias de manejo terapéutico entre los pacientes ingresados en Medicina Interna y en Neumología.
Tabla 1
EP-09. PROGRESIÓN DE LA MICROBIOTA FÚNGICA EN PACIENTES CON FIBROSIS QUÍSTICA
E. Pereira Díaz1, R. López Alfaro1, F. Moreno Verdejo1, L. Giménez Miranda1, E. Quintana2, A. Calzada Valle1, J. Varela Aguilar1, E. Calderón Sandubete3
1.Medicina Interna
2.Neumología. Complejo Hospitalario Virgen del Rocío. Sevilla
3.Medicina Interna. Instituto de Biomedicina de Sevilla, Hospital Universitario Virgen del Rocío/ CSIC/Universidad de Sevilla, and CIBER de Epidemiología y Salud Pública. Sevilla
- Respaldiza, N et al., 2005. Prevalence of colonisation and genotypic characterisation of Pneumocystis jirovecii among cystic fibrosis patients in Spain. Clinical microbiology and infection: the official publication of the European Society of Clinical Microbiology and Infectious Diseases, 11 (12), pp. 1012–5.
OBJETIVOS: La presencia de una microbiota fúngica en las vías respiratorias de pacientes con Fibrosis Quística (FQ) se ha puesto de manifiesto en los últimos años. Mediante métodos de cultivos convencionales se ha establecido que las especies más prevalentes descritas son Cándida y Aspergillus. Sin embargo, la utilización de herramientas moleculares evidencia que esta micobiota puede estar subestimada y se desconoce su papel en la progresión de la enfermedad.
El objetivo, por lo tanto es describir los cambios a lo largo del tiempo de la microbiota fúngica y evaluar los parámetros clínicos relacionados con los pacientes con FQ.
PACIENTES Y MÉTODOS: Se trata de un estudio observacional de cohortes prospectivo de pacientes con FQ. Se recogieron datos clínicos y funcionales y una muestra de esputo al inicio y a los 6 y 12 meses de inclusión.
El estudio microbiológico se realizó en esputo por identificación del gen ITS fúngico mediante PCR anidada y la secuenciación de muestras positivas, conjuntamente se obtuvieron datos del cultivo microbiológico convencional. Se analiza la prevalencia de colonización fúngica y la relación con las variables clínicas de los pacientes y su evolución.
RESULTADOS: Se incluyeron 55 pacientes con FQ. Las especies fúngicas detectadas principalmente fueron: Cándida spp (36.8%); el hongo no cultivable P. jirovecii (32.7%), seguido por Aspergillus spp (11.7%) y Cladosporium spp (8.4%), además en un 30% de los pacientes con FQ se identifica más de una especie fúngica; siendo P. jirovecii el microorganismo que aparece más frecuentemente asociado a otras poblaciones. Durante el estudio, en sólo 2 pacientes no se identificaron hongos, y 15/55 mantuvieron la colonización. Los niveles de colonización fueron prácticamente similares durante todo el seguimiento, siendo frecuente el aclaramiento y la posterior colonización por diferentes especies.
A los 6 meses, los aislamientos fueron persistentes en 47.6% y se identificaron nuevos aislamientos en el 11.1% de los sujetos negativos. En el último punto 28% de los pacientes aclararon con respecto al inicio del estudio, y en un 16% de los sujetos negativos se identifican especies fúngicas.
El análisis de parámetros clínicos muestra que el tratamiento previo con corticoides inhalados favorece la presencia de hongos identificados mediante metagenómica. Además en los tres periodos del tiempo estudiados, los pacientes con FQ con identificación fúngica presentan una disminución del FEV1 (expresado en ml), aunque esta relación sólo es significativa en la segunda visita.
CONCLUSIONES: La colonización de los hongos en la vía aérea medida por técnicas metagenómicas proporciona información sobre la prevalencia y los factores asociados a esta colonización. Esta técnica permite la detección de hongos no cultivables y desconocidos, poniendo de manifiesto una microbiota fúngica diversa en la FQ que permanece en el tiempo. La presencia de nuevos aislamientos podría tener un impacto en la progresión de la enfermedad.
EP-10. SURFACTANTE PULMONAR Y CCL-18 EN PACIENTES CON EPOC COLONIZADOS POR PNEUMOCYSTIS JIROVECII
F. Moreno Verdejo1, L. Giménez Miranda1, E. Pereira Díaz1, V. Friaza2, R. López Alfaro1, C. de la Horra2, F. Medrano Ortega2, E. Calderón Sandubete2
1.Medicina Interna. Complejo Hospitalario Virgen del Rocío. Sevilla
2.Medicina Interna. Instituto de Biomedicina de Sevilla, Hospital Universitario Virgen del Rocío/ CSIC/Universidad de Sevilla, and CIBER de Epidemiología y Salud Pública, Sevilla
- Calderón E et al. Systemic inflammation in patients with chronic obstructive pulmonary disease who are colonized with Pneumocystis jirovecii. Clinical Infectious Diseases. 2007; 45 (2): 17-19.
OBJETIVOS: La Enfermedad Pulmonar Obstructiva Crónica (EPOC), es una enfermedad inflamatoria, en cuya fisiopatología influyen distintos factores. El surfactante pulmonar, lipoproteina constituida por Protenía A (SP-A) y D (SP-D), y la Quimioquina Humana Ligando 18 (CCL18), proteína expresada con monocitos, macrófagos y células dendríticas, intervienen en la respuesta inmune innata. Hay estudios que abalan, que la colonización del árbol respiratorio por Pneumocystis jirovecii, modifica la respuesta inmunitaria del paciente, pues altera estas proteínas, además, los niveles séricos de las mismas, se han correlacionado con resultados funcionales en EPOC, pudiendo representar, un marcador de respuesta inflamatoria y gravedad de la EPOC.
Los objetivos son Identificar los cambios en los niveles séricos de CCL18 en función de la gravedad de la EPOC, y su papel como marcador de respuesta inflamatoria y gravedad de la EPOC, y evaluar la relación entre las proteínas del surfactante pulmonar A (SP-A) y D (SP-D) y la respuesta inflamatoria sistémica en pacientes con EPOC colonizados por Pneumocystis jirovecii.
PACIENTES Y MÉTODOS: Se han incluido un total de 58 pacientes atendidos en la Unidad Médico-Quirúrgica de Enfermedades Respiratorias del Hospital Universitario Virgen del Rocío entre noviembre de 2009 y julio de 2012. Se obtuvieron muestras de sangre y esputo. La identificación de P. jirovecii como colonizador del árbol respiratorio se realizó sobre las muestras de esputo empleando PCR- Nested en el gen mtLSUrRNA. Los niveles de CCL-18, así como de SP-A y SP-D, se determinaron usando técnicas de ELISA con kits comerciales. Se clasificó a los pacientes en dos grupos en función de la gravedad, en EPOC leve (estadios I y II de la GOLD), y EPOC grave (estadios III y IV de la GOLD).
RESULTADOS: Se analizaron un total de 54 pacientes, de los cuales el 55,6% se incluían en el grupo de EPOC leve, y el 44,5% en EPOC grave. La edad media fue de 69,40 ± 1,51 años, siendo más del 80% de los pacientes varones. El 37% de los pacientes refería hábito tabáquico activo en el momento de la toma de la muestra. La prevalencia de colonización por Pneumocytis jirovecii fue del 34,48 %, sin diferencias significativas entre ambos grupos de EPOC. La concentración media de CCL18 en el total de la muestra, fue de 2603,64 pg/mL, con niveles de 836,70 pg/ml en el grupo de EPOC leve colonizados y de 1985,35ng/ml de los no colonizados (p= 0,343). En los sujetos de EPOC severa el valor obtenido fue de 4330,55 pg/ml, no alcanzando cifras significativas con respecto a la colonización (p=0,435). Con respecto a la proteína SP-A, la concentración media en el grupo de pacientes con EPOC es de 39,98 ng/ml. En individuos colonizados por Pneumocystis es de 41,86 ng/ml, y de 38,93 ng/ml, en el grupo no colonizado (p=0,388). La concentración media de la proteína SP-D en el total de la población es de 109,34 ng/ml. Siendo de 91,77 ng/ml, en los sujetos colonizados, y de 119,09 ng/ml, en pacientes no colonizados (p=0,063).
CONCLUSIONES: Los niveles séricos de SP-A y SP-D no se ven alterados por la presencia de colonización por Pneumocystis jirovecii en pacientes con EPOC y no parecen tener relación con la respuesta inflamatoria sistémica observada en ellos. Sin embargo, si se observa un aumento significativo en los niveles séricos de CCL18 en pacientes con EPOC grave, con respecto a leve, lo que sugiere una correlación, no solo con el grado de respuesta inflamatoria, sino también con la gravedad de la EPOC.