Mesa de Comunicación Orales Breves
Paciente Pluripatológico y Envejecimiento
Actual. Med. 2018; 103: (804). Supl. 47-54
Leer Artículo Completo
PP-01. PERFIL SOCIODEMOGRÁFICO, COMORBILIDADES Y ETIOLOGÍA DE LOS PACIENTES INGRESADOS POR PANCREATITIS EN EL HOSPITAL COMARCAL DE MELILLA
J. Osuna Sánchez1, A. Matas Cobos1, R. Martín-Vivaldi Jiménez1, B. Jucha Taybi1, S. Cortiñas Jurado1, J. Ampuero Ampuero1
1.Medicina Interna. Hospital Comarcal. Melilla
- Vege SS, DiMagno MJ, Forsmark CE et al. Initial Medical Treatment of Acute Pancreatitis: American Gastroenterological Association Institute Technical Review. Gastroenterology 2018; 154: 1103.
- Banks PA, Bollen TL, Dervenis C et al. Classification of acute pancreatitis–2012: revisión of the Atlanta classification and definitions by international consensus. Gut 2013; 62: 102.
OBJETIVOS: Realizar un estudio descriptivo retrospectivo de pacientes ingresados con la pancreatitis en el servicio de Medicina Interna de nuestro hospital, analizando sus características demográficas atendiendo a sexo, edad, comorbilidades y factores de riesgo principalmente.
PACIENTES Y MÉTODOS: Se trata de un análisis descriptivo transversal de los pacientes con pancreatitis ingresados en medicina interna desde enero de 2014 a diciembre del 2016. Se llevó a cabo un estudio pormenorizado de todos los factores de riesgo que presentaban los pacientes, las comorbilidades asociadas, así como antecedentes personales. Hemos analizado los informes de alta de nuestro servicio junto con la revisión de historias clínicas. Se ha llevado a cabo un estudio descriptivo de las características de los pacientes utilizando medidas de frecuencia, analizando el tipo de muestra viendo si seguían o no la normalidad.
RESULTADOS: Hubo un total de 138 pacientes ingresados. De los cuales un 58% eran mujeres. La media de edad fue de 54,99±20,79 años (15 – 90). La estancia media fue de 11,38±8,24 días. Un 8,8% de los pacientes requirieron ingreso en la unidad de cuidados intensivos, un 8% fallecieron durante el ingreso y un 21% no tenían seguridad social. Un 44,2% era de etnia caucásica, un 54,3% bereber y un 1,4% eran judíos. Como principales fármacos que tomaban los pacientes encontramos los IECAS (16,7%), antiagregantes (15,2%), betabloqueantes (13,8%), fármacos dislipemicos (15,9%) y antidiabético oral (12,3%).
Con respecto a los antecedentes personales un 37,7% referían HTA; 5,1% ICC; 5,1% cardiopatía isquémica previa; 21,7% DM; 26,1% dislipemia; un 8% neoplasia (activa o no) y un 26,8% eran obesos.
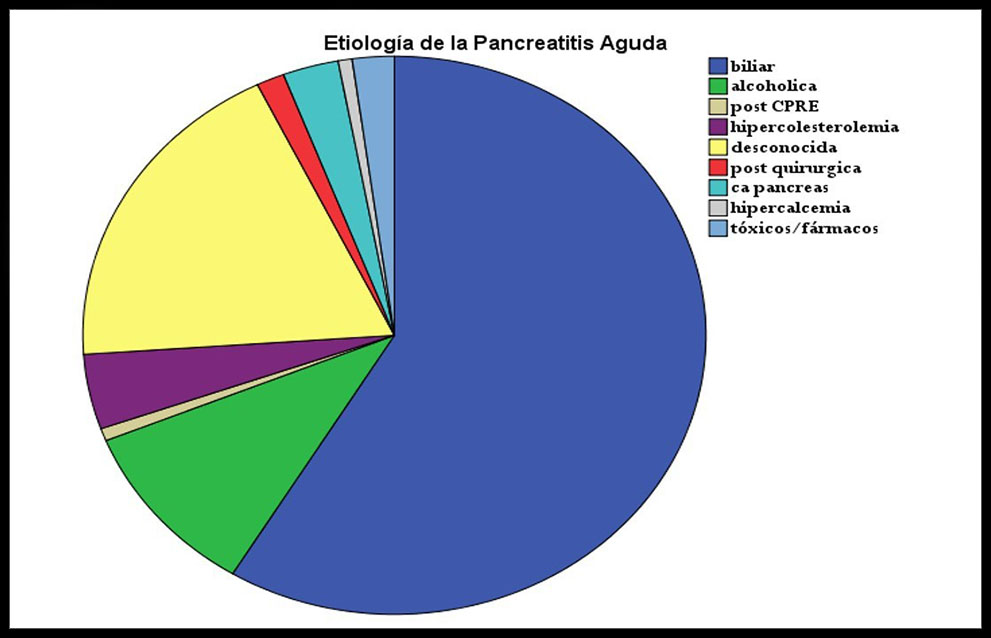
En cuanto a la etiología un 58,7% era de origen biliar; 18,8% desconocida; 10,1% alcohólica; 4,3% por hipercolesterolemia y 2,9% por cáncer de páncreas entre las más destacadas.
CONCLUSIONES: La Pancreatitis Aguda se define como la reacción inflamatoria aguda del páncreas, que asienta sobre una glándula anteriormente sana y provoca su auto digestión. Su incidencia oscila entre la cuarta y sexta década de la vida, y su mortalidad entre un 30-50% en el caso de pancreatitis grave. La evolución de la enfermedad depende de la extensión de la necrosis pancreática y extrapancreática, del estado físico del enfermo, y del tratamiento intensivo y precoz, cursa con complicaciones locales y sistémicas que condicionan marcada morbimortalidad, existiendo controversia en puntos importantes del manejo médico y quirúrgico.
En nuestro centro y dada nuestra localización geográfica, la edad media de nuestras pancreatitis es menor que en los centros de la península, siendo, de forma global, los pacientes menos comorbidos y teniendo menor mortalidad. La principal etiología es la biliar seguida por la causa criptogenética.
Figura 1
PP-02. VALORACIÓN DE SOBRECARGA DEL CUIDADOR DEL PACIENTE ANCIANO FRÁGIL
A. Dil Martínez1, C. Rodríguez Fernández1, J. Fernández Calzado1
1.Medicina Interna. Complejo Hospitalario Torrecárdenas. Almería
- Arbués, ER. Cuid Salud / 2017 / 14: 5-24. CDID 703179_1.
OBJETIVOS: Analizar la relación existente entre la situación funcional del paciente y el nivel de sobrecarga que presenta su cuidador Poner en marcha habilidades que incrementen la seguridad del cuidador.
PACIENTES Y MÉTODOS: Se analizó una muestra de 20 pacientes frágiles hospitalizados y a sus respectivos cuidadores durante el periodo de enero del 2016 a junio del 2016 de la unidad de gestión de medicina interna del C. H. Torrecárdenas.
Para valorar la capacidad funcional del anciano se aplicó en índice de barthel y para valorar la sobrecarga del cuidador se utilizaron la escala de zarit y el test de índice de esfuerzo del cuidador a su ingreso en la unidad
RESULTADOS: Un 87% de los pacientes estudiados presentaban una dependencia severa en el índice de barthel. Con respecto a los cuidadores, la puntuación media del test de zarit fue de 57% (sobrecarga intensa) y un diagnóstico de sobrecarga según el test de índice de esfuerzo del cuidador con una puntuación superior a 6.
CONCLUSIONES: Después de la interpretación de los resultados obtenidos, observamos que un elevado porcentaje de cuidadores presentan una sobrecarga intensa, siendo una detección precoz de la misma una herramienta fundamental para establecer habilidades e intervenciones que la disminuyan.
PP-03. ¿MANEJAMOS IGUAL LA INSUFICIENCIA CARDIACA EN EL PACIENTE PALIATIVO?
M. Erostarbe Gallardo1, J. García García1, S. Vergara López1, J. Mira Escarti1
1.Medicina Interna. Complejo Hospitalario de Especialidades Virgen de Valme. Sevilla
- Formiga F, Moreno-Gonzalez R, Chivite D, Franco J, Montero A, Corbella X (2017). High comorbidity, measured by the Charlson Comorbidity Index, associates with higher 1-year mortality risks in elderly patients experiencing a first acute heart failure hospitalization. Aging Clinical and Experimental Research. https: //doi.org/10.1007/s40520-017-0853.
OBJETIVOS: Describir una población de pacientes con insuficiencia cardiaca que ingresan en un hospital de cuidados paliativos y comparar las diferencias en el manejo y el tratamiento de esta patología frente a los pacientes ingresados en un hospital de agudos.
PACIENTES Y MÉTODOS: Se incluyen aquellos pacientes ingresados durante los años 2015-2016 en Medicina Interna con diagnóstico al alta de insuficiencia cardiaca, diferenciando aquellos que ingresan en una planta de cuidados paliativos. Las variables fundamentales incluidas fueron las principales características demográficas, las comorbilidades presentes, el tratamiento al alta, la escala de dependencia Barthel, la escala de comorbilidad Charlson, la etiología y el tipo de insuficiencia cardiaca (preservada, moderadamente reducida y reducida).
RESULTADOS: Se toma una muestra al azar de 113 pacientes, de los cuales, el 61% eran mujeres. La mediana de edad era de 80 años en la planta de agudos y de 86 en la planta de paliativos. La comorbilidad más frecuente era la hipertensión arterial, presente en más del 80% de los casos. El 60% de los pacientes paliativos presentaban una dependencia moderada-severa (Barthel60), frente al 40% de los pacientes agudos con un p=0.001. El 97% de los pacientes paliativos presentaban una comorbilidad elevada según la escala de Charlson, frente al 74% de los agudos (p=0.02). En el 43% de los pacientes paliativos, no tenemos disponible una ecocardiografía de referencia, a diferencia del otro grupo, donde tan solo no estaba disponible en l 1% de los casos. El 22% de los pacientes ingresados en la planta de agudos presentaba una insuficiencia cardiaca con fracción de eyección reducida, frente al 2% de los pacientes paliativos. En cuanto a los diuréticos de asa, se encontraban presentes en más del 80% de los casos en ambos grupos (p=0.65). El 83% de los pacientes paliativos no presentaba al alta un antagonista de los receptores mineralocorticoides (p=0.056). El 49% de los pacientes paliativos no presentan al alta un IECA (p=0.135). Con respecto a los betabloqueantes, tan solo estaban presentes al alta en el 33% de los pacientes paliativos frente al 64% de los agudos (p=0.002).
CONCLUSIONES: La comorbilidad y la dependencia son mucho más elevadas en los pacientes que ingresan en las unidades de cuidados paliativos. La ausencia de pruebas diagnósticas como la ecocardiografía conlleva que el clínico desconozca la presencia de posibles cardiopatías estructurales o de disfunción ventricular. Existen tratamientos que se han mostrado beneficiosos en algunos pacientes con insuficiencia cardíaca, sin embargo, son escasamente utilizados en esta población paliativa.
PP-04. FRACTURA OSTEOPORÓTICA DE CADERA: CARACTERÍSTICAS Y SEGUIMIENTO DE PACIENTES INGRESADOS TRAS UN PRIMER EVENTO
N. Castillo Fernández1, C. Ocaña Losada1, M. Soriano Pérez1, E. Manzano López1, J. Rodríguez Rodríguez1, M. Gómiz Rodríguez1, J. Serrano Carrillo de Albornoz1
1.Medicina Interna. Hospital de Poniente. El Ejido (Almería)
- García-Sempere A, Hurtado I, Sanfélix Genovés J, Rodríguez-Bernal C, Gil Orozco R, Peiró S et al. Primary and secondary non-adherence to osteoporotic medications after hip fracture in Spain. The PREV2FO population based retrospective cohort study. Scientific Reports. 2017; 7 (1).
OBJETIVOS: La fractura de cadera constituye una consecuencia grave de la osteoporosis, con una mortalidad al año aproximada del 30% y un gran impacto tanto en morbilidad como en calidad de vida. A pesar de su importancia, únicamente el 20-30% de los pacientes reciben algún fármaco osteoprotector tras el evento y, cuando es prescrito, la adherencia al mismo es baja. El objetivo de este estudio es revisar al año del alta hospitalaria tras un primer episodio de fractura de cadera osteoporótica, la supervivencia, la tasa de reingresos y, en los pacientes con tratamiento osteoprotector, la adherencia terapéutica y el seguimiento de las recomendaciones respecto al control de los niveles de vitamina D.
PACIENTES Y MÉTODOS: Realizamos inicialmente una revisión retrospectiva de los pacientes ≥ 65 años con fractura de cadera osteoporótica dados de alta durante los meses de Febrero y Marzo de 2017, describiendo sus características basales básicas y el tratamiento osteoprotector al alta. Posteriormente, revisamos la historia médica y farmacéutica al año de la hospitalización.
RESULTADOS: Un total de 25 pacientes fueron dados de alta por fractura de cadera osteoporótica en el periodo analizado. La edad media fue de 80,64 +/- 7,31 y existía un predominio de mujeres (72%) El 80% (n=20) de los pacientes tuvo una determinación durante el ingreso de niveles de vitamina D. El valor medio fue de 12,11 +/- 6,59 y solo 1 paciente presentaba valores normales. Un 72% (n=18) de los pacientes fueron dados de alta con algún tratamiento osteoprotector: 100% Vitamina D; 66,7 % (n=12) calcio, 16,7% (n=3) denosumab y 5,6% (n=1) bifosfonatos.
La mortalidad a los 12 meses fue del 20% (n=5) con una supervivencia media de 6,44 +/- 5,25 meses. Las principales causas de fallecimiento fueron la patología respiratoria y la oncológica. La tasa de reingreso al año fue del 36% (n=9) con un tiempo medio de reingreso tras el alta de 5,3 +/- 4 meses considerándose solo una de ellas (TVP) directamente relacionada con la fractura de cadera.
Solamente 6 pacientes tuvieron algún seguimiento de los niveles de vitamina D, con un valor medio de 35,35 ng/mL +/- 18,7 y un tiempo medio hasta el control de 4,91 +/- 2,88 meses. Únicamente el 44,4% (n=8) de los pacientes continuaban con tratamiento osteoprotector al año del alta: 100% Vitamina D; 87,5 % (n=7) calcio, 25% (n=2) bifosfonatos y 12,5% (n=1) denosumab. En los 10 pacientes que suspendieron el tratamiento osteoprotector a lo largo del año posterior al alta, el tiempo medio de tratamiento fue de 2,35 meses +/- 1,56 con calcio, 4,07 meses +/- 2,47 con vitamina D y 6 meses con denosumab.
CONCLUSIONES: Los pacientes ingresados con fractura de cadera osteoporótica tienen una edad media muy elevada y una alta prevalencia de déficit de vitamina D. Las tasas de reingreso y de mortalidad al año tras una fractura de cadera son altas (36% y 20% respectivamente) con una media de aparición en torno a los 5-6 meses. La adherencia a las recomendaciones indicadas en el informe de alta, tanto terapéuticas como para el control de los niveles de vitamina D, es baja. De los 18 pacientes con tratamiento osteoprotector al alta hospitalaria, solo un 44,4% lo continuaba a los 12 meses de la misma y únicamente el 33,3% tuvo un control de los niveles de vitamina D en ese periodo de tiempo.