Original
Caracterización de la neumonía adquirida en la comunidad grave en la UCI. Estudio retrospectivo de 2 años
Characterization of community-acquired pneumonia in the ICU. A 2-year retrospective study
Actual Med. 2020; 105 (811): 160-166 DOI: 10.15568/am.2020.811.or02
Recibido: 15/06/2020
Revisado: 05/07/2020
Aceptado: 29/10/2020
Resumen
Objetivo: Conocer las características clínicas y microbiológicas y el manejo de los pacientes con neumonía adquirida en la comunidad (NAC) ingresados en una UCI.
Material y métodos: estudio observacional retrospectivo en una UCI polivalente de 14 camas en Alcalá de Henares, Madrid, España. Se revisan los ingresos desde enero 2018 a diciembre de 2019, extrayendo los casos cuyo motivo de ingreso fue NAC. Recogemos datos demográficos, APACHE II, tratamiento al ingreso, aislamiento microbiológico, estancia y mortalidad. Se analizan los datos con el programa SPSS statistics 23.
Resultados: se recogieron un total de 41 casos. El principal motivo de ingreso fue la insuficiencia respiratoria aguda (IRA) (87,8%) seguido por inestabilidad hemodinámica asociada a IRA (7,3%). Los pacientes requirieron ventilación mecánica (VM) como soporte inicial en un 14,6% de los casos. El soporte ventilatorio inicial más frecuente fue la ventilación mecánica no invasiva en (48,8%) seguido por gafas nasales de alto flujo (26,8%). Finalmente precisaron VM un 48,8% de pacientes. La antibioterapia inicial empírica fue la combinación de betalactámico y fluoroquinolona o macrólido en un 78%; excluyendo los pacientes clasificados como inmunodeprimidos se dio dicha terapia en un 90,3%. El diagnóstico etiológico se alcanzó en 51%, siendo el patógeno más frecuentemente aislado el S. Pneumoniae seguido por el virus Influenza. La mortalidad global en la UCI fue del 14.6%. Se relacionaron con la mortalidad de forma estadísticamente significativa la inmunodepresión, la necesidad de fármacos vasoactivos, y la necesidad de ventilación mecánica.
Conclusión: El principal motivo de ingreso por neumonía de comunidad grave es la insuficiencia respiratoria aguda, precisando el uso de ventilación mecánica invasiva en la mitad de los casos. El soporte respiratorio inicial con OAF o VMNI no presenta diferencias estadísticamente significativas en cuanto a tasa de fracaso.
El germen más frecuente aislado en nuestra muestra es el Streptococcus pneumoniae, seguido del virus influenza. La mortalidad en la neumonía de comunidad grave se asocia fundamentalmente a necesidad de ventilación mecánica, fármacos vasoactivos y estado inmunitario del paciente.
Palabras clave: Neumonía comunitaria grave; Unidad de Cuidados Intensivos; Insuficiencia respiratoria aguda; Diagnóstico microbiológico.
Abstract
Purpose: to describe the clinical characteristics and outcomes of patients with community-acquired pneumonia (CAP) admitted to the Intensive Care Unit (ICU), analyzing the patients’ profile, microbiology isolations and treatment received.
Matherial and methods: a retrospective observational study was performed. Consecutive critically ill CAP patients receiving treatment a polivalent ICU were reviewed from january 1, 2018 to december 30, 2019. Main clinical characteristics, APACHE II, microbiological isolations, treatment, ICU stay and mortality were collected and analysed with SPSS 23 program.
Results: A total of 41 consecutive eligible individuals were reviewed. The main reason for admission was acute respiratoriy failure in 87.8% of patients, followed by shock (need of vasoactive drugs). 14.6% required intubation as an initial respiratory support. Non invasive mechanical ventilation was initiated in 48.8% followed by high flow oxigenation in 26.8%. Finally, 48.8% of pacients required mechanical ventilation (20/41).
The initial empiric treatment was a betalactamic and a macrolid or a quinolone in 78% of cases. In 51% there was an identifiable microbiological etiology. The isolation was S. Pneumoniae followed by Influenza virus. Global ICU mortality was 14,6%. Inmunosupression, need for vasoactive drugs and mechanical ventilation were related to higher mortality.
Conclusions: The main reason for admission for severe community pneumonia was acute respiratory failure, requiring the use of invasive mechanical ventilation in half of the cases. The initial respiratory support with HFOT or NIMV did not present statistically significant differences of failure rate.
The most frequent isolated germ in our sample was Streptococcus pneumoniae, followed by influenza virus. Mortality in severe community pneumonia was associated with the need for mechanical ventilation, vasoactive drugs, and the patient’s immune status.
Keywords: Community-acquired pneumonia; Intensive Care Unit; Respiratory failure; Microbiological diagnosis.
Leer Artículo Completo
INTRODUCCIÓN
La neumonía adquirida en la comunidad (NAC) presenta una incidencia anual de aproximadamente 5-11 casos por 100 habitantes. A pesar de la gran cantidad de estudios realizados sobre este tema, la incidencia real de las NAC es muy difícil de estimar ya que los casos leves-moderados o que reciben tratamiento domiciliario no son correctamente registrados.(1) La hospitalización varía entre 1-4 pacientes con neumonía por cada 1000 habitantes. La mortalidad de los pacientes hospitalizados puede llegar hasta el 23%. Una parte importante de estos fallecimientos se producen en las unidades de cuidados intensivos (UCI), presentando una mortalidad del 30-40% en algunas series (2–3). La combinación de neumonía de comunidad bacteriana y vírica es actualmente la octava causa de muerte en estados unidos y una de las causas de muerte por infección más altas en los países desarrollados. (4)
El término de NAC grave fue introducido en un primer lugar en las guías publicadas por la American Thoracic Society (ATS) y por la British Thoracic Society (BTS) ambas desde 1993, con sucesivas modificaciones hasta su última actualización de 2019 de la primera (5) y 2009 de la segunda (6). Partiendo de estas guías, en términos generales para la definición de NAC grave se tiene en consideración la afectación sistémica de la neumonía, su extensión radiológica y la necesidad de soporte ventilatorio. De forma práctica, en la mayoría de los estudios, se ha definido como NAC grave a la población de pacientes que fueron admitidos a la UCI (una definición retrospectiva), principalmente debido a la necesidad de soporte ventilatorio o por fallo hemodinámico. (7). La incidencia de NAC grave ha aumentado en la última década. En algunas series, el aumento ha sido de aproximadamente un 128% (8). Las guías clínicas previamente comentadas enfatizan en la importancia del apropiado, agresivo y temprano manejo de los pacientes con NAC ingresados en cuidados intensivos. (9–11) Gracias a las mismas, a pesar de dicho aumento en la incidencia, se ha conseguido mejorar el pronóstico y morbi-mortalidad reduciendo así los costes en su manejo. El cuidado de estos enfermos de forma concordante con estas guías, se asocia con el aumento de supervivencia. (12–13).
La etiología microbiológica de la neumonía está influenciada por la epidemiología y el estado inmunológico del paciente. (14). Existen diferencias en la flora causante de la NAC y la neumonía nosocomial. (15). En la NAC el patógeno más frecuentemente aislado históricamente, es el Streptococcus pneumoniae, sin embargo, con la introducción de nuevas medidas de detección de microorganismos como la reacción polimerasa viral, la coinfección vírica, se empieza a detectar cada vez con mayor frecuencia. En algunas series, la coinfección o neumonía por virus, llega al 33% de los casos. (16). Llega a superar incluso a la bacteriana en algunas series, causando también neumonitis grave y síndrome de distress respiratorio grave (17). Muchos tipos de virus, no exclusivamente influenza, pueden causar neumonitis (virus respiratorio sincital, parainfluenza y metaneumovirus, adenovirus, coronavirus y rinovirus) (18).
El objetivo del presente estudio es describir y analizar la NAC grave en la UCI. Para ello se analizan las principales características clínicas del paciente, el tipo y necesidad de soporte respiratorio, así como las características microbiológicas de la neumonía y su tratamiento, con intención de objetivar relación entre mortalidad y alguna de dichas características analizadas.
MATERIAL Y MÉTODOS
Se realiza un estudio retrospectivo, observacional, con todos los enfermos que ingresan en el Servicio de Medicina Intensiva en un Hospital Universitario con el diagnóstico de Neumonía adquirida en la comunidad, en el periodo de tiempo transcurrido entre el 1 de enero de 2018 hasta el 31 de diciembre de 2019. No se incluyen pacientes inmunodeprimidos por enfermedad oncohematológica, neumonía nosocomial o asociada a los cuidados sanitarios.
Se analizaron las variables: edad, sexo, APACHE II, días de ingreso en medicina intensiva, soporte respiratorio inicial y a lo largo del ingreso, porcentaje de pacientes que requieren ventilación mecánica y mortalidad durante su estancia en Medicina Intensiva. Se recogen a su vez principales antecedentes médicos, antibioterapia iniciada al ingreso en UCI. Se recoge el microorganismo o causa etiológica de la neumonía (vírica o bacteriana) y el subtipo, así como el método de detección.
En cuanto a los antecedentes médicos personales previos a su ingreso en UCI de los pacientes recogidos son: diabetes mellitus (DM), enfermedad pulmonar crónica (EPOC), inmunodepresión (toma crónica de corticoides por enfermedad no oncohematológica), enfermedad cardiovascular y cirrosis.
En cuanto a la causa de ingreso en la unidad consideramos la insuficiencia respiratoria aguda (IRA) definida por PO2 arterial<60 mmhg o por saturación mediante pulsioximetría <88% y el shock definido como hipotensión que no responde a fluidos y requiere fármacos vasoactivos.
Registramos el soporte respiratorio inicial al ingreso, pudiendo tratarse de oxigenoterapia de alto flujo (OAF), ventilación mecánica no invasiva (VMNI), oxigenoterapia convencional (OC) y ventilación mecánica (VM). Se han analizado los pacientes que requieren ventilación mecánica tras fracaso de soporte de OC, OAF o VMNI. Se analiza el porcentaje de fracaso de cada uno y se compara entre sí. Como principales causas de dicho fracaso consideramos la imposibilidad de mantener una oxigenación adecuada por empeoramiento de gradiente alveolo-arterial, desarrollo de encefalopatía hipercápnica, coma, parada cardio respiratoria, situación de shock de cualquier etiología o mala tolerancia clínica.
Se recoge la antibioterapia pautada en el momento del diagnóstico de NAC. Se especifica la microbiología obtenida y su forma de obtención. Comparamos las características y las principales diferencias en los resultados de la neumonía bacteriana y vírica.
Se realiza el análisis estadístico mediante la herramienta IBM®SPSS Statistics 23. La normalidad de las variables ha sido establecida mediante el test de komogorov-Smirnov. Las variables cuantitativas con distribución normal han sido expresadas como media ± desviación estándar (rango). Estas, han sido comparadas mediante test T-Student o ANOVA. Las distribuciones cuantitativas que no seguían una distribución normal han sido comparadas utilizando Test de Wilcoxon y son expresadas como mediana y rango intercuartílico. Las variables cualitativas son mostradas como números y porcentajes. Son comparadas mediante test de McNemar y Chi-cuadrado. El nivel de significación estadística se ha establecido con valores de p menores de 0.05. Los resultados son expresados como intervalos de confianza del 95%.
El estudio cuenta con la aprobación del Comité Ético de Investigación Clínica del Hospital Príncipe de Asturias. El tratamiento de los datos ha sido realizado con las medidas de seguridad establecidas en cumplimiento de la Ley Orgánica 15/1999 de Protección de datos de carácter personal.
RESULTADOS
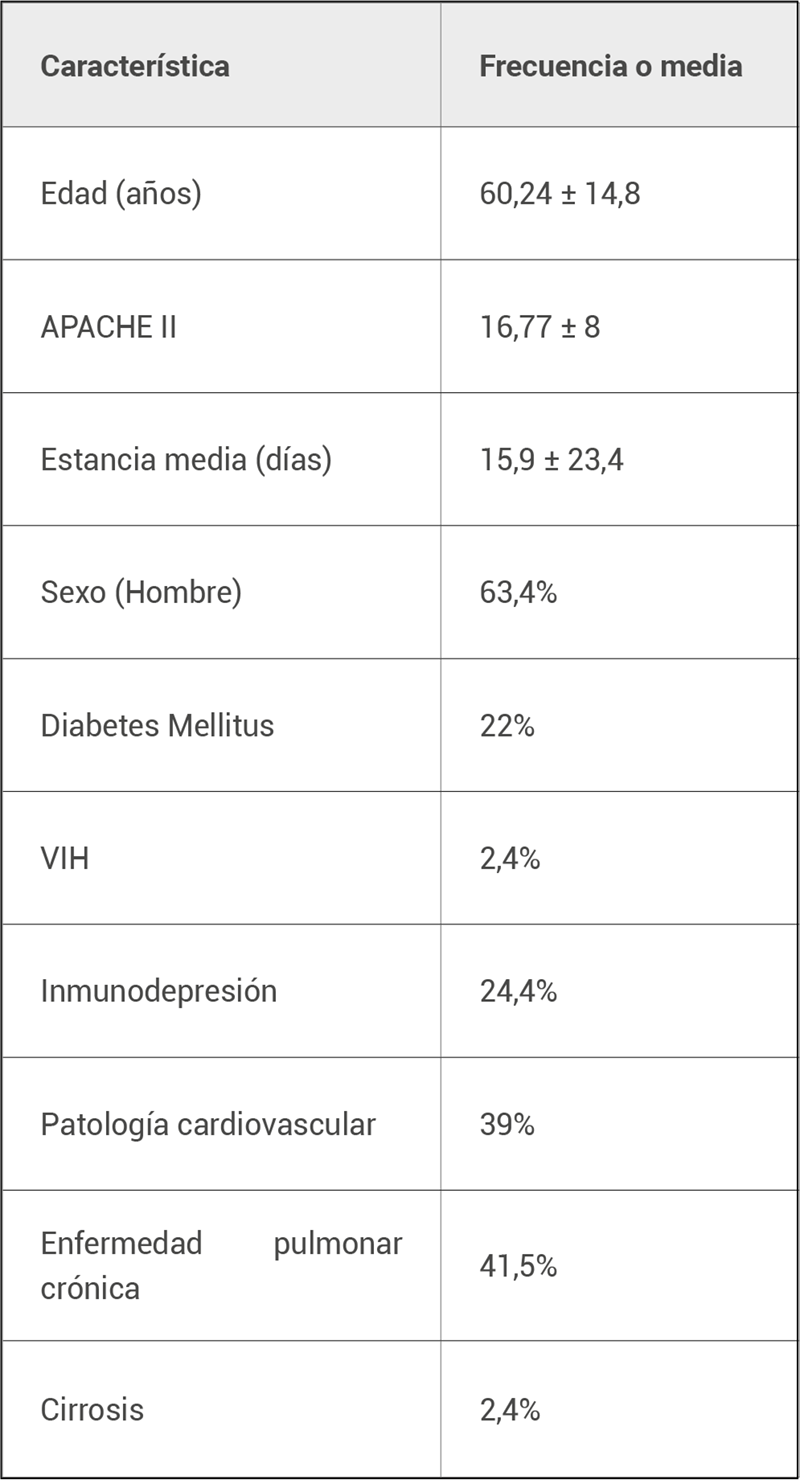
Se recogen y analizan un total de 41 casos de NAC grave (acordes con cumplimiento de NAC grave según las últimas guías ATS/IDSA(5) ). Las principales características de los pacientes se muestran en la tabla 1. La enfermedad previa más frecuentemente presentada fue EPOC (41,5%). El APACHE II medio fue de 16,77 ± 8.
Tabla 1. Características clínicas de la muestra.
La principal causa de ingreso en la UCI fue por IRA con necesidad de alto soporte respiratorio (soporte distinto a OC), siendo el 87,8% de la muestra. Le siguen el shock con insuficiencia respiratoria (7,3%) y shock aislado como tercera causa de ingreso (4,9%). A lo largo del ingreso precisaron soporte vasoactivo un 48,8% de los pacientes.
En cuanto al soporte respiratorio inicial, un 14,6% de los pacientes requirieron intubación orotraqueal y conexión a ventilación mecánica, el 48,8% se conectaron a VMNI, el 26,8% a OAF y un 9,8% precisaron oxigenoterapia convencional. Finalmente requirieron ventilación mecánica un 48,8% de pacientes (20/41). De los 14 pacientes que iniciaron soporte con una terapia distinta a la VM, que precisaron posteriormente la misma: 7 procedían del grupo de pacientes soportados con VMNI (35% de fracaso en dicho grupo), 6 procedían del grupo soportado con OAF (54% de fracaso en dicho grupo) y 1 paciente procedía de un soporte de OC. No hemos encontrado diferencias estadísticamente significativas entre el porcentaje de fracaso de VMNI y OAF (p=0.25).
La antibioterapia prescrita inicialmente de forma empírica fue la combinación de betalactámico (ceftriaxona) y fluoroquinolona o macrólido (levofloxacino y claritromicina) en un 78% de los casos en todos los pacientes y un 90,3% excluyendo los pacientes clasificados como inmunodeprimidos. 7 pacientes recibieron la combinación de betalactámico de mayor espectro (piperazilina-tazobactam o imipenem) junto con macrólido o fluroquinolona y un paciente recibió ceftriaxona en monoterapia.
En nuestra muestra se consiguió un diagnóstico etiológico en 21 pacientes (51,2%). En 10 pacientes (24,3%) se aisló algún tipo de virus (Influenza (4), Citomegalovirus(3), Herpes Virus (2), Adenovirus (1)). En 10 pacientes (24,3%) se aisló bacteria. (Streptococco pneumoniae (6), Haemophilus Influenza (1) E. Colli (1), Pseudomonas (2)). En 1 paciente se objetivó un aislamiento fúngico (Aspergillus (1)). Sólo se objetivó coinfección bacteriana y vírica en un paciente. Los aislamientos se objetivaron en muestras obtenidas en hemocultivos en 4 ocasiones, antigenuria en orina en 6, muestra respiratoria (aspirado o lavado broncoalveolar) en 9 casos. La PCR vírica fue positiva en 4 muestras.
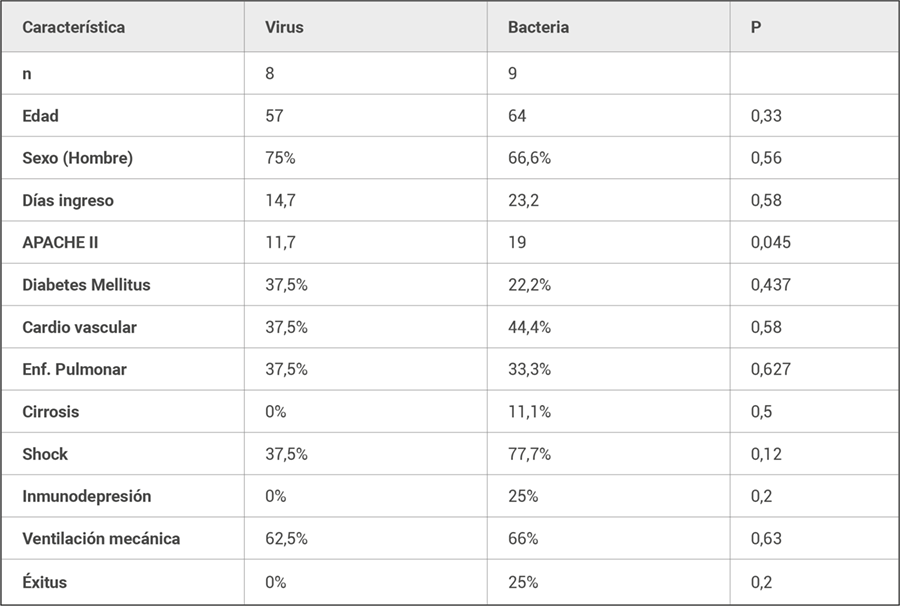
En la tabla 2 se comparan las principales características clínicas, necesidad de soporte vasoactivo, ventilación mecánica y mortalidad de los pacientes con aislamiento bacteriano o vírico excluyendo la coinfección. Se observa que la necesidad de ventilación mecánica y características del paciente son muy similares. Fallecieron 2/9 pacientes con aislamiento bacteriano y ninguno con aislamiento vírico; no hay diferencia estadísticamente significativa entre ambos.
Tabla 2. Características clínicas, soporte ventilatorio y hemodinámico y mortalidad entre neumonía vírica y bacteriana.
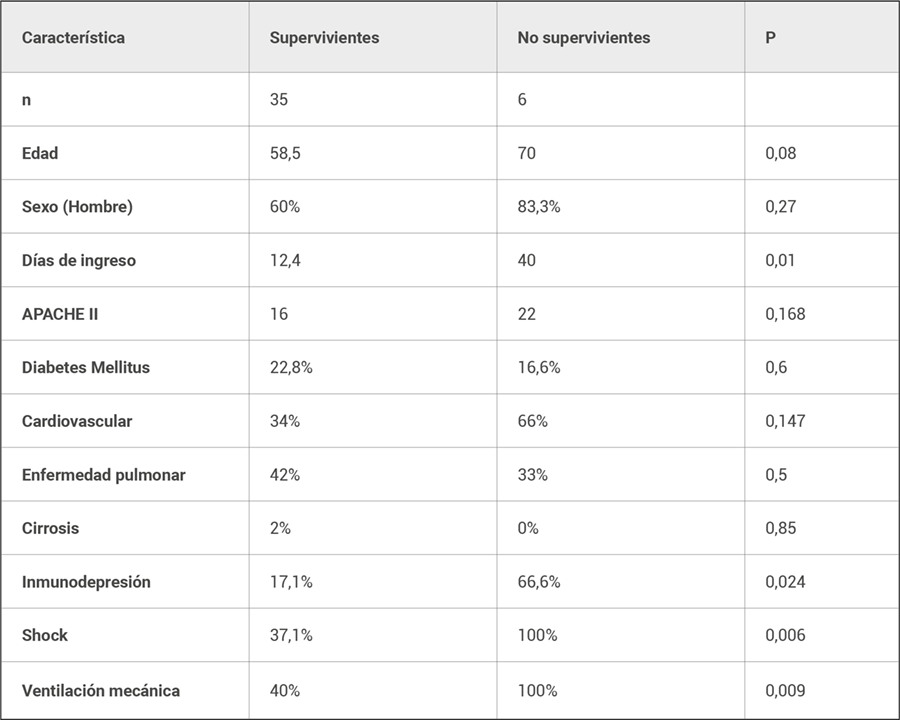
La mortalidad global de la UCI fue de 14,6%. En la tabla 3 se muestra la comparación características supervivientes y no supervivientes. Se asocian como factores relacionados con la mortalidad de forma estadísticamente significativa la inmunodepresión, necesidad de fármacos vasoactivos y la necesidad de ventilación mecánica. Se da en un mayor porcentaje una mayor edad, el sexo masculino, el antecedente CV, un mayor APACHE II, una mayor estancia media pero sin significación estadística.
Tabla 3. Comparación entre supervivientes y fallecidos.
DISCUSIÓN
En nuestra unidad de cuidados intensivos, han ingresado un total de 41 neumonías de comunidad. La causa de ingreso más frecuente ha sido la insuficiencia respiratoria aguda (87,8% de los casos) seguido de la combinación de esta y shock (7,3% de los casos). Actualmente, existen varios índices que evalúan la necesidad de ingreso en UCI de la neumonía de comunidad. CURB 65 (6), PSI (19), SMART COP (20) o los propuestos por la sociedad torácica americana (IDSA/ATS) (5) Los propuestos por la IDSA/ATS, especialmente la presencia de un criterio mayor (necesidad de fármacos vasoactivos o necesidad de ventilación mecánica), son los más respaldados por la bibliografía.
Un metanálisis publicado por Chalmers J. D. intenta responder a la pregunta de qué score predice mejor la necesidad de ingreso en cuidados intensivos (21). Los resultados se basan en el análisis de los valores en las curvas ROC. Los PSI y CURB65, algunos de los más utilizados, presentan sensibilidad y especificidad baja en cuanto a predictores de necesidad de UCI en comparación con la predicción de la mortalidad en pacientes con neumonía asociada a comunidad. El estudio recomienda el uso de los criterios recomendados en las guías de la sociedad torácica americana de enfermedades infecciosas (IDSA/ATS), dado que presentan mayor sensibilidad y especificidad que sus equivalentes valores en los scores CURB65 y PSI.
El soporte respiratorio administrado en nuestra unidad al inicio ha sido de forma mayoritaria ventilación mecánica no invasiva (48,8%), seguido por la oxigenoterapia de alto flujo (26,8%) y ventilación mecánica (14,6%). Sin embargo, el 48,8% de los pacientes, acabaron necesitando ventilación mecánica invasiva por fracaso de alto flujo o VMNI. En nuestra muestra, no se objetivan diferencias estadísticamente significativas en el fracaso de una u otra técnica (35% vs 54% P=0.25). Frat et al (22) publicaron un estudio en el que analizaron la tasa de fracaso de la oxigenoterapia de alto flujo o la ventilación mecánica como tratamiento de la insuficiencia respiratoria. Concluye que la oxigenoterapia de alto flujo, reduce la tasa de ventilación mecánica. Nosotros, no hemos objetivado esta diferencia en la insuficiencia respiratoria cuya causa es la neumonía de comunidad, probablemente por necesidad de una mayor muestra.
Entre las características de los pacientes, destaca la presencia de EPOC y antecedentes cardiovasculares. Aproximadamente un 40% de los pacientes los padecen. Estas características, son acordes con los datos epidemiológicos donde se destaca la incidencia de neumonía en estos grupos de población (2-4). El microorganismo aislado con más frecuencia en nuestra muestra es el Streptococcus Pneumoniae. Descrito como el patógeno aislado más frecuente en la mayoría de los estudios de neumonía de comunidad. (9). El segundo en frecuencia, es el virus Influenza. Destaca que se objetiva el mismo número de neumonías bacterianas que víricas (10 vs 10). Este fenómeno, se basa en la mejora de las técnicas de detección PCR vírica y en el aumento de su incidencia. Llega a superar incluso a la bacteriana en algunas series, causando también neumonitis grave y síndrome de distress respiratorio grave (17). Muchos tipos de virus, no exclusivamente influenza, pueden causar neumonitis. (virus respiratorio sincital, parainfluenza y metaneumovirus, adenovirus, coronavirus y rinovirus) (18). Nuestro estudio, nos ha permitido realizar un análisis comparativo entre neumonía bacteriana y vírica. No hemos objetivado diferencias estadísticamente significativas en cuanto a mortalidad, necesidad de ventilación mecánica o mayor incidencia en función de patología de base. Sí hemos objetivado diferencias estadísticamente significativas en cuanto a valores en el índice de gravedad APACHE II, en relación a mayor necesidad de fármacos vasoactivos en la neumonía bacteriana (77,7% vs 37,5%).
Las guías de manejo actuales, no recomiendan realización de pruebas microbiológicas a todos los pacientes diagnosticados de neumonía. Sí lo recomiendan en las neumonías graves o con sospecha de multiresistencias. (18). En nuestra muestra de neumonías grave, hemos objetivado micro organismo en el 51,2% de los pacientes. La muestra respiratoria (aspirado, esputo o lavado bronquioalveolar) mostraron la mayor rentabilidad (9 casos) seguido de la antigenuria en orina (6 casos) y los hemocultivos y PCR virus (4 casos).
En el análisis de la mortalidad, la muestra presenta una mortalidad del 14,6% (6 pacientes). Se asocian como factores relacionados con la mortalidad de forma estadísticamente significativa la inmunodepresión, necesidad de fármacos vasoactivos y la necesidad de ventilación mecánica. Estos factores, son reconocidos como factores independientes de mortalidad en las unidades de cuidados intensivos. (23).
El presente estudio cuenta con la limitiación de ser observacional, retrospectivo y unicéntrico. Sin embargo, cuenta con la ventaja de presentar un análisis de la neumonía de comunidad grave en cuidados intensivos, con análisis de fallo orgánico en general y por etiología bacteriana y vírica.
El principal motivo de ingreso por neumonía de comunidad grave es la insuficiencia respiratoria aguda, precisando el uso de ventilación mecánica invasiva en la mitad de los casos. El soporte respiratorio inicial con OAF o VMNI no presenta diferencias estadísticamente significativas en cuanto a tasa de fracaso.
El germen más frecuente aislado en nuestra muestra es el Streptococcus pneumoniae, seguido del virus influenza. La necesidad de ventilación mecánica, características del paciente y mortalidad, son similares entre la neumonía vírica y bacteriana. La mortalidad en la neumonía de comunidad grave se asocia fundamentalmente a necesidad de ventilación mecánica, fármacos vasoactivos y estado inmunitario del paciente.
REFERENCIAS BIBLIOGRÁFICAS
- ↑Lanks CW, Musani AI, Hsia DW. Community – acquired Pneumonia and Hospital – acquired Pneumonia. Med Clin North Am. 2019;103(3):487–501. doi: 10.1016/j.mcna.2018.12.008.
- ↑Restrepo MI, Anzueto A. Severe community – acquired pneumonia. Infect Dis Clin North Am. 2009;23(3):503-20. doi: 10.1016/j.idc.2009.04.003.
- ↑Mandell LA, Wunderink RG, Anzueto A, Bartlett JG, Douglas G, Dean NC, et al. Infectious Diseases Society of America/ American Thoracic Society consensus guidelines on the management of community acquired pneumonia in adults. Clin Infect Dis. 2007;44(Suppl 2): S27-72. doi: 10.1086/511159.
- ↑Liapikou A, Rosales-Mayor E, Torres A. The management of severe community acquired pneumonia in the intensive care unit. Expert Rev Respi. Med. 2014; 8(3): 293–303. doi: 10.1586/17476348.2014.896202.
- ↑Metlay JP, Waterer GW, Long AC, Anzueto A, Brozek J, Crothers K, et al. Diagnosis and treatment of adults with community acquired pneumonia. An official clinical practice guideline of the American Thoracic Society and Infectious Diseases Society of America. Am J Respir Crit Care Med. 2019; 200: e45– 67. doi: 10.1164/rccm.201908-1581ST.
- ↑Lim WS, Baudouin SV, George RC, Hill AT, Jamieson C, Le Jeune I, et al. The British Thoracic Society guidelines for the management of community acquired pneumonia in adults. Update 2009. Thorax. 2009; 64(Suppl 3):iii1–iii55. doi: 10.1136/thx.2009.121434
- ↑Arancibia F, Orlando P. Neumonía grave del adulto adquirida en la comunidad. Rev Chil Enferm Respir. 2005; 21( 2 ): 111-116. doi: 10.4067/S0717-73482005000200007
- ↑Woodhead M, Welch CA, Harrison DA, Bellingan G, Ayres JG. Community-acquired pneumonia on the intensive care unit: secondary analysis of 17,869 cases in the ICNARC Case Mix Programme Database. Crit Care. 2006; 10(Suppl 2):S1. doi: 10.1186/cc4927.
- ↑Restrepo MI, Mortensen EM, Rello J, Brody J, Anzueto A. Late admission to the ICU in patients with community-acquired pneumonia is associated with higher mortality. Chest. 2010;137(3):552-7. doi: 10.1378/chest.09-1547
- ↑Leroy O, Santre C, Beuscart C, Georges H, Guery B, Jacquier JM, et al. A five-year study of severe community-acquired pneumonia with emphasis on prognosis in patients admitted to an intensive care unit. Intensive Care Med. 1995;21(1):24-31. doi: 10.1007/BF02425150.
- ↑Dellinger RP, Levy MM, Rhodes A, Annane D, Gerlach H, Opal SM, et al. Surviving sepsis campaign guidelines committee including the pediatric subgroup. Surviving Sepsis Campaign: international guidelines for management of severe sepsis and septic shock, 2012. Intensive Care Med. 2013; 41(2):580-637. doi: https://doi.org/10.1097/CCM.0b013e31827e83af.
- ↑Menendez R, Torres A, Reyes S, Zalacain R, Capelastegui A, Aspa J, et al. Initial management of pneumonia and sepsis: factors associated with improved outcome. Eur Respir J. 2012;39(1):156-62. doi: 10.1183/09031936.00188710.
- ↑Corrales-Medina VF, Musher DM, Wells GA, Chirinos JA, Chen L, Fine MJ. Cardiac complications in patients with community-acquired pneumonia: incidence, timing, risk factors, and association with short-term mortality. Circulation. 2012; 125(6):773-81. doi: 10.1161/CIRCULATIONAHA.111.040766.
- ↑Cilloniz C, Martin-Loeches I, Garcia-Vidal C, San Jose A, Torres A. Microbial Etiology of Pneumonia: Epidemiology, Diagnosis and Resistance Patterns. Int J Mol Sci. 2016;17:2120. doi: 10.3390/ijms17122120.
- ↑Letourneau AR, Issa NC, Baden LR. Pneumonia in the immunocompromised host. Curr Opin Pulm Med. 2014;20:272-9. doi: https://doi.org/10.1097/MCP.0000000000000051.
- ↑Patel M, Dennis A, Flutter C, Khan Z. Pandemic (H1N1) 2009 influenza. Br J Anaesth. 2010;104(2):128–142. doi: 10.1093/bja/aep375
- ↑Khalid I, Alraddadi BM, Dairi Y, Khalid TJ, Kadri M, Alshukairi AN, et al. Acute management and long-term survival among subjects with severe middle-east respiratory syndrome coronavirus pneumonia and ARDS. Respir Care. 2016;61(3):340–348. doi: 10.4187/respcare.04325.
- ↑Gadsby NJ, Russell CD, McHugh MP, Mark H, Morris AC, Laurenson IF, et al. Comprehensive Molecular Testing for Respiratory Pathogens in Community-Acquired Pneumonia. Clin Infect Dis. 2016;62:817-23. doi: 10.1093/cid/civ1214.
- ↑Buising KL, Thursky KA, Robertson MB, Black JF, Street AC, Richards MJ, et al. A prospective comparison of severity scores for identifying patients with severe community-acquired pneumonia: reconsidering what is meant by severe pneumonia. Thorax. 2006; 61:419–424. doi: 10.1136/thx.2005.051326.
- ↑Charles PG, Wolfe R, Whitby M, Fine MJ, Fuller AJ, Stirling R, et al. SMART-COP: a tool for predicting the need for intensive respiratory or vasopressor support in community-acquired pneumonia. Clin Infect Dis. 2008;47:375–384. doi: 10.1086/589754.
- ↑Chalmers JD. Mandal P, Singanayagam A, Akram AR, Choudhury G, Short PM, et al. Severity assessment tools to guide ICU admission in community-acquired pneumonia: systematic review and meta-analysis. Intensive Care Med. 2011 Sep;37(9):1409-20. doi: 10.1007/s00134-011-2261-x.
- ↑Frat JP, Thille AW, Mercat A, Girault C, Ragot S, Perbet S, et al. High-flow oxygen through nasal cannula in acute hypoxemic respiratory failure. N Engl J Med. 2015 Jun 4;372(23):2185-96. doi: https://doi.org/10.1056/NEJMoa1503326.
- ↑Li G, Cook DJ, Thabane L, Friedric JO, Crozier TM, Muscedere J, et al. Risk factors for mortality in patients admitted to intensive care units with pneumonia. Respir Res. 2016;17(1):80. doi: 10.1186/s12931-016-0397-5.
INFORMACIÓN DEL ARTÍCULO
Conflicto de Intereses: Los autores/as de este artículo declaran no tener ningún tipo de conflicto de intereses respecto a lo expuesto en el presente trabajo.
Autor para la correspondencia: Clara Serrano Ferrer. Residente MIR 4 Medicina Intensiva. Hospital Alcalá de Henares. Calle Alcalde Sainz de Baranda, 25, escalera B, 1º centro · 28009 Madrid, España. E-mail: clara.sferrer@gmail.com