Original
Factores asociados a la oxigenación tras el acceso a la vía aérea en el paciente crítico
Oxigenación durante el aislamiento de la vía aérea. Oxygenation in airway access
Actual Med.2024;109(819):86-94 DOI: 10.15568/am.2024.819.or02
Recibido: 28/02/2023
Revisado: 14/03/2023
Aceptado: 02/08/2024
Resumen
Objetivo: Analizar el nivel de oxigenación mediante pulsioximetría (SatO2) que adquieren y mantienen los pacientes durante la secuencia de inducción anestésica rápida (SIAR) para el aislamiento de la vía aérea (VA).
Método: Estudio descriptivo transversal desarrollado en pacientes que han precisado aislamiento de la VA en el Servicio de Medicina Intensiva (SMI) del Hospital Universitario Poniente. Para el análisis se recogieron y analizaron los datos de pacientes sometidos al aislamiento de la VA mediante intubación orotraqueal (IOT) o cualquier técnica alternativa durante el año 2019 en dicho SMI.
Resultados: Se han recogido los datos de diecinueve pacientes (catorce hombres, cinco mujeres) de entre 18 y 80 años ingresados por diversos motivos y que precisaron aislamiento de la VA: insuficiencia respiratoria aguda (IRA) de etiología diversa, IRA por neumonía grave adquirida en la comunidad (NAC), hemorragia digestiva alta (HDA) con shock hemorrágico y patologías varias. Se les ha sometido a diversas pautas de SIAR y oxigenoterapia apneica previo aislamiento de la VA y se les ha monitorizado la SatO2 al inicio y al final de la técnica. Centrándonos en dicho parámetro al finalizar la técnica, de los diecinueve pacientes, doce (63,15%) han mantenido niveles por encima del límite de seguridad establecido en 92%, siete de ellos (42.11%) han mantenido una SatO2 del 100%. Se han registrado siete episodios de desaturación durante la técnica (36,85%). En cuatro de ellos (21,05%) la saturación bajó por debajo del 80%.
Conclusión: La cuantificación de la SatO2 es un mecanismo de monitorización imprescindible para las técnicas de aislamiento de la VA en el paciente crítico, resultando afectados dichos niveles por numerosas variables de las cuales la más importante en nuestro estudio ha sido la patología primaria que condicionó la necesidad de aislamiento de la VA.
Palabras clave: Secuencia de inducción; Anestésica rápida; Oxigenoterapia apneica; Saturación arterial de oxígeno.
ABSTRACT
Objetive: The objective is to analyze the levels of oxygen using pulse oximetry (SatO2) reached and maintained by critical patients during the Rapid Sequence Intubation (RSI) for airway maintenance.
Methods: Cross-sectional descriptive study developed in every patient that has required of airway maintenance in the Intensive Care Unit (ICU) of the Universitary Poniente Hospital. We collected and analyzed the data of all the patients subjected to airway maintenance through orotracheal intubation or any other alternative technique during 2019 in this ICU.
Results: We have registered the data of nineteen patients (fourteen men, five women) aged between 18 and 80 years old who were admitted into the ICU due to different pathologies and required airway maintenance: Acute Respiratory Failure (ARF)(6), Community Acquired Pneumonia (3), Upper Gastrointestinal Bleeding (UGB) associated with hemorrhagic shock (2), and diverse pathologies (8). They have been subjected to the use of different patterns of RSI alongside apneic oxygenation previous to airway maintenance and their levels of oxygen using SatO2 have been recorded both at the beginning and the end of the technique. Focusing on that parameter after the end of the airway maintenance, out of those nineteen patients, twelve (63,15%) have maintained SatO2 levels above the security limit established to be 92%, with seven of them (42,11%) consistently keeping a SatO2 of 100%. There have been records of seven patients (36,85%) suffering from a significant oxygen desaturation, with four of them (21,05%) being below the 80% range.
Conclusions: The monitoring of the SatO2 is an essential monitoring mechanism for airway maintenance techniques in the critical patient, with said levels being affected by numerous variables, with the most important one in our study being the pathology that made it necessary to give the patient an artificial airway passage.
Keywords: RSI; Apneic oxygenation; Arterial oxygen saturation.
Leer Artículo Completo
INTRODUCCIÓN
Los pacientes críticos constituyen uno de los grupos más complejos a la hora del abordaje terapéutico. Este trabajo se centrará en uno de los aspectos de la atención al paciente crítico, el control de la seguridad de las técnicas necesarias para mantener una adecuada oxigenación durante el acceso a la VA.
La SIAR se define como la administración de un agente hipnótico y un bloqueante neuromuscular (BNM), así como otros procedimientos con el fin de facilitar la IOT en el paciente crítico y minimizar el riesgo de aspiración (1,2). Está indicada en pacientes graves que necesitan aislamiento emergente de la VA. Este procedimiento que tiene una tasa de éxito elevada en la IOT definitiva (3), ha demostrado aumentar la seguridad del paciente durante la realización de la técnica (4).
La SIAR consta de siete actuaciones y su objetivo es establecer los criterios adecuados de seguridad y el mantenimiento de una adecuada oxigenación (1,5).
- Planificación y preparación: se debe comprobar el equipo necesario para llevarla a cabo (1). En esta fase se debe realizar una exploración anatómica del paciente para predecir si la intubación y/o ventilación puede ser dificultosa (5). Existen tres métodos muy útiles que ayudan a valorar potencialmente la dificultad para la ventilación (MOANS) e intubación (LEMON y distancia tiromentoniana) (6,7,8,9,10,11,12,13,14). (figura 1)
Figura 1. MOANS y LEMON: valoración de la dificultad para el acceso a la vía aérea
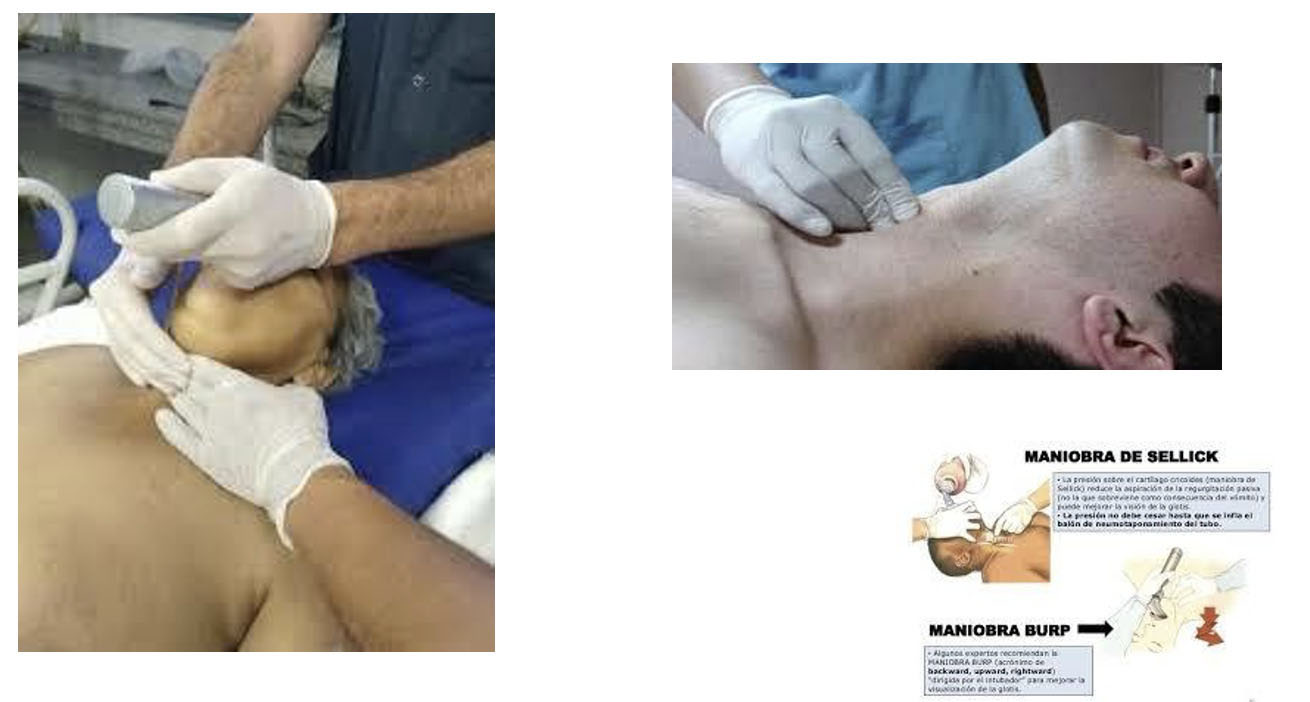
- Preoxigenación: administración de oxígeno mediante mascarilla reservorio (FiO2 de 1) durante 5 minutos para sustituir el nitrógeno de la capacidad residual funcional por oxígeno (desnitrogenación). Esto permite mantener a un paciente durante 3-8 minutos en apnea sin hipoxemia (15,16). Existen otras medidas como la utilización de oxigenoterapia nasal de alto flujo (ONAF) (17,18). Aunque no debe realizarse la ventilación manual con mascarilla y bolsa autohinchable, por el aumento de la presión gástrica y la posibilidad de regurgitación, en algunas ocasiones será imprescindible. En estos casos se puede recurrir a la técnica de Sellick para impedir la regurgitación (19,20,21,22,23).
- Pretratamiento: administración de fármacos antes de proceder a la inducción con el fin de mitigar los efectos adversos secundarios a la IOT. Para que sea efectivo, debe administrarse 3 minutos antes de comenzar la inducción.
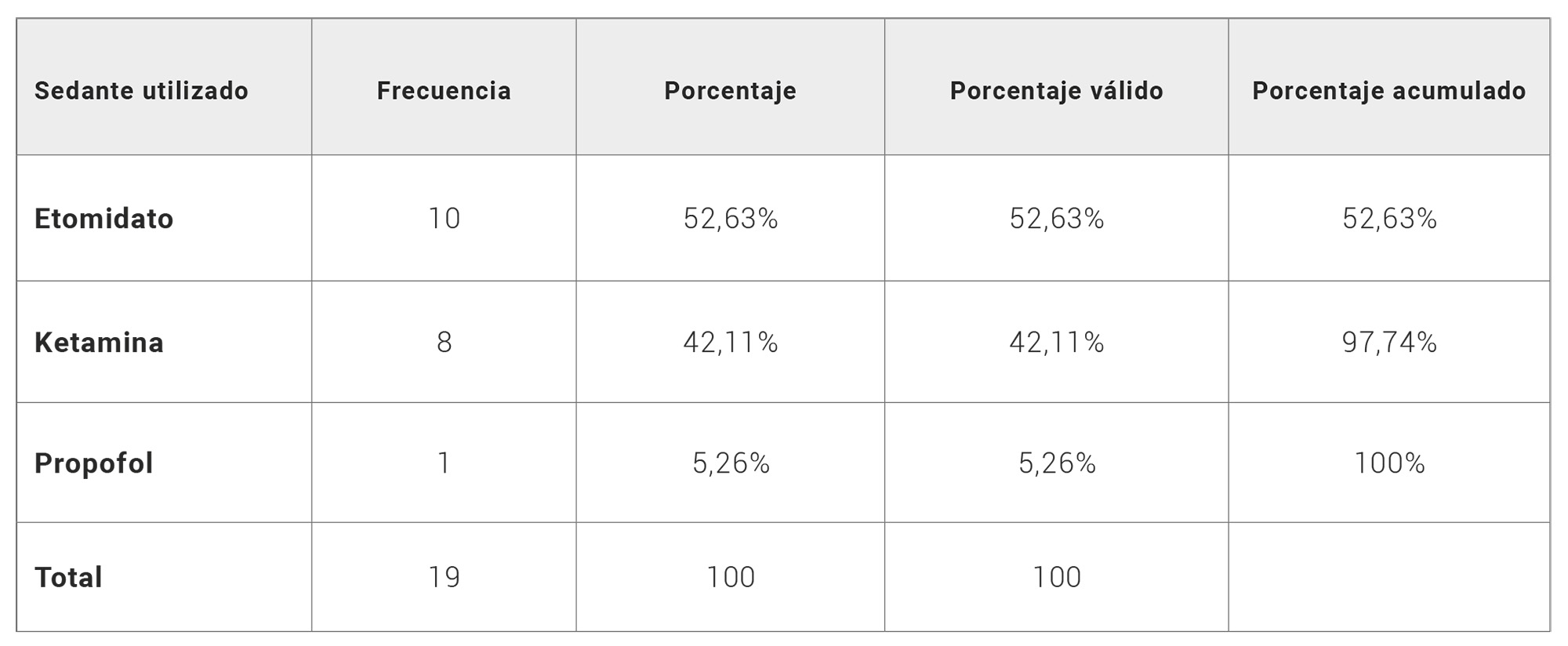
- Sedación y BNM: en la SIAR se procede a la sedación y BNM simultánea para minimizar el riesgo de broncoaspiración. Actualmente los sedantes más utilizados son: etomidato, ketamina y propofol. El BNM más utilizado es el rocuronio (20,21).
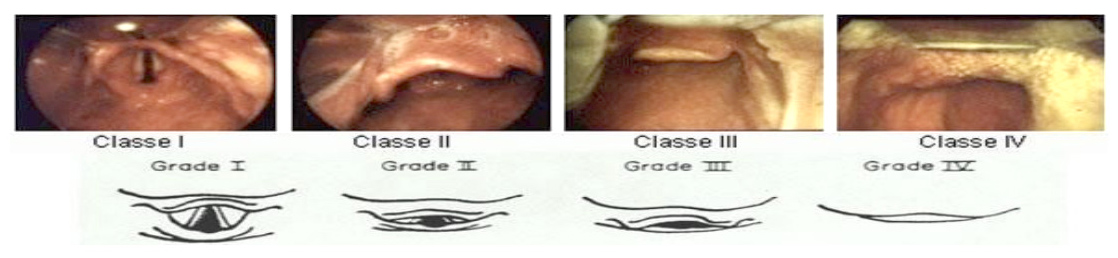
- Maniobra de Sellick y optimización de la visualización de la VA con la maniobra BURP. La posición ideal para la IOT es la llamada “sniffing the morning air” (olfateando el aire de la mañana) (1). Esta posición se logra con la cabeza hiperextendida con respecto al cuello y el cuello flexionado con respecto al tronco (excepto en el paciente con sospecha de lesión medular cervical), consiguiendo la alineación de los tres ejes (oral, faringeo y laringeo) para una visualización óptima de la glotis, facilitando la IOT (1). La clasificación de Cormack-Lehane determina si la intubación puede ser dificultosa (6,7). El grado I-II predice una intubación fácil y el grado III-IV una intubación difícil, en la que se aconseja la utilización del fiador en el tubo endotraqueal y realizar la técnica de BURP. (Figura 2,3)
Figura 2. Calsifi cación Cormack y Lehane.
Figura 3. Maniobra de Sellick (izquierda) y BURP (derecha).
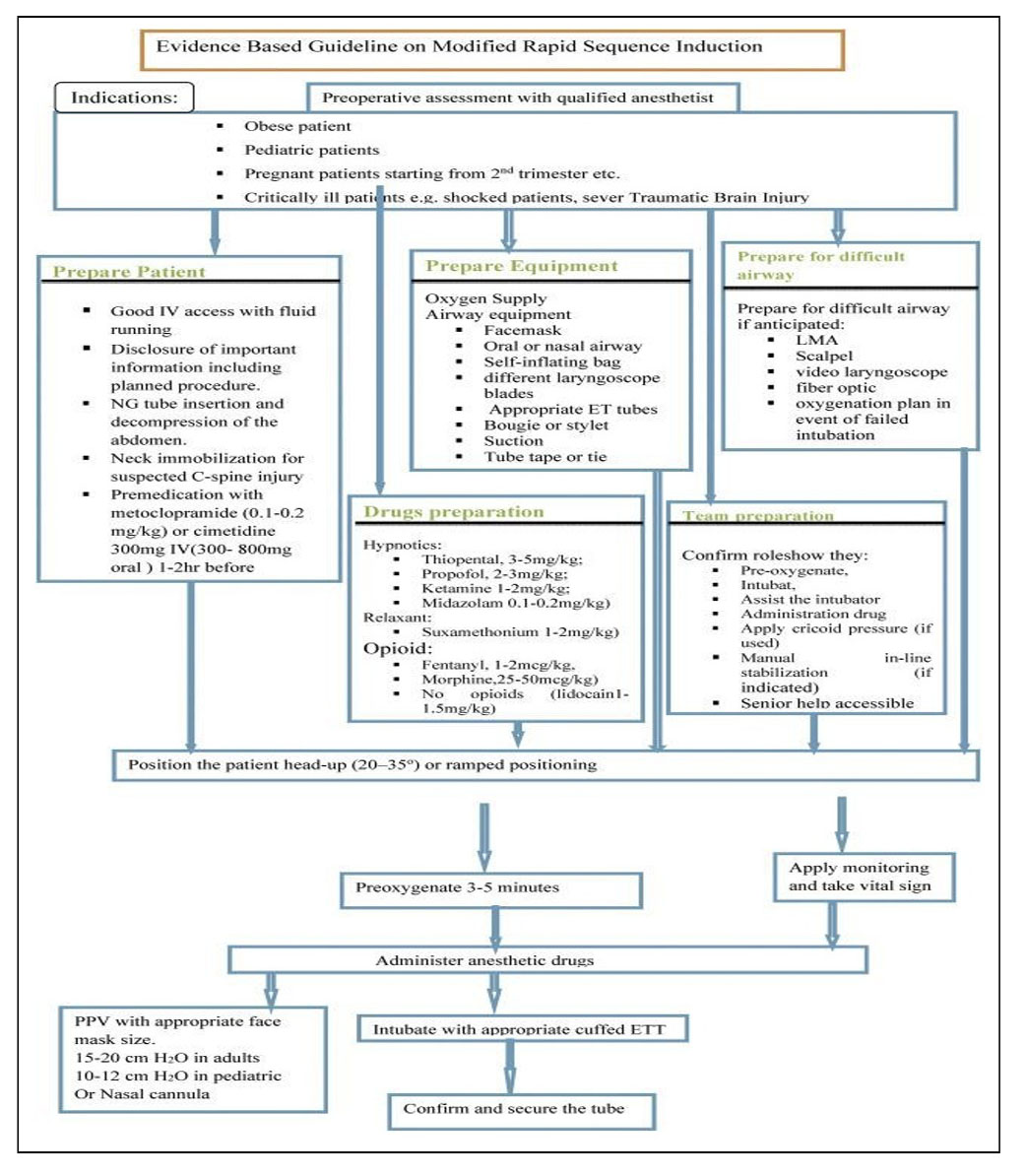
- Comprobación de la correcta localización del tubo endotraqueal: este proceso se realiza inmediatamente tras la intubación. Existen varios métodos disponibles, siendo el más útil el empleo de la capnografía (22). (Figura 4)
Figura 4. Revisión basada en la evidencia sobre la Siar (Sociedad de Cuidados Críticos)
Por todo lo descrito anteriormente y teniendo en cuenta que el acceso a la VA mediante IOT es la técnica de mayor riesgo en el paciente crítico es imprescindible conocer con exactitud los factores que pueden influir en el intercambio gaseoso durante la técnica y muy especialmente en la oxigenación ya que la caída de la presión arterial de oxígeno durante esta actuación es una de las causas más frecuente de comorbilidad en el paciente grave, siendo el objetivo principal analizar el nivel de oxigenación mediante pulsioximetría que adquieren y mantienen los pacientes críticos durante la realización de la SIAR para el aislamiento de la VA.
MATERIAL Y MÉTODOS
Estudio descriptivo transversal que analiza los datos de todos los pacientes ingresados en el SMI del Hospital Universitario Poniente de Almería a lo largo del año 2019 y que fueron sometidos al aislamiento de la VA mediante IOT o cualquier técnica alternativa e independientemente de la causa que condicionó el empleo de este recurso terapéutico siempre y cuando el aislamiento de la VA se produjera dentro de dicho SMI. Las variables analizadas fueron: edad, sexo, motivo de ingreso, causa que indica la necesidad de intubación, tipo de laringoscopia, tipos de secuencia de inducción, fármaco sedante, hipnótico, BNM, fármacos coadyuvantes, SatO2 al inicio de la maniobra, SatO2 mínima durante la maniobra, IOT o técnicas alternativas. Se generó una base de datos pseudoanonimizada.
Disponemos de la aprobación del Comité Provincial de Ética de la Investigación (Almería) con referencia TFG_21_05
RESULTADOS
Análisis descriptivo
Edad
La media de edad es de 55.42 años, con una desviación típica de 16,68. La mediana es de 60 años. Por debajo de los 46 años se encuentra el Percentil 25 (P25) mientras que por encima de los 66 se encuentra el Percentil 75 (P75). Podemos concluir que el 50% de los pacientes presentan una edad entre 46 y 60 años. La moda para la edad es de 60.
Sexo
El 73,68% de los pacientes son hombres (N=14), mientras que el 26,32% son mujeres (N=5).
Motivo de ingreso
Por orden de frecuencia: 6 de los pacientes ingresados (31,58%) acudieron por IRA; 3 (15,79%) por NAC y 2 (10,53%) por HDA cursando con shock hemorrágico. El resto de causas que condicionaron el ingreso en la unidad fueron patologías diversas en 8 pacientes del total de la muestra (42,1%), siendo las causas:
meningoencefalitis, intoxicación aguda con MDMA (3-4 metilendioxi-metanfetamina), enfermedad cerebrovascular aguda (ECVA) de origen hemorrágico, coma metabólico por insuficiencia renal aguda, traumatismo craneoencefálico (TCE) y shock hemorrágico.
Motivo de intubación
La indicación para el aislamiento de la VA en estos pacientes fue: 7 de los pacientes (36,84%) como consecuencia de una IRA primaria (origen respiratorio), entre los cuales podrían incluir a 3 pacientes (15,79%) que precisaron aislamiento de la VA por un cuadro de NAC. Otros 2 pacientes precisaron IOT como consecuencia de un cuadro de shock hemorrágico (10,53%). El resto de los pacientes que precisaron IOT (36,84%) estuvieron condicionados por diversos tipos de patologías: intoxicación por MDMA, coma estructural por meningoencefalitis, coma metabólico, insuficiencia renal aguda, TCE grave, complicaciones postquirúrgicas y un episodio de coma en el contexto de una ECVA de origen hemorrágico. En total, un 47,37% de los pacientes precisaron aislamiento de la VA por problemas no vinculados de forma directa con la esfera respiratoria. Cabe resaltar que algunos de los pacientes con IRA también presentaban comorbilidades, pero se ha considerado la IRA como el motivo principal.
Tipo de laringoscopia
A la hora del acceso a la VA mediante IOT se han empleado dos técnicas. La vídeolaringoscopia fue utilizada en el 63,15% de los pacientes y la laringoscopia convencional en el 36,85%, lo que pone de manifiesto la importante incorporación al mundo del paciente crítico que ha tenido la videolaringoscopia.
Tipos de secuencia de inducción
Hay 3 tipos de secuencia de inducción utilizadas: la SIAR-I, SIAR-II y SIAR-III; 10 de los pacientes estudiados (52,63%) fueron sometidos a la pauta SIAR-I; 8 (42,11%) a la pauta de SIAR-II y un único paciente fue sometido a la pauta SIAR-III (5,26%).
Farmacología
El fármaco sedante/hipnótico empleado, varía según la pauta de SIAR utilizada:
SIAR-I: Etomidato.
SIAR-II: Ketamina.
SIAR-III: Propofol.
Tabla 1. Tipo de agentes sedantes/ hipnóticos
El analgésico utilizado en las diferentes modalidades de SIAR ha sido el fentanilo ya que actualmente no se encuentra comercializado en España ningún otro agente morfinomimético con el perfil adecuado para esta secuencia.
De igual forma el BNM utilizado en las diferentes modalidades de SIAR ha sido el rocuronio ya que actualmente no se encuentra comercializado en España ningún otro BNM con el perfil adecuado para esta secuencia. Aunque todavía está disponible para su uso la succinilcolina, se ha dejado de utilizar debido a la cantidad de efectos secundarios e idiosincrasia asociada a este.
Ningún paciente ha requerido de fármacos coadyuvantes.
SATO2 al inicio de la maniobra
En nueve de los pacientes (47,37%) la SatO2 al inicio de la maniobra ha sido del 100 %, en dos del 98 % y otros dos han presentado una saturación del 95 %. El resto de valores solo se ha dado una vez. Podemos comprobar que la mediana es del 99%, y un cálculo del percentil 25 y 75 nos indica que el 50% de los valores está entre 99,5 y 100% de saturación.
SATO2 mínima durante la maniobra
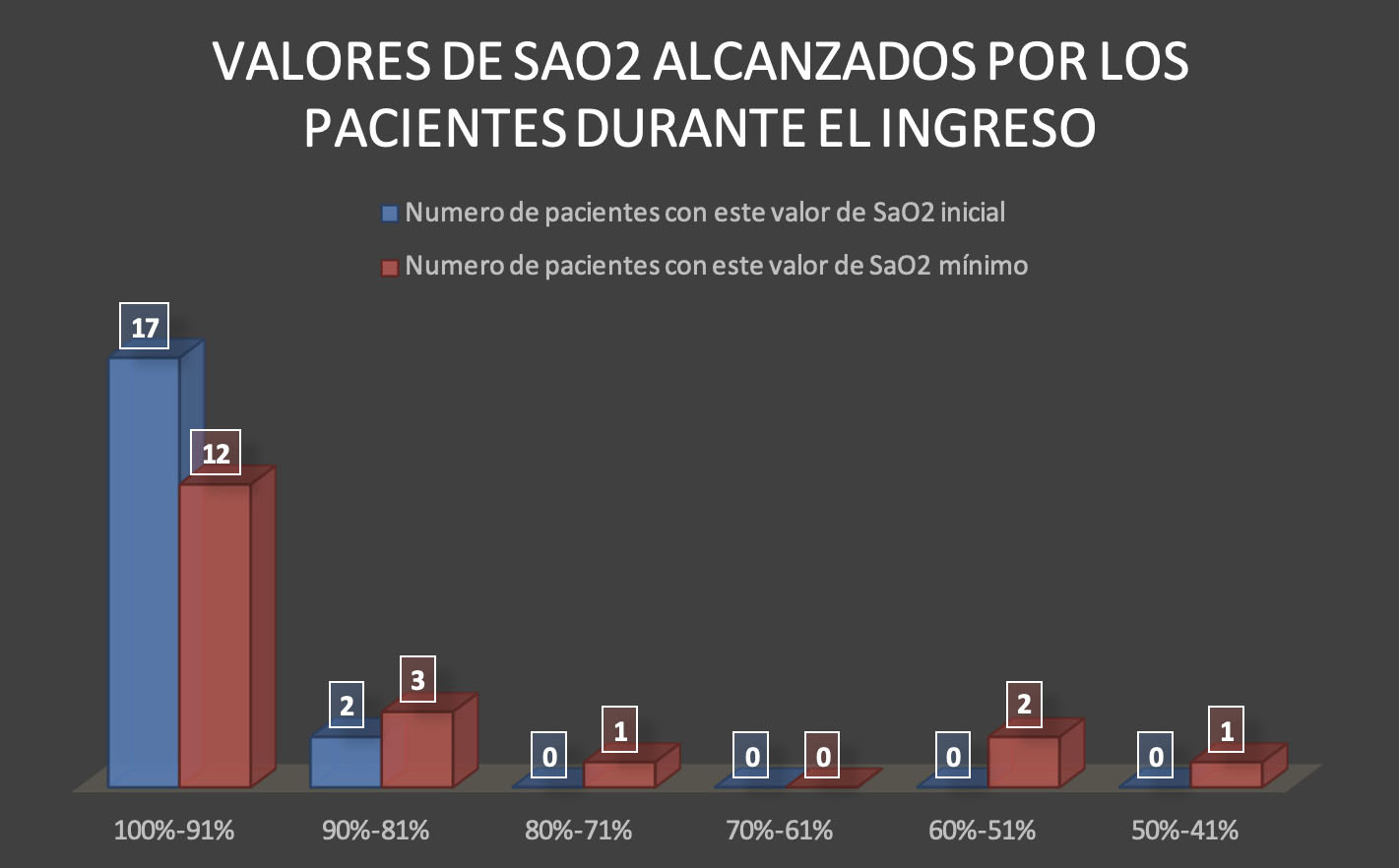
En ocho del total de pacientes estudiados la SatO2 mínima alcanzada ha sido del 100%; dos han tenido un mínimo del 92%; otros dos han tenido un mínimo del 90%, el resto de valores sólo se han dado una vez. La mediana de estos valores es del 95% y un cálculo de los percentiles 25 y 75 nos indican que el 50% de los pacientes se encuentran entre los valores 89% y 100% de SatO2. (Figura 5)
Figura 5. Valores de Sat02 alcanzados por lo pacientes durante el ingreso (comparativa de valores iniciales y mínimos)
Intubación orotraqueal vs técnicas alternativas
En doce de los pacientes (63.15%) se ha utilizado la videolaringoscopia para la intubación. En seis pacientes (31,58%) laringoscopia convencional, y en uno solo (5,26%) se ha utilizado el Fast-trach como técnica alternativa.
DISCUSIÓN
En primer lugar, la principal razón de que la muestra de nuestro estudio sea más baja de lo esperada se relaciona con el principal criterio de inclusión de sujetos en el estudio, que venía condicionado por la realización del aislamiento de la VA dentro del SMI, lo cual pone de manifiesto que la mayoría de los pacientes a los que se les somete a un aislamiento de la VA se realiza fuera de este servicio, fundamentalmente en el área de urgencias. Para estudios ulteriores será imprescindible tener en cuenta esta particularidad.
De los datos obtenidos destacamos que, de los 19 pacientes incluidos, un 63,15% han presentado valores de SatO2 al final del aislamiento de la VA, en el rango de seguridad establecido del 92 al 100%. Cabe resaltar que, de estos 12 pacientes, 8 ya disponían de una SatO2 de 100% al inicio de la técnica y no presentaron descensos significativos durante la SIAR. La SatO2 presentó un descenso significativo en 10 pacientes (52,63%), y en 7 de ellos la caída estuvo por debajo del rango de seguridad, 4 de los cuales (21,05%) alcanzaron una SatO2 inferior al 80%, teniendo 2 de ellos ya una SatO2 inicial cerca del límite inferior de seguridad. El resto de descensos han sido menos bruscos. Los factores que han podido influir en estos resultados son varios. El más importante se ha vinculado con el proceso patológico que condicionó la necesidad del aislamiento de la VA. Un análisis de los datos muestra que gran parte de los pacientes que sufrieron una patología respiratoria primaria presentaron descensos significativos de la SatO2 durante la inducción. Después de las patologías respiratorias primarias, el shock y los procesos neurológicos fueron los que más cursaron con caídas significativas de la SatO2 durante la maniobra de aislamiento de la VA.
Estos datos concuerdan con otros estudios realizados para comprobar la efectividad de la oxigenoterapia apneica. En un estudio realizado en el hospital Reina Isabel II en Reino Unido, se usó esta técnica en un grupo de pacientes con riesgo importante de desaturación durante la SIAR (23), y se observó una mejora en los niveles de saturación en los pacientes estudiados. Los fenómenos de desaturación definidos en nuestro trabajo han sido también analizados en otros estudios como el realizado por Jean Pierre Frat (25) en el Hospital Universitario Poitiers, donde se comparó la efectividad de la ventilación mecánica no invasiva (VMNI) contra la ONAF + oxigenoterapia apneica en pacientes que padecían de IRA. Se vieron resultados muy similares a los obtenidos en nuestro estudio dentro del grupo en el que se usó la oxigenoterapia apneica: un 35% de los pacientes con hipoxemia moderada/grave empeoraron en comparación al 24% del grupo en el que se utilizó la VMNI, aunque no se apreció mucha diferencia en los casos de hipoxemia moderada. Esto concuerda con los resultados obtenidos en nuestra muestra, ya que los pacientes con hipoxemia moderada/grave no han experimentado una mejoría notable con el uso de la oxigenoterapia y ha habido descensos en una parte considerable de los pacientes con IRA y NAC. Aun así, ha habido al menos un estudio, promovido por el departamento de medicina de emergencias del colegio de médicos Weill de la Universidad Cornell, que se realizó en un centro urbano y académico de trauma de nivel 1 en E.E.U.U que ha demostrado que la oxigenoterapia apneica no presenta diferencias en rendimiento en comparación con la oxigenoterapia convencional (26). Cabe resaltar que al menos un estudio realizado en el hospital Saint Eloi vio que una combinación de la VMNI junto a la oxigenoterapia apneica dio mejores resultados que con el empleo exclusivo de la VMNI, no presentando ningún caso dehipoxemia severa en una muestra de 25 pacientes en comparación a los 5 descensos que se registraron en una muestra de 24 en los que se usó VMNI (27). Esto hace pensar que la respuesta a una mejora en la oxigenación radica en una combinación de la metodología existente.
Por otra parte, debemos de tener en cuenta que la oxigenoterapia apneica puede representar una mejor alternativa ante pacientes con comorbilidades prevalentes en la población general. Un ejemplo de ello sería un estudio realizado en la Universidad de Texas (28), que comprobó que una oxigenoterapia apneica con la administración de un flujo de 15 L/min ayudó a mantener unos niveles de SatO2 alrededor de 95% durante una media de 265 segundos en pacientes que padecían obesidad, con mejores resultados que en pacientes en los que no se empleó esta técnica.
Otro de los aspectos importantes para analizar es la variable edad, la cual no parece haber tenido un impacto pronunciado con respecto a la oxigenación en los pacientes de nuestro estudio. Dentro de la franja de edad comprendida entre los 60 y 80 años, sólo han habido 4 episodios de desaturación significativa (21,05%). Es interesante destacar cómo la franja de mayor edad (70-80 años) no registra ningún episodio de desaturación grave, estando circunscritos los descensos más graves en la franja de pacientes de entre 40 y 50 años (3, un 15,79%). Considerando que estos pacientes también son aquellos con las patologías que presentaban un descenso más marcado, se puede asociar dicha bajada a su situación patológica y a la metodología empleada para la oxigenación más que a la edad. Cabe resaltar que la oxigenoterapia utilizada en los pacientes de edad avanzada, sobre todo en aquellos con patologías respiratorias, varía según la edad y enfermedad, algo recogido en un artículo publicado por David P. Breen que recoge las distintas oxigenoterapias disponibles y las patologías que requieren de su uso en este colectivo, así que la edad es un factor a tener en cuenta dependiendo del tipo de metodología que se considere utilizar (29).
Otra de las variables analizadas es la dificultad para el acceso a la VA definida mediante el empleo de la Escala Cormack-Lahene. En los pacientes en los cuales se ha realizado la valoración de esta escala, la relación con respecto a la efectividad de la oxigenación no parece extremadamente relevante, lo cual es un dato llamativo ya que, a mayor dificultad de acceso a la VA, mayor probabilidad de desaturación debería de existir. Si bien un paciente que presentaba una valoración de la escala Cormack-Lahene grado III presentó una desaturación grave, este mismo paciente presentaba un coma metabólico, patología que podría estar relacionada con el episodio descrito. El resto de pacientes no han presentado ningún descenso significativo. Estos resultados podrían ser explicados por la realización de una técnica adecuada de preoxigenación y de SIAR para el aislamiento de la VA. Cabe resaltar que aquí probablemente esté influyendo el tamaño muestral sobre los resultados, ya que un estudio realizado en el Hospital Universitario de Santiago de Compostela determinó que, en una muestra de 360 pacientes, en aquellos en los que había peor visión glótica (Cormack-Lehane III-IV) hubo más dificultad en la IOT y bajadas de los niveles de SatO2 a valores de hipoxemia moderada/grave (30). Por tanto, podemos determinar que, si bien en nuestro estudio no parece haber tenido mucha influencia, un aumento del tamaño muestral podría condicionar unos resultados diferentes.
Es importante analizar el tipo de SIAR utilizado en función de los principios activos que se han empleado para dicha técnica. En los 12 pacientes en los que se ha utilizado la SIAR I, se han registrado descensos de la SatO2 en un 21,05%. En los pacientes en los que se ha utilizado el SIAR II, se ha producido una caída de la saturación en un 15,79% y no ha habido ninguna caída significativa de la SatO2 en el paciente en el que se ha utilizado el SIAR III. Necesitaríamos una mayor muestra para valorar si la farmacología empleada presentan algún tipo de influencia en el proceso de desaturación de los pacientes pero basándonos exclusivamente en nuestra muestra parece que la causa primordial sigue siendo la patología del paciente, algo apoyado en un estudio promovido por la Universidad de Copenhague en Dinamarca que comparó la eficacia de dos de los sedantes utilizados (ketamina y etomidato), no existiendo diferencias en los resultados obtenidos (31). También hay que considerar que las limitaciones con respecto a la farmacología empleada están recogidas en la literatura, algo que nos muestra un estudio de análisis realizado por Joanna L. Stollings de Estados Unidos, que apoya nuestra afirmación al recoger la variabilidad en las indicaciones y contraindicaciones de todos los fármacos que pueden constituir una pauta de SIAR (32).
Por todo lo anteriormente descrito y siendo conscientes de las limitaciones que presenta nuestro trabajo desde el punto de vista metodológico, al tratarse de un estudio retrospectivo y desde el punto de vista del tamaño muestral, estamos convencidos de que puede suponer un punto de partida para la realización de posteriores estudios observacionales que faciliten aclarar los aspectos más relevantes de las técnicas utilizadas para la oxigenación de los pacientes que van a ser sometidos al aislamiento emergente de la VA, que sigue siendo el procedimiento más crítico y con más complicaciones dentro del conjunto de actuaciones que diariamente se realizan en los SMI en los pacientes críticamente enfermos.
CONCLUSIONES
La cuantificación de los niveles de oxigenación mediante oximetría del pulso es un mecanismo de monitorización imprescindible para las técnicas de aislamiento de la VA en el paciente crítico, viéndose afectados por numerosas variables de las cuales la más importante en nuestro estudio ha sido la patología primaria que condicionó la necesidad de proporcionar al paciente una VA artificial. Por otra parte, la oxigenoterapia apneica según los datos obtenidos en nuestro estudio demuestra ser una buena técnica para la preoxigenación de los pacientes que van a ser sometidos a un procedimiento de instrumentalización de la VA, aunque no hemos podido realizar un análisis de otras técnicas también utilizadas para este fin.
REFERENCIAS BIBLIOGRÁFICAS
- ↑Elizabeth Mace S. Challenges and Advances in Intubation: Rapid Se- quence Intubation.Emerg Med Clin N Am. 2008;26:1043-68. DOI: 10.1016/j.emc.2008.10.002
- ↑Parrilla F, Aguilar I, Cárdenas D, López L, Bair A Cárdenas A. Rapidsequence intubation in adults. Revista de la sociedad española de urgencias y emergencias. 2012.
- ↑Cudnik MT, Newgard CD, Daya M, Jui J. The impact of rapid se- quence intubation on trauma patient mortality in attempted prehos- pital intubation. J Emerg Med. 2010;38:175- 81. DOI:10.1016/j.jemermed.2008.01.022
- ↑Eich C, Timmermann A, Russo S, Cremer S, Nickut A, Strack M, et al. A controlled rapid-sequence induction technique for infants may reduce unsafe actions and stress. Acta Anaesthesiol Scand. 2009;53:1167-72. DOI:10.1111/j.1399-6576.2009.02060.x
- ↑Palencia-Herregón E, Borrallo Pérez JM, Pardo Rey C. Intubación del enfermo crítico. MedIntensiva. 2008.
- ↑Mateos Rodríguez AA, Navalpotro Pascual JM, Pardillos Ferrer L, Pelayo Martínez E. Validez de la distancia tiromentoniana como predictor de vía aérea difícil en medicina extrahospitalaria. Soeciedad Española de Medicina de Urgencias y Emergencias. 2011;23:246.
- ↑Walls RM, Murphy MF. The difficult airway in adults. Update 2011.
- ↑Reed MJ, Dunn MJG, McKeown DW. Can an airway assessment score predict difficultyat intubation in the emergency department? J Emerg Med. 2005;22:99-102. DOI: 10.1136/emj.2003.008771
- ↑Hyuk Joong C, Hyung-Goo K, Tae Ho L, et al. Endotracheal intubation using a GlideScope video laryngoscope by emergency physicians: a multicentreanalysis of 345 attempts in adult patients. J Emerg Med. 2010;27:380-2. DOI: 10.1136/emj.2009.073460
- ↑Nee PA, Benger J, Walls RM. Airway management. J Emerg Med. 2008;25:98-102. DOI: 10.1136/emj.2005.030635
- ↑Matthew JR. Intubation training in emergency medicine: a review of one trainee’s first 100 procedures. J Emerg Med. 2007;24:654-6. DOI: 10.1136/emj.2007.048678
- ↑Bair A, Caravelli R, Tyler K, Laurin E. Feasibility of the preoperative mallampati airway assessment in emergency department patients. K Emerg Med. 2010;38:677 -80. DOI: 10.1016/j.jemermed.2008.12.019
- ↑Reynolds S, Heffner J. Airway management of the critically ill patient. Rapid- sequenceintubation. Chest. 2005;127:1397-412. DOI:10.1378/chest.127.4.1397
- ↑Dargin J, Medzon R. Emergency department management of the airway in obese adults. Ann Emerg Med. 2010;56:95-104. DOI: 10.1016/j.annemergmed.2010.03.011
- ↑Weingart SD. Preoxygenation, reoxygenation, and delayed sequence intubation in theemergency department. J Emerg Med. 2011;40:661-7. DOI: 10.1016/j.jemermed.2010.02.014
- ↑Davis DP, Douglas DJ, Koenig W, Carrison D, Buono C, Dunford J.
- ↑Hyperventilation following aeromedical rapid sequence intubation may be a deliberate response to hypoxemia. Resuscitation. 2007;73:354-61. DOI: 10.1016/j.resuscitation.2006.09.015
- ↑Levitan RM, Chudnofsky C, Sapre N. Emergency airway management in a morbidly obese, noncooperative, rapidly deteriorating patient. Am J Emerg Med. 2006;24:894- 6. DOI: 10.1016/j.ajem.2006.03.031
- ↑Loder WA. Airway Management in the Obese Patient. Critical Care Clinics. 2010;26:641-6. DOI: 10.1016/j.ccc.2010.08.002
- ↑Baskett P JF, Baskett TF. Brian Sellick, Cricoid Pressure and the Sellick Manoeuvre. Resuscitation. 2004;61:5-7. DOI: 10.1016/j.resuscitation.2004.03.001
- ↑Perry JJ, Lee JS, Sillberg VAH, Wells GA. Rocuronium versus succinylcholine for rapid sequence induction intubation. Cochrane Database of Systematic Reviews 2008, Issue 2. Art. No.: CD002788. DOI:10.1002/14651858.CD002788.pub2. DOI: 10.1002/14651858.CD002788.pub3
- ↑Caldwell J. The Continuing Search for a Succinylcholine Replacement. Anesthesiology. 2004;100:763-4. DOI: 10.1097/00000543-200404000- 00002
- ↑Schram W, Jesenko R, Bartune A, Gilly H. Effects of cisatracurium on cerebral and cardiovascular hemodynamics in patients with severe brain injury. Act Anaesthesiol Scand. 1997;41:1319-23. DOI: 10.1111/j.1399- 6576.1997.tb04651.x
- Nishimura M. High-flow nasal cannula oxygen therapy in adults: Physiological benefits, indication, clinical benefits, and adverse effects. Respir Care. 2016;61(4):529-41. DOI: 10.4187/respcare.04577
- ↑Doyle AJ, Stolady D, Mariyaselvam M, et al. Preoxygenation and apneic oxygenation using Transnasal Humidified Rapid-Insufflation Ventilatory Exchange for emergency intubation. J Crit Care. 2016;36:8-12. DOI: 10.1016/j.jcrc.2016.06.011
- ↑Frat J-P, Ricard J-D, Quenot J-P, et al. Non-invasive ventilation versus high- flow nasal cannula oxygen therapy with apnoeic oxygenation for preoxygenation before intubation of patients with acute hypoxaemic respiratory failure: arandomised, multicentre, open-label trial. Lancet Respir Med. 2019;7(4):303-12. DOI: 10.1016/S2213-2600(19)30048-7
- ↑Caputo N, Azan B, Domingues R, et al. Emergency departmentuse of apneic oxygenation versus usual care during rapid sequence intubation: A randomized controlled trial (the ENDAO trial). Acad Emerg Med. 2017;24(11):1387-94. DOI: 10.1111/ACEM.13274
- ↑Jaber S, Monnin M, Girard M, et al. Apnoeic oxygenation via high-flow nasal cannula oxygen combined with non-invasive ventilation preoxygenation for intubation in hypoxaemic patients in the intensive care unit: the single-centre, blinded, randomised controlled OPTINIV trial. Intensive Care Med.2016;42(12):1877-87. DOI: 10.1007/s00134-016-4588-9
- ↑Moon TS, Tai K, Kim A, et al. Apneic oxygenation during prolonged laryngoscopy in obese patients: A randomized, double-blinded, controlled trial ofnasal cannula oxygen administration. Obes Surg. 2019;29(12):3992-9. DOI: 10.1007/s11695-019-04077-y
- ↑Brennan V, Cahill T, Byrne N, Breen DP. Oxygen therapy in the elderly: When nasal cannula is not enough. Curr Geriatr Rep. 2016;5(4):283-8. DOI:10.1007/s13670-016-0192-7
- ↑Taboada M, Soto-Jove R, Mirón P, et al. Evaluación de la escala modificada de Cormack-Lehane para visión laringoscópica durante la intubación orotraqueal en una unidad de cuidados críticos. Estudio prospectivo observacional. Rev Esp Anestesiol Reanim. 2019;66(5):250-8. DOI: 10.1016/j.redar.2019.01.004
- ↑Baekgaard JS, Eskesen TG, Sillesen M, Rasmussen LS, Steinmetz J. Ketamine as a rapidsequence induction agent in the trauma population: A systematic review: A systematic review. Anesth Analg. 2019;128(3):504-10. DOI: 10.1213/ANE.0000000000003568
- Stollings JL, Diedrich DA, Oyen LJ, Brown DR. Rapid-sequence intubation: a review of theprocess and considerations when choosing medications: A review of the process and considerations when choosing medications. Ann Pharmacother. 2014;48(1):62-76. DOI: 10.1177/1060028013510488
INFORMACIÓN DEL ARTÍCULO
Conflicto de intereses: Los autores/as de este artículo declaran no tener ningún tipo de conflicto de intereses respecto a lo expuesto en el presente trabajo.
Correspondencia: Isabel Montes Valverde. Calle Costa Verde nº45, 04009, Almería. Email: imontesvalverde@gmail.com. Telf. +34 674054775.