Mesa de Comunicación Orales Breves
Comunicaciones Breves (V)
Actual Med. 2020; 105 (811 Supl1): 41-72
Leer Artículo Completo
ADULTOS PKU: HABITOS DE VIDA SALUDABLE Y CONTROL METABÓLICO
ADULTS PKU: HEALTHY LIFE HABITS AND METABOLIC CONTROL
Benítez, Rosa; Dios, Elena; Madraza, Ainara; Soto, Alfonso; Venegas, Eva
UGC Endocrinología y Nutrición. Hospital Universitario Virgen Del Rocío. Sevilla
NUTRICIÓN CLÍNICA
INTRODUCCIÓN: Valorar hábitos de vida saludables y control metabólico (niveles de Fenilalanina-Phe) en pacientes PKU adultos que acuden a consulta.
OBJETIVOS: Parámetros a evaluar: – Dieta – Antropometría – Actividad Física – Consumo alcohol – Niveles Fenilalanina
MATERIAL Y MÉTODOS: Estudio restrospectivo de 39 pacientes PKU adultos(>18 años) en tratamiento nutricional. Recogida de datos a partir de: – Historia Dietética – Recuerdo 24H – Valoración Actividad física – Consumo de Alcohol – Fórmula sin Phe (frecuencia y g/kg/día) – Niveles de Phe (mal controlados >10mg/dl bien controlados <10mg/dl) -Antropometría -Peso -Talla -Impedanciometría
RESULTADOS: De los 39 pacientes fenilcetonúricos;19 son mujeres y 20 son hombres. La media del IMC 26,7 kg/m2 (Sobrepeso en grado I) – Hombres (28,2kg/m2) Pre-obesidad o sobrepeso en grado II – Mujeres (25,1kg/m2) Sobrepeso en grado I Actividad Física: – 53% de los pacientes No realizan actividad física – 41% realiza una actividad moderada (andar 1 hora) – 6% realiza ejercicio intenso (deporte/gimasio) Consumo de Alcohol: El 94% de los pacientes No consumen alcohol y tan sólo un 6% lo hace de forma ocasional. Tolerancia de Proteínas Naturales y nivel de conocimiento de la Dieta: – El 73% realizan una dieta baja en proteínas naturales (0,2-0,5g/kg/día) – El 26% consumen una dieta media en proteínas naturales (0,5-1g/kg/día) – El >50% desconocen de forma adecuada el origen de las proteínas naturales Fórmula sin Phe: – Los pacientes con mal control metabólico consumen a través de la fórmula sin Phe, una media de proteínas de 0,8g/kg/día. – Los pacientes con buen control metabólico consumen a través de la fórmula sin Phe, una media de proteínas de 1,10g/kg/día.
CONCLUSIONES: 1- Los pacientes Fenilcetonúricos, de nuestro estudio, presentan un Sobrepeso en grado II, probablemente en relación con la ingesta de una dieta rica en hidratos de carbono y grasas, unido a la poca actividad física que realizan. 2- El “No” consumo de alcohol o de manera muy ocasional es el hábito saludable más seguido por los pacientes. 3- El cumplimiento de la suplementación con fórmulas sin Phe, hace que el control metabólico sea mejor. 4- El bajo conocimiento del valor proteico natural de su dieta y la irrupción de nuevos alimentos hace necesaria una reeducación alimentaria.
GASTROSTOMÍA ENDOSCÓPICA PERCUTÁNEA (PEG) VERSUS GASTROSTOMÍA RADIOLÓGICA PERCUTÁNEA (GRP): COMPARACIÓN DE RESULTADOS EN NUESTRO CENTRO EN EL ÚLTIMO AÑO
PERCUTANEOUS ENDOSCOPIC GASTROSTOMY (PEG) VERSUS RADIOLOGIC PERCUTANEOUS GASTROSTOMY (RPG): COMPARISON OF THE RESULTS IN OUR CENTER IN THE LAST YEAR
Florencio Ojeda, Luna1; Ternero Fonseca, Julia2; Laínez López, María1; Maraver Zamora, Marta2; Rebollo Pérez, María Isabel1
1. Endocrinología y Nutrición. Hospital Juan Ramón Jiménez (Huelva).
2. Aparato Digestivo. Hospital Juan Ramón Jiménez (Huelva).
NUTRICIÓN CLÍNICA
INTRODUCCIÓN: Las gastrostomías para nutrición enteral se colocan con mayor frecuencia mediante técnicas percutáneas, bien vía endoscópica (PEG) o radiológica (GRP).
OBJETIVOS: El objetivo de nuestro estudio es comparar los resultados clínicos y las tasas de complicaciones de todos los pacientes que se sometieron a ambos procedimientos en nuestro hospital durante el año 2019.
MATERIAL Y MÉTODOS: Estudio retrospectivo de los pacientes sometidos a PEG o GRP en el año 2019 en el Hospital Juan Ramón Jiménez de Huelva. Se compararon las complicaciones posgastrostomía inmediatas y en la primera revisión del procedimiento, así como la duración de la estancia hospitalaria. Estudio estadístico realizado con SPSS v.17.
RESULTADOS: En 2019 se realizaron 48 gastrostomías percutáneas (25 PEG y 23 GRP) con edad media de los pacientes de 62±13.27 años. Las indicaciones para la colocación de gastrostomía fueron disfagia neurológica (92.6% PEG y 20.8% GRP), disfagia orgánica (16.7% GRP), profiláctica (29.2% GRP) y otras patologías (7.4% PEG y 33.3% GRP). Hubo un porcentaje de complicaciones posgastrostomía de 4.3% en GRP (1 hematoma periostomal) y 22.2% en PEG (2 neumonía por aspiración, 1 atrapamiento del botón,1 infección periestomal y 1 caso de parada respiratoria), en primera revisión posgastrostomía las complicaciones fueron de 9.1% en GRP (1 infección periestomal y 1 caso de deterioro y mal funcionamiento de la sonda) y 0% en PEG, las diferencias que hubo tanto en las complicaciones iniciales como en las complicaciones en la primera revisión posgastrostomía no alcanzaron la significación estadística (p 0.072 y p 0.113 respectivamente). En ningún caso hubo mortalidad asociada al procedimiento.
En cuanto a días de ingreso la mediana en GRP fue de 3.5 y la de PEG de 11, datos estadísticamente no significativos (p 0.920).
CONCLUSIONES: En nuestra muestra no existen diferencias significativas entre ambas técnicas de realización de gastrostomía, tanto PEG como GRP son eficaces para el apoyo nutricional enteral sin poder recomendar una técnica sobre la otra, datos similares a los recogidos en la bibliografía actual. Como objetivo futuro nos proponemos ampliar el estudio con mayor tamaño muestral para poder determinar la mejor técnica para la realización de gastrostomía percutánea según la indicación.
PIE DIABÉTICO: CUANDO LA DISTANCIA AL HOSPITAL DE REFERENCIA MARCA LA DIFERENCIA
DIABETIC FOOT: WHEN THE DISTANCE TO THE REFERENCE HOSPITAL MAKES THE DIFFERENCE
Barranco Ochoa, Juan de Dios; Segarra Balao, Ana; Moreno Martínez, Mª Macarena; de Damas Medina, María; Moreno Carazo, Alberto; Gutierrez Alcántara, Carmen
UGC Endocrinología y Nutrición. Hospital Universitario de Jaén
DIABETES
INTRODUCCIÓN: La amputación es la complicación que menos se ha reducido en las últimas décadas. Encontramos diferencias según áreas en la provincia de Jaén, con alta dispersión geográfica y sin Endocrinólogos en los Hospitales Comarcales.
OBJETIVOS: -Evaluar las características de los pacientes atendidos con pie diabético por la UGC de Endocrinología del HUJ en 2019.
-Describir si la distancia podría influir en las amputaciones.
MATERIAL Y MÉTODOS: Estudio descriptivo retrospectivo. Se analizaron las historias de los pacientes atendidos por nuestra unidad por pie diabético” en HD y QxV desde el 1 de enero de 2019 al 31 de Diciembre de 2019. Se registraron datos de filiación, distancia a HUJ, características de la diabetes y tratamiento, datos de control metabólico, LDL y otros factores de riesgo vascular, así como complicaciones. Se uso el paquete estadístico SPSS 25 para el análisis con t para comparar medias y chi-cuadrado cualitativas. Se usó modelo de regresión para analizar posibles factores asociados a la amputación.
RESULTADOS: 83 pacientes (16 mujeres/67 hombres) de 64,45±12,16 años fueron evaluados. 34 en HD y 49 en la planta de QxV. Sólo 43,4% habían sido atendidos por nuestra unidad previamente. El 78,3% DM tipo 2 de 22,61±11,35 años de evolución, el 63,9% insulintratados. Su HbA1c en el momento de nuestra evaluación era 8,72±2,2% y el LDL 80,14±38,32. El 45,8% ya habían sufrido alguna amputación previa. 33 pacientes (39,8%, sólo 3 de HD) acabaron en amputación. 29 pacientes (34,9%) eran de otra área, residiendo 19 de ellos a más de 50 km del hospital. La distancia media a nuestro hospital fue 32,65±32,39 kms. En la regresión la distancia≧ 50 km fue el único factor independiente asociado a amputación (OR 5,73; IC 1,68-19,49), encontrando un 1,9% de aumento de amputación por cada km de distancia.
CONCLUSIONES: – Los pacientes de nuestra serie presentan una diabetes de larga evolución con alta tasa de complicaciones. El control metabólico y de LDL no eran óptimos, menos de la mitad habían tenido atención por Endocrinología.
-Casi el 40% de los pacientes acabaron en amputación, la mayoría pacientes de planta.
-Los pacientes de planta residen más lejos del HUJ, evaluándose en HD los pacientes más cercanos.
-La lejanía se asocia como factor independiente de amputación en nuestra serie, multiplicando el riesgo por 5.
RESULTADOS DE UNA UNIDAD MULTIDISCIPLINAR EN LA ATENCIÓN AL PIE DIABÉTICO
RESULTS OF A DIABETIC FOOT CARE MULTIDISCIPLINARY UNIT
Piñar Gutiérrez, Ana1; Gros Herguido, Noelia1; Losada Viñau, Fernando1; Farfán Díaz, Fátima1; Enríquez Pérez, Mónica1; Pérez Ruiz, Ana1; Ruiz Trillo, Carmen1; Tallón Aguilar, Luis2; Bataller, Enriqueta3; Soto Moreno, Alfonso1
1. UGC Endocrinología y Nutrición. Hospital Universitario Virgen del Rocío. Sevilla
2. UGC Cirugía General. Hospital Universitario Virgen del Rocío. Sevilla
3. UGC Cirugía Vascular. Hospital Universitario Virgen del Rocío. Sevilla
DIABETES
INTRODUCCIÓN: El 6% de diabéticos desarrollan pie diabético, presentando peor calidad de vida y mayor morbimortalidad. La afectación vascular puede modificar la presentación, manejo y pronóstico. En el Plan Integral de Diabetes Andaluz se promueven las unidades multidisciplinares de atención a pie diabético con el Hospital de Día como puerta de entrada.
OBJETIVOS: Análisis descriptivo de una cohorte de pacientes atendidos en una unidad multidisciplinar de pie diabético. Análisis de los resultados en salud y el impacto de la afectación vascular.
MATERIAL Y MÉTODOS: Estudio descriptivo retrospectivo. Analizamos 2poblaciones atendidas durante 10meses en una Unidad de Pie Diabético según la presencia de afectación vascular: -Población1. Pacientes con pulso periférico(Cía General-Endocrino). -Población2. Pacientes sin pulso(Cía Vascular-Endocrino) Exclusión: no diabéticos, úlceras no localizadas en pie, pie de riesgo. Variables cuantitativas:P50(P25-P75); cualitativas:n(%). Para comparar proporciones se utilizó X2, para medianas la prueba no paramétrica para muestras independientes.
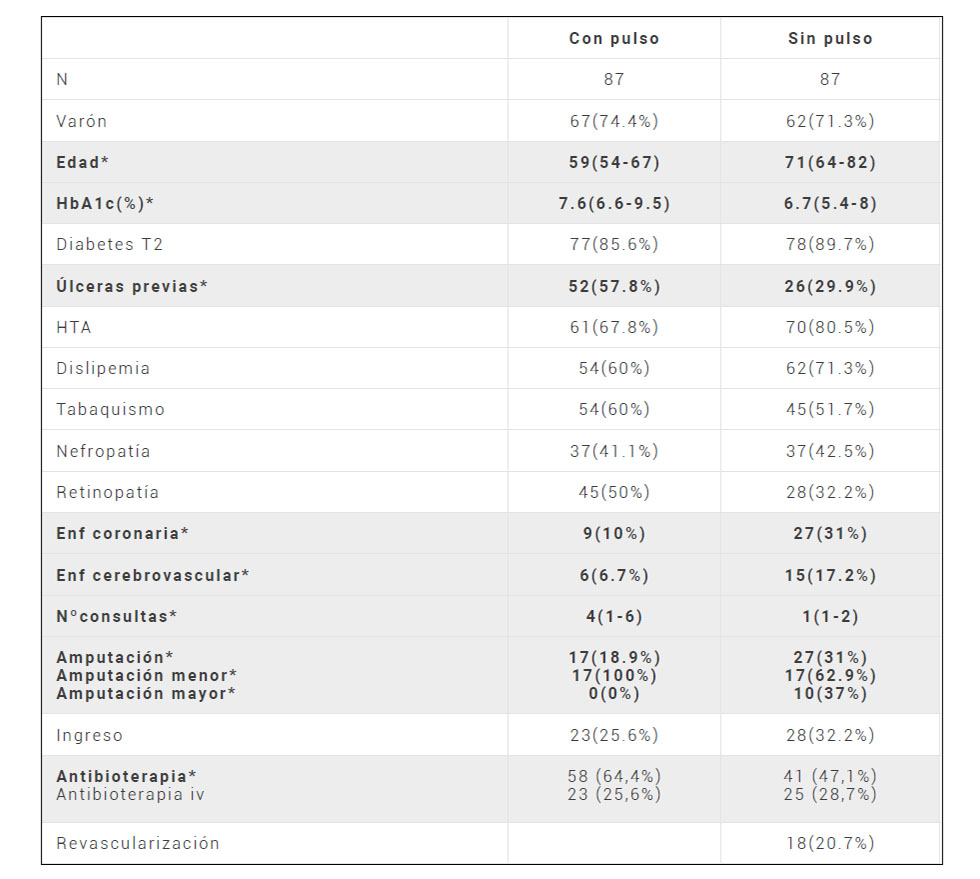
RESULTADOS: *Diferencias (p<0.05). Con pulso Sin pulso N 87 87 Varón 67(74.4%) 62(71.3%) Edad* 59(54-67) 71(64-82) HbA1c(%)* 7.6(6.6-9.5) 6.7(5.4-8) Diabetes T2 77(85.6%) 78(89.7%) Úlceras previas* 52(57.8%) 26(29.9%) HTA 61(67.8%) 70(80.5%) Dislipemia 54(60%) 62(71.3%) Tabaquismo 54(60%) 45(51.7%) Nefropatía 37(41.1%) 37(42.5%) Retinopatía 45(50%) 28(32.2%) Enf coronaria* 9(10%) 27(31%) Enf cerebrovascular* 6(6.7%) 15(17.2%) Nºconsultas* 4(1-6) 1(1-2) Amputación* 17(18.9%) 27(31%) Amputación menor* 17(100%) 17(62.9%) Amputación mayor* 0(0%) 10(37%) Ingreso 23(25.6%) 28(32.2%) Antibioterapia* 58 (64,4%) 41 (47,1%) Antibioterapia iv 23 (25,6%) 25 (28,7%) Revascularización 18(20.7%) Escala de Texas*: – Población1: 0b=1(1,1%), 1a=30(33,3%), 1b=9(10%), 2a=1(1,1%), 2b=9(10%), 2c=1(1,1%), 3a=15(16,7%), 3b=14(15,6%). – Población2: 1a=7(8%), 1b=7(8%), 1c=20(23%), 1d=4(4,6%), 2b=5(5,7%), 2c=5(5,7%), 2d=1(1,1%), 3a=4(4,6%), 3b=1(1,1%), 3c=8(9,2%), 3d=2(2,3%).
CONCLUSIONES: Los pacientes con afectación vascular son mayores, con mejor control glucémico y mayor carga macrovascular. En ellos la tasa de amputación es mayor y se realizan más amputaciones mayores. Aunque existen diferencias en la antibioterapia, puede deberse a las distintas formas de trabajo de los servicios que atienden cada tipo de paciente.
Tabla 1. *Diferencias (p<0.05). Escala de Texas*:
Población1: 0b=1(1,1%), 1a=30(33,3%), 1b=9(10%), 2a=1(1,1%), 2b=9(10%), 2c=1(1,1%), 3a=15(16,7%), 3b=14(15,6%).
Población2: 1a=7(8%), 1b=7(8%), 1c=20(23%), 1d=4(4,6%), 2b=5(5,7%), 2c=5(5,7%), 2d=1(1,1%), 3a=4(4,6%), 3b=1(1,1%), 3c=8(9,2%), 3d=2(2,3%).
ANÁLISIS DE LA EVOLUCIÓN DE LAS TASAS DE HOSPITALIZACIÓN POR COMPLICACIONES DE LA DIABETES EN ANDALUCÍA (2009-2017)
ANALYSIS OF HOSPITALIZATION RATES FOR DIABETES COMPLICATIONS IN ANDALUSIA (2009-2017)
Ravé, Reyes1; Mayoral, Eduardo2; Valdés, Sergio3; Rojo, Gemma3; Aguilar, Manuel4; Martínez-Brocca, María Asunción5
1. UGC Endocrinología y Nutrición.Hospital Universitario Virgen Macarena, Sevilla
2. Plan Integral de Diabetes de Andalucía
3. UGC Endocrinología y Nutrición Hospital Regional Universitario, Málaga. Instituto de Investigación Biomédica, Málaga (IBIMA)
4. UGC Endocrinología y Nutrición, Hospital Universitario Puerta del Mar, Cádiz. Instituto de Investigación Biomédica, Cádiz (INIBICA)
5. UGC Endocrinología y Nutrición. Plan Integral de Diabetes de Andalucía. Hospital Universitario Virgen Macarena, Sevilla
DIABETES
INTRODUCCIÓN: Necesidad de estudiar la evolución del as complicaciones hospitalarias debidas a la diabetes en Andalucía en los últimos años.
OBJETIVOS: Analizar la evolución de las principales complicaciones hospitalarias de la diabetes en Andalucía en el período 2009-2017.
MATERIAL Y MÉTODOS: Se estudian las tasas ajustadas por edad (TAE) de ingresos hospitalarios por amputaciones no traumáticas de extremidades inferiores, cetoacidosis, descompensación hiperosmolar, ictus, infarto agudo de miocardio y otras complicaciones secundarias de la diabetes en los hospitales del sistema sanitario público de Andalucía (SSPA). El número total de altas se obtuvo del Conjunto Mínimo Básico de Datos (CMBD) de Andalucía y las poblaciones de la Base de Datos de Usuarios. Se obtuvieron las tasas ajustadas por edad por 100.000 habitantes mediante el método directo de ajuste. Mediante análisis de regresión segmentada (jointpoint) se calcularon los Porcentajes de Cambio Anual (PCA) y los Porcentajes de Cambio Anual Promedios (PCAP) de las tasas, identificando cambios significativos de tendencia.
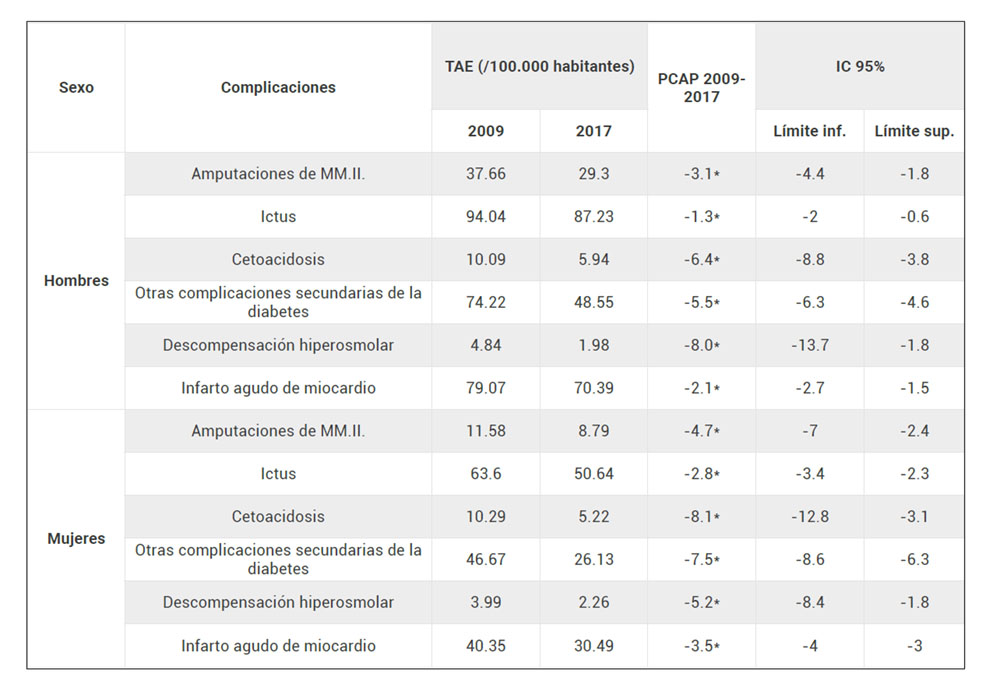
RESULTADOS: Las TAE y PCAP se muestran en la Tabla 1 (*p<0.05).
CONCLUSIONES: En Andalucía y en el período 2009-2017, la hospitalización por las principales complicaciones de la diabetes ha experimentado un descenso significativo como se describe en la Tabla 1, siendo mayor en mujeres y por complicaciones agudas. El ictus se mantiene como causa principal de hospitalización.
Tabla 1. TAE, PCAP Andalucía 2009-2017
ÁNGULO DE FASE ESTANDARIZADO EN PACIENTES ADOLESCENTES CON ACONDROPLASIA
STANDARDIZED PHASE ANGLE IN ADOLESCENT PATIENTS WITH ACHONDROPLASIA
Vegas Aguilar, Isabel María; Leiva Gea, Antonio; Cornejo Pareja, Isabel; Tinahones Madueño, Francisco; García Almeida, José Manuel
Endocrinología y Nutrición. Hospital Universitario Virgen de La Victoria Málaga
NUTRICIÓN CLÍNICA
INTRODUCCIÓN: La composición corporal en adolescentes con acondroplasia es poco conocida. El Angulo de fase estardarizado (AFS) es una medida bioeléctrica de nuestras células ajustado a edad y sexo, considerándose un factor pronóstico global que informa sobre el funcionalismo celular. Los cambios de composición pueden relacionarse con el perfil metabólico, óseo y nutricional.
OBJETIVOS: Describir los parámetros de composición corporal: Angulo de fase (AF) AFS, Body Cell Mass (BCM), Fat Mass (FM), Fat Free Mass (FFM) en un grupo de pacientes con acondroplasia. También se analizan datos de laboratorio de perfil metabólico (glucosa, insulina, HOMA, QUICKI), metabolismo oseo y nutricional.
MATERIAL Y MÉTODOS: Estudio descriptivo observacional casos 24 con determinaciones de bioimpedanciometria Akern 101, antropometría y datos analíticos nutricionales. El hospital es centro de referencia nacional de cirugía de alargamiento de miembros, recibiendo casos de diferentes áreas geográficas.
RESULTADOS: 24 adolescentes de edad media 14,2 ±1,6 años con valores medios de AF de 5 ,3± 0,1° con AFS -1,07±1,46°. BCM 15,0 ± 3,1, FM5,6±5,4,FFM 30,5 ±5,2 kg El AFS se correlaciona con FFM(r=0,389), BCM (r=0,646) y altura (r=0,515) sin mostrar correlación con FM o Peso. Datos analíticos : Glucosa(mg/dl):85,47±15,22, Insulina mUI/ml):14,74±20,37, HOMA:3,39±5,22, QUICKI:0,35±,05733
CONCLUSIONES: Existe un descenso claro del AFS en la población de adolescentes con acondroplasia. Dichas diferencias están relacionadas con una menor masa celular (BCM, FFM). Existen un incremento de HOMA y descenso de índice QUICKI posiblemente relacionad con el aumento de adiposidad y descenso del BCM y FFM. Aspectos Éticos: estudio aprobado por el comité de ética del hospital Virgen de la Victoria.
AFIANZANDO LA POSICIÓN DE LA CIRUGÍA TRANSESFENOIDAL AMPLIADA EN EL TRATAMIENTO DE LOS ADENOMAS HIPOFISARIOS
SUPPORTING THE TREATMENT OF PITUITARY ADENOMAS WITH EXTENDED TRANSSPHENOIDAL SURGERY
Remón Ruíz, Pablo1; Déniz García, Alejandro1; Venegas Moreno, Eva1; Dios Fuentes, Elena1; Madrazo Atutxa, Ainara1; Kaen, Ariel2; Cárdenas, Eugenio2; González, Natividad3; Oliva, Rosario3; Ignacio Fernández, Ignacio4; Martín, Ignacio2;Roldán, Florinda5; Fajardo, Elena5; Cano, David1; Soto Moreno, Alfonso1
1. Endocrinología y Nutrición. Hospital Universitario Virgen del Rocío. Sevilla
2. Neurocirugía. Hospital Universitario Virgen del Rocío. Sevilla
3. Endocrinología y Nutrición. Hospital Universitario Virgen Macarena. Sevilla
4. Endocrinología y Nutrición. Hospital Universitario Virgen de Valme. Sevilla
5. Radiodiagnóstico. Hospital Universitario Virgen del Rocío. Sevilla
HIPÓFISIS Y TUMORES
INTRODUCCIÓN: Revisamos los resultados quirúrgicos de la cirugía transesfenoidal endoscópica ampliada (CTEA) como tratamiento de los adenomas hipofisarios.
OBJETIVOS: Valorar resultados de la CTEA en el tratamiento de adenomas hipofisarios.
MATERIAL Y MÉTODOS: Estudio descriptivo retrospectivo. Incluye 198 pacientes intervenidos de adenoma hipofisario secretor de GH, ACTH o no funcionante (NF) mediante CTEA entre 2013 y 2019. Se analizaron parámetros de curación y complicaciones durante el seguimiento.
RESULTADOS: 198 pacientes intervenidos (46 GH, 47 ACTH y 116 NF). En acromegalia, a 41 (89.13%) se realizó CTEA como primer tratamiento quirúrgico. De ellos 29 (70.7%) logran criterios de curación. La ratio de curación (RC) en microadenomas fue 100% y en macroadenomas 66.67%. De estos, en tumores no invasivos Knosp (K) 1-2 la RC es 90% (18/20) y en invasivos K 3-4 50% (K 3 – 68.75% ; K 4 – 0%). De 5 pacientes reintervenidos tras Cirugía Transesfenoidal Microscopica (CTM) no exitosa, 3 (60%) se encuentran curados en la actualidad. 38 ACTH fueron sometidos a CTEA de primera intención. Tras la cirugía 33 (86.84%) presentan criterios de curación, sin diferencias significativas entre invasivos (4/5) y no invasivos (29/33). 9 pacientes con enfermedad de Cushing fueron intervenidos por CTEA tras CTM no satisfactoria logrando en 6 (66.67%) criterios de curación. 97 NF recibieron CTEA en primera intención. Tras la cirugía, 57 (58.76%) logran criterios de curación. De 63 (64.94%) casos con clínica visual, tras la cirugía 33 (52.38%) logran recuperación completa. Otros 19 fueron intervenidos de CTEA tras CTM debido a recrecimiento tumoral, 11 (57.89%) con nuevos síntomas visuales.
Tras la CTEA 6 (31.58%) presentan criterios de curación, con una RC de tumores invasivos del 33.33%. Por otra parte 10 (90.9%) presentaron una mejoría parcial o total de síntomas visuales.
Las complicaciones principales fueron 3 fístulas de LCR, 3 sospechas de meningitis, 1 celulitis periorbitaria y 2 epistaxis.
CONCLUSIONES: Los resultados obtenidos con CTEA de primera intención son superiores a los descritos en la literatura, consiguiendo RC elevadas con escasa morbilidad. El rescate quirúrgico mediante CTEA tras cirugía microscópica se posiciona como una alternativa eficaz y segura en la terapia de la enfermedad de Cushing y la acromegalia, pudiendo situarse por encima de la radioterapia en casos seleccionados.
RENDIMIENTO DE LA PAAF ECOGUIADA A CARGO DEL ENDOCRINÓLOGO EN UNA CONSULTA DE ALTA RESOLUCIÓN DE PATOLOGÍA NODULAR TIROIDEA EN EL ÁREA DE GESTIÓN SANITARIA SUR DE SEVILLA
PERFORMANCE OF ULTRASOUND-GUIDED FNA CARRIED OUT BY AN ENDOCRINOLOGIST IN A HIGHLY RESOLUTIVE CONSULT OF THYROID NODULE PATHOLOGY IN SOUTHERN SEVILLE HEALTH CARE AREA
Caballero Segura, Manuel J.; Martínez de Pinillos Gordillo, Guillermo; Carretero Marín, Carmen; Cózar León, María Victoria
UGC Endocrinología y Nutrición. Hospital Universitario Virgen de Valme. Sevilla
TIROIDES-PARATIROIDES (GENERAL)
INTRODUCCIÓN: –
OBJETIVOS: Evaluar los resultados obtenidos en una consulta de alta resolución de nódulo tiroideo (CARNT) con realización de ecografía y PAAF ecoguiada en acto único a cargo del endocrinólogo.
MATERIAL Y MÉTODOS: Análisis retrospectivo de los pacientes a los que se le realizó PAAF ecoguiada en CARNT entre mayo de 2017 y febrero de 2020. Todas las PAAF fueron realizadas por el mismo endocrinólogo. Las citologías se informaron siguiendo el sistema Bethesda.
Se analizó la actitud diagnóstico-terapéutica final en todos los casos.
RESULTADOS: Se realizaron 295 punciones (281 nódulos, 10 adenopatías, 4 sospechas de restos neoplásicos postquirúrgicos) en 233 pacientes (77,3% mujeres, edad media 51,56 ± 13,8 años). La demora media desde la derivación a CARNT hasta la realización de la 1ª PAAF fue de 13,3 ± 10,7 días. La procedencia de los pacientes fue: 36,9% Atención Primaria, 36% Endocrinología, 18,6% interconsultas de otra especialidad y 8,5% Urgencias. El tamaño medio fue 26,9 ± 13,5 mm (5,5-86,8 mm). La distribución por tamaño fue: 6,6% ≤10 mm, 32,2% 11-20 mm, 44,6% 21-40 mm y 16,6% >40 mm. El resultado citológico fue: 13,2% “no diagnóstica”, 61,8% “benigno”, 17% “atipia significado incierto”, 3,5% “proliferación folicular”, 2,8% “sospechoso malignidad” y 1,7% “maligna”. El 57,4% de los pacientes se derivó para seguimiento en consultas de Endocrinología y el 37,4% restante fue remitido a cirugía por sospecha de malignidad o presencia de clínica compresiva.
De los pacientes remitidos a cirugía, un 56,7% de las biopsias presentaron carcinoma tiroideo, siendo hallazgo incidental únicamente un 11,7% de estos.
CONCLUSIONES: La combinación de la valoración clínica junto con la realización de ecografía y PAAF en el mismo acto por parte del endocrinólogo permite realizar un manejo más eficiente de la patología nodular tiroidea, reduciendo significativamente el tiempo de demora para la PAAF y secundariamente el tiempo hasta la intervención quirúrgica en los casos indicados.
Consideramos que la tasa de malignidad no incidental observada en los casos intervenidos refleja un funcionamiento óptimo de la consulta.
La especialización progresiva del endocrinólogo a cargo ha permitido incorporar la punción de nódulos de pequeño tamaño, adenopatías cervicales y posibles restos neoplásicos postquirúrgicos, mejorando así la capacidad resolutiva de la consulta.
COMPORTAMIENTO CLINICO EN UNA SERIE DE 27 MACROPROLACTINOMAS
CLINICAL BEHAVIOR IN A SERIES OF 27 MACROPROLACTINOMAS
García García-Doncel, Lourdes; Baena Nieto, Gloria; Márquez Pardo, Rosa
UGC Endocrinologia y Nutrición. Hospital Universitario de Jerez
HIPÓFISIS Y TUMORES
INTRODUCCIÓN: Los macroprolactinomas suponen el 10% de los prolactinomas y suelen responder al tratamiento con agonistas dopaminérgicos.
OBJETIVOS: El objeto de este estudio es describir las características clínicas, los aspectos terapéuticos y los resultados obtenidos en pacientes con macroprolactinoma en un Hospital de segundo nivel.
MATERIAL Y MÉTODOS: Estudio descriptivo retrospectivo de pacientes diagnosticados de prolactinoma entre 2008 y 2019.
RESULTADOS: La edad media al diagnostico fue de 39,7±17,08 años (varones: 52,07±12,7, mujeres: 26,4±11,8). 51,9 % varones y 48,1% mujeres. Prolactina al diagnostico 836,1±1074 ng/ml (varones: 1256,5±1226, mujeres: 415±719), tamaño del macroprolactinoma al diagnóstico de 20,4±11,3 mm (varones:27,6±11,5, mujeres: 12,6±3,0). El síntoma de presentación más frecuente fue hipogonadismo u oligomenorrea 88,9%, seguido de cefalea 37% , galactorrea 22,2% y 7,4% con afectación visual al diagnóstico. Un paciente presentó apoplejía hipofisaria (3,7%). 2 pacientes precisaron cirugía (7,4%), Un por resistencia a tratamiento médico y otro tras apoplejía hipofisaria. Se obtuvieron diferencias significativas entre ambos sexos en la edad al diagnóstico (p<0,001), los niveles de prolactina al diagnóstico (p<0,002), el tamaño del tumor al diagnostico (p:0,0001) y el tamaño del tumor tras el tratamiento (p:0,002), y en la presencia de galactorrea (p:0,011), sin observarse diferencias entre ambos sexos en niveles de PRL nadir, tiempo en alcanzar la pRL nadir o dosis de cabergolina, cefalea e hipogonadismo. Se obtuvo una prolactina nadir de 28±47 ng/ml, normalizándose los valores (prolactina < 25 ng/ml) en el 74,07% en una media de tiempo de 7,5±4,2 meses. Solo un paciente presentó resistencia a cabergolina. Se empleó una dosis media de cabergolina de 1,29±1,3 mg/semana y de bromocriptina de 5±3,5 mg al dia (sólo 2 pacientes). Se observó disminución del tamaño tumoral en el 92,5% (25/27) con disminución del diametro tumoral mayor de 6,7±4,9 mm, en un tiempo medio de 31,5±39,5 meses.
CONCLUSIONES: La respuesta al tratamiento médico es adecuada en la gran mayoría de los pacientes con macroprolactinoma. En mujeres el diagnóstico se realiza a edad mas temprana, con niveles de PRL menos elevados, es más frecuente la galactorrea y el tamaño del adenoma al diagnóstico es menor que en varones.
LA RELACIÓN ENTRE LA EXPRESIÓN DE MARCADORES INFLAMATORIOS EN TEJIDO ADIPOSO EL DIAGNÓSTICO DE ANSIEDAD Y TRASTORNOS DEL ESTADO DE ÁNIMO EN SUJETOS OBESOS Y NO OBESOS
THE RELATIONSHIP OF INFLAMMATORY MARKERS EXPRESSION IN ADIPOSE TISSUE WITH ANXIETY AND MOOD DISORDERS DIAGNOSIS IN OBESE AND NON-OBESE SUBJECTS
El Bekay Rizky, Rajaa1; Pavon, Francisco Javier2; Lhamyani, Said 3; Gentile, Adriana-Mariele1; De Diego-Otero, Yolanda2; Olveira Fuster, Gabriel1; Tinahones, Francisco J.1; Peréz Costillas, Lucía2
1. UGC Endocrinología y Nutrición. Hospital Regional de Málaga. Instituto Ibima
2. UGC Salud Mental. Hospital Regional de Málaga. Instituto Ibima
3. UGC Endocrinología y Nutrición. Instituto Ibima/Uma
ENDOCRINOLOGÍA BÁSICA
INTRODUCCIÓN: Los trastornos psiquiátricos están asociados con el aumento de la inflamación sistémica y la adiposidad. Sin embargo, no hay datos que relacionen la inflamación del tejido adiposo con estos trastornos mentales
OBJETIVOS: El análisis de adipocinas y marcadores relacionados con la inflamación en el tejido adiposo podría ayudar a dilucidar la posible asociación entre la obesidad y la salud mental.
MATERIAL Y MÉTODOS: Se realizó un estudio observacional en muestras de pacientes formados por sujetos no obesos y obesos, a quienes se les diagnosticó ansiedad o trastornos del estado de ánimo. no-obesos con ansiedad/ trastorno del estado del ánimo (n=31), no-obesos sin trastorno mental (n=25), obesos con ansiedad/trastorno del estado del ánimo (n=34) y obesos sin trastorno mental (n=19). La expresión génica de adiponectina (ADIPOQ), leptina (LEP) y marcadores inflamatorios (IL6, IL1B, TNF, CCL2, CSF3, ITGAM y PLAUR) se determinaron en tejidos adiposos viscerales (VAT) y subcutáneos (SAT) procedentes de sujetos obesos y no obesos con y sin enfermedad mental.
RESULTADOS: Nuestros resultados mostraron que, con respecto a los trastornos mentales, todos los genes inflamatorios en el VAT fueron significativamente mayores en sujetos no obesos con trastornos de ansiedad o estado de ánimo que en sujetos sin trastornos mentales, excepto TNF e ITGAM. Además, la expresión de IL6 fue significativamente menor en SAT. Por el contrario, los pacientes obesos diagnosticados con ansiedad o trastornos del estado de ánimo solo mostraron niveles de expresión significativamente más bajos de IL1B en IVA y ADIPOQ en SAT en comparación con sujetos obesos sin trastornos mentales.
CONCLUSIONES: Estos datos sugieren, por primera vez, la existencia de una relación entre la inflamación del VAT en los trastornos de ansiedad y estado de ánimo, y que abre nuevas vías y nuevos mecanismos responsables de la asociación entre la obesidad y los trastornos mentales.