Revisión
COVID-19 y Cirugía en Andalucía
COVID-19 and surgery in Andalusia
Actual Med. 2021; 106(814). Supl2: 14:21
RESUMEN
La pandemia por covid-19 está teniendo una influencia trascendental en la actividad quirúrgica en nuestros hospitales. Las restricciones a la movilidad, la limitación de recursos y la reordenación de los espacios hospitalarios ha impactado con una intensidad sin precedentes en las demoras asistenciales, en las decisiones clínicas y en la adecuación de las programaciones quirúrgicas. Se han puesto de manifiesto fortalezas y debilidades del sistema sanitario y la necesidad apremiante de mejorar sus limitaciones. La progresiva vacunación de la población y, por tanto, de los pacientes quirúrgicos, y el mejor conocimiento de las características del propio virus Sars-CoV-2 y de la pandemia, nos permitirá mejorar las condiciones de la cirugía y sus resultados.
Palabras clave: Cirugía; Covid-19; Vacunación.
ABSTRACT
The covid-19 pandemic is having a transcendental influence on surgical activity in our hospitals. The restrictions on mobility, the limitation of resources and the rearrangement of hospital spaces have impacted with unprecedented intensity on care delays, clinical decisions and the adequacy of surgical schedules. Strengths and weaknesses of the health system and the urgent need to improve its limitations have been revealed. The progressive vaccination of the population and, therefore, of surgical patients, and a better understanding of the characteristics of the Sars-CoV-2 virus itself and of the pandemic, will allow us to improve the conditions of surgery and its results.
Keywords: Surgery; Covid-19; Vaccination
Leer Artículo Completo
INTRODUCCIÓN
El impacto sanitario, económico y social de la pandemia por Covid-19 no tiene precedentes en épocas recientes.
En la conferencia de prensa del 30 de julio, el Director General de la OMS ya afirmaba que en la primera quincena de agosto el número de casos a nivel mundial, en una aproximación a la baja, excederá de doscientos millones, y que seguirá aumentando. El organismo internacional considera que este incremento incesante se explica por diversas razones. Por un lado el virus SARS-CoV-2 ha ido mutando –y lo seguirá haciendo-, siendo la más preocupante de las variantes conocidas hasta ahora, la delta por su alta transmisibilidad. Tanto es así, que el Centro Europeo para la Prevención y el Control de Enfermedades estima que para finales del mes de agosto la variante Delta representará el 90 por ciento de todos los virus del SARS-CoV-2 que circulan en la Unión Europea (1). Por otro lado el aumento de la movilidad y contactos sociales, y el uso poco equitativo de vacunas son elementos que contribuirán a la mayor propagación del virus.
A nivel nacional el Ministerio de Sanidad confirma que a mediados de agosto el número de casos supera los cuatro millones y setecientos mil y el número de fallecimientos se aproxima a los 82.500.
La magnitud de la pandemia y sus consecuencias, inimaginables en sus comienzos, ha modificado sustancialmente el comportamiento social y ha puesto de manifiesto las carencias y limitaciones de múltiples sistemas sanitarios.
La asistencia hospitalaria en Andalucía y, en concreto, la asistencia a pacientes quirúrgicos se ha visto afectada en una dimensión sin precedentes, especialmente en las primeras fases de la pandemia. El desconocimiento, la sorpresa y la alarma ante la nueva enfermedad y la incertidumbre sobre la transmisión del virus, las medidas preventivas y las normas de actuación, determinaron la drástica disminución de la actividad quirúrgica en nuestros hospitales, que han ido progresivamente adecuándose a la evolución de la enfermedad.
Desde el comienzo de la pandemia además de las instituciones sanitarias, las distintas asociaciones quirúrgicas nacionales y autonómicas han asumido sin reservas sus funciones, como garantes de la correcta praxis, mediantes sucesivos informes, recomendaciones y documentación acordes con la situación epidemiológica. La Asociación Española de Cirujanos (AEC), tras constituir el grupo “Cirugía.AEC-Covid”, abordó desde el primer momento la difícil situación a la que se enfrentaba la asistencia quirúrgica por la rápida expansión del virus, desarrollando y actualizando diversos documentos de recomendaciones que abarcan múltiples aspectos de nuestra actividad, tales como actuación preoperatoria y gestión quirúrgica, cirugía de urgencias, cirugía laparoscópica, cirugía oncológica, cirugía torácica, cirugía hepatobiliopancreática, cirugía esofagogástrica, cirugía bariátrica, cirugía mamaria y recomendaciones para la protección individual. También contribuyó al control de la expansión de la infección por Covid mediante la elaboración de recomendaciones para evitar la expansión de la infección desde las plantas de hospitalización (2).
En nuestra comunidad, la Asociación Andaluza de Cirujanos como institución integrada por la mayor parte de los cirujanos, cirujanas y MIR de Andalucía, a tenor de la enorme problemática generada por el cierre de quirófanos y la atención a pacientes Covid, y suscribiendo sin reservas las recomendaciones de la AEC, también elaboró diversos documentos de posicionamiento y recomendaciones para la atención en consultas, la práctica de la cirugía urgente, laparoscópica, endocrina, ambulatoria, coloproctológica, bariátrica, hepatobiliar, esofagogástrica, trasplantes, pared abdominal, patología mamaria y hospitalización (3).
La primera ola de la pandemia, en la que la actividad quirúrgica quedó relegada como mucho –por el cierre de quirófanos- a la cirugía urgente y oncológica, supuso un difícil reto para los Servicios quirúrgicos no solo en la adecuación de las estructuras de hospitalización (saturadas de pacientes Covid), sino también en la toma de decisiones clínicas, tanto en cirugía programada como urgente, y en la propia organización funcional de los Servicios. De hecho en muchos Centros los facultativos de los Servicios quirúrgicos realizaron una importante labor de colaboración asistencial con los Servicios médicos saturados (Medicina Interna, Neumología, UCI`s…). Durante esas primeras semanas también la actividad en consultas externas se vio intensamente reducida a fin de evitar aglomeraciones y desplazamientos de pacientes. Consecuencia de ello fueron el aumento de las demoras y el retraso en los diagnósticos, situación en parte mitigada por el desarrollo de las consultas telefónicas. Se estimó entonces que, a nivel nacional, la Covid-19 supondría un incremento de las listas de espera quirúrgicas entre el 7,6% y el 19,4%, dependiendo de la comunidad y sus recursos (4). Además algunos estudios estiman que se pospusieron hasta el 70% de los procedimientos electivos (5).
Tras la primera ola pandémica – en la que la Covid-19 fue la primera causa de muerte en España, según el INE (6)- y la necesidad de intentar normalizar la actividad quirúrgica, las asociaciones científicas que asesoran la práctica de la actividad quirúrgica (Asociación Española de Cirujanos, Sociedad Española de Anestesiología, Reanimación y Terapéutica del Dolor, Asociación Española de Cirugía Mayor Ambulatoria, Sociedad Española de Epidemiología, Sociedad Española de Salud Pública y Administración Sanitaria, entre otras) elaboraron diversos documentos para la vuelta a la normalidad y para la programación quirúrgica en condiciones de seguridad, marcando las pautas de actuación en las diversas especialidades, tanto pre, como intra y postoperatorias.
En el último cuatrimestre de 2020 se registraron más ingresos en los hospitales y más fallecimientos que en los meses previos en muchas comunidades autónomas, entre ellas Andalucía. En este periodo sin duda fueron determinantes la relajación de las medidas sociales y el exceso de confianza de la población, y es posible que tuvieran influencia los cambios climatológicos estacionales. La distensión de las restricciones sociales –pese al cierre perimetral de las comunidades y provincias y toques de queda- durante la navidad de 2020 dieron lugar a que a mediados de enero de este año la incidencia de contagios se intensificase, en lo que se dio en llamar la tercera ola, caracterizada por un aumento de ocupación de las UCI`s en muchos hospitales (que llegó a sobrepasar el 40%) y al colapso de las camas de hospitalización. Esta situación fue determinante en la actividad quirúrgica, pues motivó el cierre de quirófanos y la estricta selección de los procedimientos urgentes y oncológicos. De nuevo los Servicios quirúrgicos estuvieron obligados al más riguroso cribado de los pacientes neoplásicos para establecer prioridades. Pero la incipiente llegada de las vacunas (Pfizer, Moderna y AstraZeneca) abrió un destello de esperanza en la población y en los profesionales sanitarios de cara a un mayor control de la epidemia.
Actualmente, aunque el volumen de la cirugía electiva se va recuperando, es probable que los picos de contagios condicionen aún demoras en la actividad habitual de los Servicios en los próximos meses. Efectivamente la experiencia acumulada y el conocimiento sobre el comportamiento del coronavirus, junto al mejor control epidemiológico y la mejor distribución de los recursos hospitalarios, aunque el patrón de los contagios y consumo de recursos hospitalarios hayan variado en las últimas crestas de la pandemia, han condicionado una menor repercusión sobre la actividad quirúrgica en los hospitales. Sin duda, la aplicación de las múltiples recomendaciones de las sociedades científicas e instituciones sanitarias y el mejor control clínico-epidemiológico han sido determinantes, así como la vacunación progresiva de la población.
PREVENCIÓN EN PACIENTES QUIRÚRGICOS
En el momento actual los métodos de prevención para la expansión del virus en pacientes quirúrgicos, contemplan diversas vertientes. Por un lado la práctica quirúrgica en pacientes Covid y, por otro, evitar la transmisión del virus a pacientes no Covid.
De modo resumido las medidas preventivas contempladas, tanto en pacientes y familiares como en los profesionales podemos resumirlas en:
A. Consideraciones generales
La mortalidad y las complicaciones quirúrgicas son mayores en los pacientes con Covid-19, en comparación con los pacientes sin Covid-19 (7), (8), (9).
Se debe insistir en la obligatoriedad de las medidas preventivas universales: uso de mascarilla quirúrgica correctamente colocada en todo el recinto hospitalario, mantenimiento de la distancia de seguridad interpersonal un mínimo de 1,5 metros cuando sea factible e higiene de manos con preparado de base alcohólica.
Se deben establecer circuitos Covid y No-Covid diferenciados e independientes en cada hospital, en aquellos cuya infraestructura lo permita, de tal modo que la circulación de pacientes, familiares y profesionales, las áreas de preoperatorio y de recuperación postanestésica, de cuidados críticos quirúrgicos, de hospitalización y de consultas externas eviten la mezcla de pacientes infectados con no infectados.
Se deben evitar en la medida de lo posible las exploraciones y curas que supongan un riesgo de generación de aerosoles y salpicaduras, o utilizar métodos de protección adecuados cuando haya que realizarlas.
Cuando la plantilla de los Servicios lo permita, se recomienda repartir a los profesionales para la atención independiente de ambos grupos de pacientes.
Se aconseja desarrollar las actividades telemáticas, como la información a familiares, teleconsultas, reuniones, cambios de guardia, entrega de resultados, etc.
B. Cirugía electiva
B1. Despistaje de infección activa en pacientes previo al procedimiento quirúrgico:
- Todos los pacientes programados para cirugía deben someterse a un despistaje previo de infección activa.
- Se debe realizar un cribado clínico-epidemiológico entre 10 y 14 días, y repetirlo a las 72 horas previas a la intervención.
- Se debe realizar el despistaje de infección activa por SARS-CoV-2 mediante una PCR en una muestra nasofaríngea en las 72 horas previas a la intervención.
- En la actualidad no se considerarán para la confirmación del diagnóstico de infección activa los resultados de ningún tipo de pruebas serológicas. Tampoco las pruebas de autodiagnóstico serán consideradas para el diagnóstico de confirmación de infección activa ni en personas con síntomas ni en asintomáticos. Los resultados positivos en estas pruebas se consideran como casos sospechosos (10), (11).
- El paciente y familiares deben mantener de forma rigurosa las medidas de distanciamiento desde el día de la realización de la PCR preoperatoria hasta la fecha de la cirugía.
B2. Aspectos organizativos:
- En los pacientes con PCR positiva, o en casos de presentar sintomatología sospechosa de infección por SARS-CoV-2, se pospondrá la intervención quirúrgica. La Asociación Española de Cirugía Mayor Ambulatoria recomienda una demora de al menos durante 2-3 semanas (12). La Sociedad Española de Anestesiología, Reanimación y Terapéutica del Dolor recomienda en los pacientes con PCR positiva, o en casos de presentar sintomatología sospechosa de infección por SARS-CoV-2, posponer la intervención al menos 7 semanas tras la infección por SARS-CoV2. En aquellos que sigan sintomáticos más allá de la 7ª semana la cirugía debe posponerse todavía más (13).
Un estudio reciente liderado en Birmingham por la CovidSurg Collaborative GlobalSurg and Collaborative NIHR Global Health Research Unit on Global Surgery aporta datos tras el análisis de aproximadamente 140.000 pacientes pertenecientes a 1.600 hospitales distribuidos por 116 países. Concluyen por un lado que las intervenciones realizadas en las primeras 6 semanas tras la infección por SARS-CoV2 aumentan la mortalidad tres veces más en el primer mes y de complicaciones pulmonares respecto a los pacientes no infectados. Y por otro lado que las intervenciones realizadas 7 semanas después de la infección tienen tasas de motalidad y morbilidad similares a los individuos no infectados previamente (14).
- En los pacientes con PCR negativa se realizará la programación quirúrgica para el día previsto.
- Promover el ingreso en el hospital el mismo día de la intervención.
- Potenciar el desarrollo de la Cirugía Mayor Ambulatoria, que disminuye al máximo la estancia hospitalaria.
- Restringir al máximo el número de acompañantes y visitas postoperatorias.
- Exigir el cumplimiento de las medidas de control a pacientes, familiares, visitas y profesionales durante el ingreso hospitalario.
B3. Aspectos médico-quirúrgicos:
- No hay evidencia de superioridad de ninguna técnica anestésica, aunque se recomienda de la utilización de anestesia regional o local en la medida de lo posible y evitar la anestesia general con intubación orotraqueal en aquellos casos cuya intervención lo permita (13).
- Se propone el empleo de una Lista de Verificación de Seguridad Quirúrgica específica en situación de pandemia (15), incorporando precisiones para pacientes Covid positivos.
- Se recomienda que los servicios incorporen un consentimiento informado específico para la intervención durante la pandemia, detallando los riesgos y beneficios del procedimiento.
- La vacunación progresiva de la población aumentará la seguridad quirúrgica. Pero se sabe que la inmunidad generada por las mismas no impide de forma completa la replicación del virus, y por tanto la inmunidad completa, y puede verse afectada por la propagación de las nuevas variantes.
- La generación de aerosoles durante la cirugía sigue siendo objeto de controversia. Durante las fases iniciales de la pandemia las sociedades científicas contemplaron la generación de aerosoles durante la cirugía, tanto por vía laparoscópica como por vía abierta, derivados del empleo de electrocirugía monopolar, disectores ultrasónicos y dispositivos bipolares avanzados ya que pueden conducir a la aerosolización de partículas portadoras de virus, a tenor de diversas publicaciones (16), (17), (18). Aunque no se confirma la transmisión del virus SARS-CoV-2 por el humo quirúrgico durante la laparoscopia (19) sus recomendaciones se mantienen en muchos centros. Pese a ello la Organización Mundial de la Salud no incluye entre los procedimientos que generan aerosoles el empleo de tales dispositivos quirúrgicos (20).
- La cirugía laparoscópica es cotidiana en todos los hospitales. La importancia atribuida a la posible contaminación por aerosoles con SARS-Cov-2 durante estos procedimientos ha generado diversas recomendaciones a seguir durante su práctica, tales como trabajar a la menor presión posible de neumoperitoneo, emplear dispositivos para filtrar CO2 liberado y la extracción exhaustiva del mismo antes de la retirada de trocares mediante un sistema con sello de agua. También se recomienda limitar la acción de los dispositivos de energía, minimizar el recambio de instrumental quirúrgico y evitar la posición de Trendelenburg prolongado. Sin olvidar el cumplimiento estricto de las medidas de protección individual.
C. Cirugía urgente
La cirugía de urgencias ha suscitado diversas controversias e interrogantes durante la pandemia pero con los conocimientos actuales la resolución de las urgencias quirúrgicas debe garantizarse en tiempo y forma adecuados.
En muchos casos la Covid-19 ha impactado negativamente en la cirugía urgente, provocando un retraso en el acceso al hospital y condicionando mayores tasas de morbilidad y mortalidad a los 30 días (21).
C1. Actualmente hay consenso en los siguientes aspectos:
- En los pacientes Covid positivos o con salta sospecha clínica se debe considerar un tratamiento no quirúrgico si es factible y seguro (22).
- Aunque en principio las indicaciones de cirugía urgente no deben diferir de las habituales, efectivamente la decisión de practicar una cirugía urgente debe considerar –en el contexto de la pandemia- otros factores como la posibilidad de optar inicialmente por el tratamiento médico si lo permite la patología, la posibilidad de contagio del paciente y profesionales, la existencia o no de infección por SARS-CoV-2 y la infraestructura y epidemiología hospitalaria, en especial respecto al porcentaje de camas de UCI disponibles (23).
- Se han de realizar pruebas de detección de Covid-19 de forma rutinaria antes de cualquier intervención quirúrgica urgente.
- En caso de cirugía urgente y no demorable en la que el resultado de la PCR nos va a llegar en unas horas dependiendo de cada laboratorio, se debe realizar un test de antígenos que se tiene en unos minutos, sabiendo que es menos sensible que la PCR y que puede haber falsos negativos si la carga viral es muy baja o han pasado más de 7 días desde el inicio de la infección. Si es positivo se debe adecuar el quirófano, los circuitos y las medidas frente al Covid. Si es negativo, valorando clínica y radiología, se deben al menos extremar las precauciones o considerar al paciente como infectado y actuar en consecuencia.
- Recientemente el Ministerio de Sanidad ha actualizado las recomendaciones para la prevención de riesgos laborales frente a la exposición al SARS-CoV-2 (10) haciendo hincapié en los métodos de protección individual.
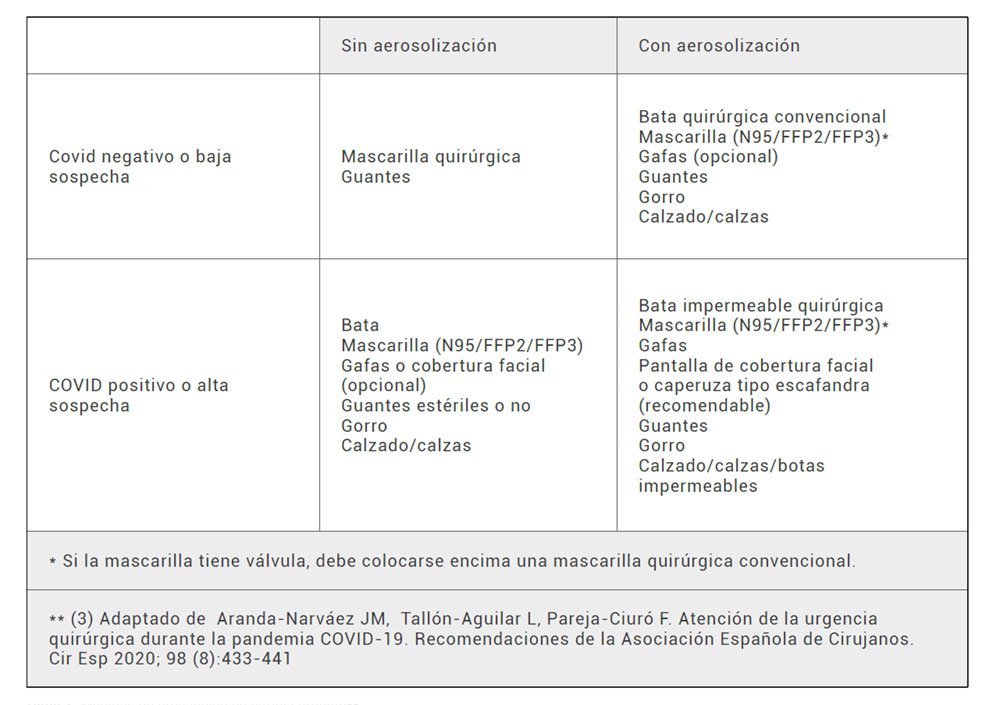
- Se recomienda disponer en cada Centro de un quirófano de urgencias exclusivo para pacientes Covid o con alta sospecha clínica de infección en casos no diferibles, así como un circuito específico de traslado de estos pacientes. Se debe limitar al máximo el número de profesionales imprescindibles en quirófano, que deben disponer de equipos de protección individual. La Asociación Española de Cirujanos recomienda además en la cirugía urgente extremar todas las medidas de precaución posibles, como se muestra en la Tabla 1.
Tabla 1. Medidas de precaución en cirugía urgente**
C2. Recomendaciones según patología
La situación epidemiológica de cada hospital puede condicionar las alternativas terapéuticas en cada paciente.
Las recomendaciones de las sociedades quirúrgicas respecto a la patología más prevalente en urgencias son:
- Colecistitis aguda: dependiendo de la situación clínica puede intentarse un tratamiento no quirúrgico con antibioterapia. La colecistostomía puede considerarse en casos de fracaso del tratamiento antibiótico.
- Colangitis: la CPRE y antibioterapia iv son la mejor opción. Si hay colecistitis cabe plantear una colecistostomía simultánea.
- Apendicitis no complicada: se aconseja realizar inicialmente un tratamiento conservador mediante antibioterapia.
- Apendicitis complicada: en apendicitis perforada está indicada la cirugía urgente. En caso de plastrón apendicular está indicado el tratamiento conservador con antibioterapia. Si existe absceso, se aconseja el drenaje percutáneo.
- Diverticulitis aguda: los grados I y II pueden manejarse con antibioterapia, planteándose tratamiento ambulatorio en casos de Hinchey IA. En casos de absceso, está indicado el drenaje percutáneo. En los grados III y IV está indicada la cirugía urgente.
- Obstrucción intestinal: cuando se sospeche una obstrucción por bridas inicialmente se indica el manejo no operatorio. Si existe sospecha de isquemia intestinal o persistencia del cuadro obstructivo la indicación es quirúrgica. En las hernias estranguladas está indicada la cirugía urgente. Los obstrucciones por neoplasia cólica pueden resolverse inicialmente mediante la colocación de stents.
- Perforación de víscera hueca: está indicada la cirugía urgente.
- Pancreatitis aguda grave complicada: se recomienda seguir los criterios definidos como step-up approach (abordaje escalonado mínimamente invasivo). Es preferible el drenaje percutáneo de las colecciones sobre el endoscópico, pues este genera más aerosoles. Si fracasa este abordaje se recurrirá a la cirugía, laparoscópica (necrosectomía retroperitoneal videoasistida-VARD) o abierta.
- Infecciones de tejidos blandos: si son superficiales pueden drenarse bajo anestesia local. Las infecciones necrosantes deben abordarse con carácter emergente.
- Absceso perianal: en abscesos superficiales está indicado el drenaje bajo anestesia local.
- Trombosis hemorroidal: Inicialmente se indica el tratamiento conservador o la evacuación del trombo bajo anestesia local.
PERSPECTIVAS FUTURAS
La actual pandemia obliga a realizar una serie de reflexiones porque en opinión de los expertos el virus que la provoca permanecerá entre nosotros y porque habrá nuevas pandemias, posiblemente en menor intervalo de tiempo; por desgracia no habrá que esperar 100 años como cuando recordamos la mal llamada Gripe Española (1918-1920) que costó entre 40 y 50 millones de vidas humanas.
Si no hay una concienciación absoluta a nivel de gobiernos, organismos internacionales y ciudadanos de la necesidad urgente de cuidar el medio ambiente y nuestro planeta, introduciendo medidas preventivas drásticas y rigurosas, la extinción de especies, la pérdida de hábitats y el cambio climático conllevarán pandemias más frecuentes con efectos más devastadores en vidas humanas y en economía.
La evolución de la pandemia y el continuo avance en los conocimientos sobre la infección por SARS-CoV-2 obligan a una actualización permanente de las medidas preventivas y las recomendaciones para evitar la expansión y sus consecuencias. Además la pandemia Covid-19 está obligándonos a asumir muchos cambios rápidos y simultáneos, y ello nos exige gran capacidad de adaptación.
Esta crisis sanitaria nos impulsa hacia el desarrollo de aplicaciones digitales en la preparación y seguimiento de los pacientes. El desarrollo de las Tecnologías de la Información y de la Comunicación abre nuevos escenarios en cuanto a la mejora de la accesibilidad, de la seguridad y de la eficiencia del propio sistema sanitario, mediante las consultas no presenciales, el seguimiento de los pacientes y líneas de comunicación con pacientes para la confirmación de agendas, entrega de resultados etc. Pero las demoras asistenciales de Atención Primaria y de Especializada y la propia demora para intervención quirúrgica deben ser lo mas transparentes posibles, debiendo de monitorizarse todas las posibles complicaciones que acontezcan en la espera y darle el tratamiento adecuado para su resolución en tiempo y forma.
El desarrollo de la Cirugía Mayor Ambulatoria, como ejemplo de calidad y eficiencia asistencial, debe ser prioritario para nuestro sistema sanitario y sus gestores, y debe establecerse –sobre todo en época de restricciones- como centro de la actividad asistencial quirúrgica electiva, rediseñando en lo posible los circuitos asistenciales, las carteras de servicios y el funcionamiento de los servicios para conseguir unas tasas de ambulatorización acorde con las necesarios en nuestro entorno. La Cirugía Mayor Ambulatoria conlleva la mínima estancia posible en el hospital para la resolución de los procesos quirúrgicos, es eficiente y eficaz, por lo que en situaciones de especial limitación de los recursos, constituye una de las claves que permitirá minimizar las consecuencias quirúrgicas de las restricciones. Pese a que Andalucía está entre las Comunidades Autónomas con más desarrollo de la Cirugía Mayor Ambulatoria (patología herniaria, colecistectomías, hemorroidectomías, hallux valgus, etc.) existe aún un enorme potencial de desarrollo, al igual que en la sanidad nacional.
Sin duda la vacunación preoperatoria reducirá significativa y progresivamente el riesgo de complicaciones de Covid-19 en pacientes que se someten a procedimientos electivos y urgentes. La Federación de Asociaciones Científico Médicas Españolas recomienda evitar la coincidencia en el tiempo de la eventual reacción vacunal con la intervención quirúrgica. En caso de vacunación antes de una cirugía programada, sería conveniente vacunar al menos 5-7 días antes de la cirugía, pues los posibles efectos secundarios usualmente ocurren en las primeras 72 horas. Dependiendo de la complejidad de la intervención, la recuperación posquirúrgica y el estado clínico del paciente, se podría justificar la demora temporal de la vacunación, por ejemplo 1-2 semanas tras la cirugía. En general, se recomienda no demorar intervenciones o inmunizaciones necesarias en los pacientes, sino únicamente acomodar el calendario de ambas actividades, con una evaluación individualizada de cada caso (24).
CONCLUSIONES
Esta pandemia ha mostrado por una parte la fragilidad de nuestra sociedad y del ser humano hasta el punto de vivirse, en determinados países y comunidades, momentos dramáticos y caóticos, pero también ha mostrado fortalezas como la capacidad de desarrollar una vacuna en tiempo record y la solidaridad y el ejemplo de muchos ciudadanos en distintos organismos o servicios.
La pandemia ha permitido resaltar otros valores. Tanto en nuestra comunidad como a nivel estatal debemos destacar la capacidad de esfuerzo y la profesionalidad del personal sanitario, en Atención Primaria y en Especializada, sobre todo en situaciones desbordadas y cuando aún nos faltaban evidencias científicas.
Hemos aprendido mucho de las nuevas tecnologías de información y comunicación, que si bien ya estaban ahí la pandemia las ha constituido como una necesidad: telemedicina, consultas telefónicas, reuniones y sesiones telemáticas, teletrabajo etc. Hemos visto la colaboración también entre sistema sanitario público y privado en una situación limite y eso siempre es positivo en situación de crisis, garantizando siempre la calidad y la seguridad del paciente. La pandemia ha puesto de manifiesto la necesidad de reinventarnos en los hospitales y de trabajar en equipo de forma multidisciplinaria pues nos ha enseñado que el límite no es solo la especialidad sino el conocimiento.
Pero también ha puesto de manifiesto muchas debilidades: la falta de personal sanitario en Hospitales y Atención Primaria, la poca inversión desde hace tiempo en sanidad por debajo de la media europea, la falta de coordinación entre Atención Primaria y Especializada, la ausencia “física” del médico de Atención Primaria, por poner algunos ejemplos. Hay consultas que pueden y deben ser telefónicas o telemáticas para mejorar la accesibilidad, por ejemplo para entrega de resultados, pero en otras muchas hay que ver al paciente, explorarlo. No podemos perder la esencia de nuestra profesión, la “relación médico – paciente” porque además condiciona la seguridad y por tanto la calidad. Hemos visto y vemos retrasos diagnósticos en pacientes oncológicos durante la pandemia en los Hospitales porque muchas consultas han sido solamente telefónicas. Como suele ocurrir no es un problema del profesional, es un problema organizativo detrás del cual se esconde una falta de recursos.
Por tanto, es necesario invertir y cuidar el Sistema Sanitario Público porque es uno de los pilares de Estado de Bienestar y rentabilizarlo en términos de eficiencia. Es prioritario potenciar la Atención Primaria y coordinarla de una vez de modo eficiente con la Especializada.
Del mismo modo la situación de crisis nos ha demostrado la imperiosa necesidad del aprovechamiento real de los recursos que, salvo excepciones, hasta ahora han puesto de manifiesto su insuficiencia crónica; ello nos permitirá cumplir con los decretos de garantía de respuesta quirúrgica (quirófanos de tarde y festivos, autoconciertos, etc). Es necesario desarrollar nuevos decretos de garantía, como el de la Cirugía Bariátrica, y actualizar otros ya existentes. Es obligado para el mantenimiento del sistema el desarrollo real de la Cirugía Mayor Ambulatoria como ejemplo de eficiencia y calidad. Se deben Buscar fórmulas de colaboración transparentes y razonables con centros privados cuando se sobrepasen las posibilidades en el sistema sanitario público para evitar la descapitalización del mismo. En definitiva, la pandemia debe marcar un antes y un después para realizar una planificación sanitaria adecuada.
El futuro también debe asegurar que el ciudadano sea protagonista y eje del sistema, pero también hacerlo corresponsable para que sea sostenible. En este sentido los medios de comunicación juegan, y lo seguirán haciendo, un papel trascendental en la formación e información de la ciudadanía en aspectos sanitarios, basándose en las evidencias científicas.
Solo desde un Sistema Sanitario Público fortalecido después de la pandemia podremos enfrentarnos a los nuevos retos que se vislumbran en un mundo globalizado.
REFERENCIAS BIBLIOGRÁFICAS
- Current COVID-19 situation in the EU. EMA and ECDC update on COVID-19. 14 Jul 2021. Disponible en https://www.ecdc.europa.eu/en/news-events/ema-and-ecdc-update-covid-19
- Grupo Cirugía-AEC-Covid. Recomendaciones generales para la realización de procedimientos quirúrgicos en el contexto de la pandemia COVID-19. Versión 30-3-20. Asociación Española de Cirujanos. Disponible en https://www.aecirujanos.es/Documentos-de-posicionamiento-y-recomendaciones-de-la-AEC-en-relacion-con-la-cirugia-y-COVID19_es_116_508_0_345.html
- Cirugía Andaluza | 2020 | Volumen 31 | Número 2 – Mayo 2020. Número espacial “Covid y Cirugía”. Asociación Andaluza de Cirujanos. Disponible en https://www.asacirujanos.com/revista/2020/31/2
- De Pablos Escobar L, García-Centeno MC. Impacto de la COVID-19 sobre las listas de espera quirúrgicas. Rev Esp Salud Pública. 2021; 95: 3 de marzo e202103035. Disponible en https://medes.com/publication/160185
- COVIDSurg Collaborative, GlobalSurg Collaborative. SARS-CoV-2 vaccination modelling for safe surgery to save lives: data from an international prospective cohort study [published online ahead of print, 2021. Br J Surg. 2021;znab101. doi:10.1093/bjs/znab101
- Instituto Nacional de Estadística. Disponible en: https://www.ine.es/experimental/defunciones/experimental_defunciones.htm
- BMJ Best Practice. Actualización 08 Jul 2021. Disponible en https://bestpractice.bmj.com/topics/es-es/3000201
- COVIDSurg Collaborative. Mortality and pulmonary complications in patients undergoing surgery with perioperative SARS-CoV-2 infection: an international cohort study. Lancet. 2020 Jul 4;396(10243):27-38. doi: 10.1016/S0140-6736(20)31182-X.
- Prasad NK, Lake R, Englum BR et al. Increased complications in patients who test COVID-19 positive after elective surgery and implications for pre and postoperative screening. Am J Surg 2021. 14 apr 2021. doi: 10.1016 / j.amjsurg.2021.04.005
- Procedimiento de actuación para los Servicios de Prevención de Riesgos Laborales frente a la exposición al SARS-CoV-2. Actualización 16 de julio 2021. Ministerio de Sanidad. Disponible en https://www.mscbs.gob.es/profesionales/saludPublica/ccayes/alertasActual/nCov/documentos/Proteccion_Trabajadores_SARS-CoV-2.pdf
- Ministerio de Sanidad. Instituto de Salud Carlos III. Estrategia de Detección Precoz, Vigilancia y Control de COVID-19. Actualización 12 de agosto de 2021. Disponible en https://www.mscbs.gob.es/profesionales/saludPublica/ccayes/alertasActual/nCov/documentos/COVID19_Estrategia_vigilancia_y_control_e_indicadores.pdf
- Recomendaciones para la reapertura de las Unidades de CMA durante el periodo de transición de la pandemia por el COVID-19 (SARS-CoV-2). Asociación Española de Cirugía Mayor Ambulatoria. Documento técnico. CIR MAY AMB 2020; 25 (1): 25-38
- Montero Feijoo A, Maseda E, Adalia Bartolomé R et al. Recomendaciones prácticas para el manejo perioperatorio del paciente con sospecha o infección grave por coronavirus SARS-CoV-2. Rev Esp Anestesiol Reanim 2020; 67(5): 253-260. doi:10.1016/j.redar.2020.03.003
- COVIDSurg Collaborative and GlobalSurg Collaborative. Timing of surgery following SARS-CoV-2 infection: an international prospective cohort study. Anaesthesia 2021, 76, 748–758
- Gilabert Jiménez A, Gilabert Mora M. Cirugía segura y COVID-19: una revisión narrativa. J Healthc Qual Res. 2021; 36(3): 160-167
- Kwak HD, Kim SH, Seo YS, Song KJ Detección del virus de la hepatitis B en el humo quirúrgico emitido durante la cirugía laparoscópica. Ocupar. Reinar. Medicina. 2016; 73 : 857–863. doi: 10.1136 / oemed-2016-103724
- Choi SH, Kwon TG, Chung SK, Kim TH El humo quirúrgico puede ser un riesgo biológico para los cirujanos que realizan cirugía laparoscópica. Surg. Endosc. 2014; 28 : 2374-2380. doi: 10.1007 / s00464-014-3472-3
- Zheng MH, Boni L, Fingerhut A. Minimally invasive surgery and the novel coronavirus outbreak: Lessons learned in China and Italy. Ann Surg. 2020 Mar 26. https://doi/10.1097/SLA.0000000000003924
- Resources on Smoke & Gas Evacuation During Open, Laparoscopic and Endoscopic Procedures. European Association for Endoscopic Surgery and other Interventional Techniques. November 20, 2020. Disponible en https://eaes.eu/covid-19-statements/resources-on-smoke-gas-evacuation-during-open-laparoscopic-and-endoscopic-procedures-updated/.
- World Health Organization. Infection Prevention and control during health care when coronavirus disease (COVID-19) is suspected or confirmed. Interim guidance. 12 july 2021. Disponible en WHO-2019-nCoV-IPC-2021.1-eng.pdf
- Ciarleglio, F.A., Rigoni, M., Mereu, L. et al. The negative effects of COVID-19 and national lockdown on emergency surgery morbidity due to delayed access. World J Emerg Surg 16, 37 (2021). https://doi.org/10.1186/s13017-021-00382-z
- COVID-19 Treatment Guidelines Panel. Coronavirus Disease 2019 (COVID-19) Treatment Guidelines. National Institutes of Health. Available at https://www.covid19treatmentguidelines.nih.gov/. Accessed 05-07-2021
- Aranda-Narváez JM, Tallón-Aguilar L, Pareja-Ciuró F. Atención de la urgencia quirúrgica durante la pandemia COVID-19. Recomendaciones de la Asociación Española de Cirujanos. Cir Esp 2020; 98 (8):433-441
- FACME (2021) Administración de la vacuna frente a COVID-19 en pacientes que requieren intervenciones quirúrgicas. Recomendaciones FACME para la vacunación frente a COVID-19 en grupos de potencial riesgo.
- Disponible en https://facme.es/wp-content/uploads/2021/02/TC20210202-FAC-Pacientes-quirurgicos-v2.0.pdf
INFORMACIÓN DEL ARTÍCULO
Conflicto de intereses: Los autores/as de este artículo declaran no tener ningún tipo de conflicto de intereses respecto a lo expuesto en el presente trabajo.
Autor para la correspondencia: José Mª Capitán Vallvey. Servicio de Cirugía General y de Ap. Digestivo. Hospital Universitario de Jaén. C/ Olivo 71 · 23006 Jaén. España E-mail: jcapitánv@gmail.com