Cartas al Editor
Lupus cutáneo crónico inducido por adalimumab: presentación de un caso
Chronic cutaneous lupus induced by adalimumab: a clinical case
Actual. Med. 2015; 100: (794): 49-50 DOI: 10.15568/am.2015.794.cd02
Enviado: 11-12-2015
Revisado: 13-04-2015
Aceptado: 13-04-2015
Leer Artículo Completo
El lupus eritematoso inducido por fármacos (LEIF) se define como un síndrome lupus like que se presenta tras la exposición a determinados fármacos y desaparece tras la retirada de los mismos (1). El LEIF se ha descrito en relación con la utilización de infliximab, etanercept, adalimumab, y recientemente golimumab, fármacos inhibidores del factor de necrosis tumoral (TNF) alfa (2). Presentamos un caso de lupus cutáneo crónico en una paciente con artritis reumatoide (AR) en tratamiento con adalimumab, una asociación infrecuente.
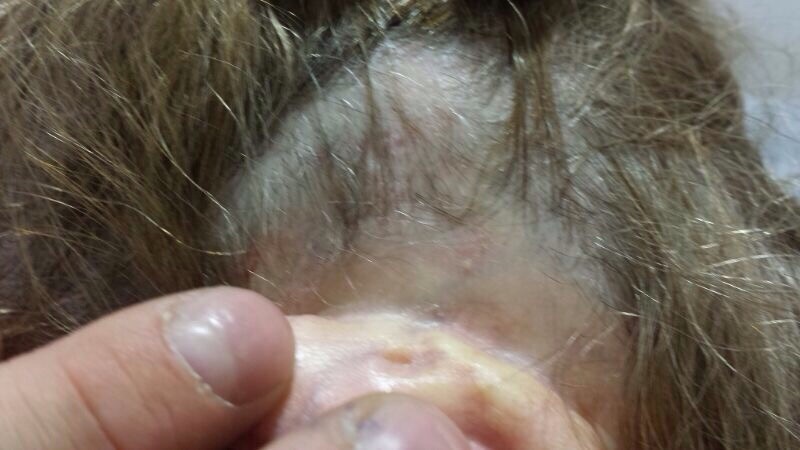
Una mujer de 57 años diagnosticada de AR en tratamiento con leflunomida 20 mg/día y prednisona 2,5 mg/día desde hace 8 años, que hace 5 años comenzó tratamiento con adalimumab. Consultó por aparición de placas eritemato-descamativas en región malar, hélix y ciliar bilaterales, así como placa alopécica de las mismas características retroauricular izquierda de 6 meses de evolución (Figura 1).
Las pruebas de laboratorio mostraron positividad de anticuerpos antinucleares (ANA) con patrón homogéneo a título de 1/320 con anticuerpos anti DNA nativo, anti ribonucleoproteina, antihistona y anti Ro y anti La normales. Las fracciones C3 y C4 del complemento fueron normales. Se realizó una biopsia cutánea de la lesión del cuero cabelludo que fue compatible con lupus cutáneo crónico.
Figura 1. Placa eritematodescamativa alopécica con telangiectasias en su interior en región retroauricular izquierda.
Se suspendió la administración de adalimumab y se comenzó tratamiento con fotoprotección y mometasona tópica con mejoría progresiva, hasta su resolución completa en 4 meses.
El LEIF es una patología rara, que al igual que el lupus eritematoso idiopático, se clasifica en eritematoso sistémico, cutáneo subagudo y cutáneo crónico, siendo el cutáneo subagudo la forma de presentación más frecuente (1). El TNF alfa es una citoquina pro inflamatoria implicada en la patogénesis de diversas enfermedades autoinmunes como en la AR, artritis psoriásica, espondilitis anquilosante y enfermedad inflamatoria intestinal (1-3). La incidencia estimada de LEIF por anti TNF alfa es muy baja, siendo del 0,19-0,22% para infliximab y 0,18% para etanercept. Existiendo solo unos pocos casos publicados relacionados con adalimumab y un caso con golimumab (1-2). Los factores de riesgo para desarrollo de LEIF por inhibidores del TNF alfa son la edad avanzada y la presencia de niveles basales elevados de anti DNA nativo, pero no de ANA (3). Otro factor que podría estar implicado es la enfermedad de base, ya que, aunque la producción de anticuerpos es similar entre las diferentes enfermedades tratadas con estos fármacos, la AR es la más frecuentemente implicada. En un estudio se observó que el 76% de LEIF por inhibidores del TNF alfa correspondía a pacientes con AR de base (3).
Al igual que en la forma idiopática el LEIF es más común en mujeres, acompañándose generalmente de la presencia de anticuerpos antinucleares, como en nuestro caso, antihistonas, anti Ro y anti La (4). El tiempo de latencia entre la toma del fármaco y el inicio de las lesiones oscila entre 10 días a 54 meses (2), nuestro caso se encontraba en el rango superior de este intervalo. La forma idiopática de lupus cutáneo crónico y el lupus cutáneo crónico inducido por fármacos (LCCIF), presentan manifestaciones clínicas similares, motivo por el cual resultan difícil de diferenciar (5). La clínica se caracteriza por la aparición de placas eritematodescamativas, con crecimiento progresivo, dejando cicatrices deprimidas, atrofia, telangiectasias, e hiper o hipopigmentación al curar. Habitualmente localizadas en cara, cuello, cuero cabelludo, pabellón auricular y tronco superior (5). Dado que las manifestaciones clínicas, inmunológicas e histopatológicas son similares en el LCCIF e idiopático, el diagnóstico se debe establecer por la relación temporal entre las manifestaciones clínicas y el tratamiento con el inhibidor del TNF alfa (5). Característicamente la mejoría clínica del LSIF se suele producir entre unas semanas a unos pocos meses tras la suspensión del fármaco, generalmente tras 8 semanas (2,4), en nuestro caso se objetivó a las 16 semanas. Las lesiones cutáneas podrían ser tratadas transitoriamente con corticoides sistémicos o tópicos, como en nuestra paciente, así como hidroxicloroquina a la dosis indicada para las formas idiopáticas (3). Respecto a la contraindicación absoluta en el empleo de otro anti TNF, cabe destacar que en un estudio reciente no se observó recurrencia de LEIF en pacientes en los que se sustituyó el fármaco causal por otro anti TNF, por lo que no existiría en nuestro caso (1). El LEIF es una entidad cada vez más frecuente por la introducción creciente de nuevos fármacos en la práctica clínica habitual, requiriéndose una alta sospecha clínica para el diagnóstico y tratamiento precoz de esta patología.
BIBLIOGRAFÍA
- lupus-like syndrome: report and review of the literature with implications for treatment with alternative TNF alpha antagonists. Int J Dermatol. 2011;50:619-25.
- Wilkerson E, Hazey MA, Bahrami S, Callen JP. Golimumab-exacerbated subacute cutaneous lupus erythematosus. Arch Dermatol. 2012;148:1186-90.
- Sifuentes Giraldo WA, Ahijón Lana M, Vázquez Díaz M. Cutaneous lupus erythematosus induced by the treatment with tumor necrosis factor antagonists. Reumatol Clin. 2013;9:255-
- Pretel M, Marqués L, España A. Lupus inducido por fármacos. Actas Dermosifiliogr. 2014;105:18-30
- Grönhagen CM, Nyberg F. Cutaneous lupus erythematosus: An update. Indian Dermatol Online J. 2014;5:7-13.
INFORMACIÓN DEL ARTÍCULO
Autora para la correspondencia: Notario-Ferreira, Irene. irenotario@hotmail.com