Caso Clínico
¿Qué nos enseñó Hughes en la reparación de defectos quirúrgicos del párpado inferior?
What did Hughes teach us about repairing surgical defects in the lower eyelid?
Actual. Med. 2020; 105: (809): 52-54 DOI: 10.15568/am.2020.809.cc02
Enviado: 28-09-2018
Revisado: 31-01-2019
Aceptado: 06-03-2019
RESUMEN
La reconstrucción del párpado inferior sigue siendo un reto, especialmente la reparación de defectos que abarcan más de la mitad de su superficie horizontal. El colgajo de Hughes del párpado superior ipsilateral es la técnica quirúrgica de elección para los tumores de gran tamaño del párpado inferior. Presentamos el caso de una paciente con carcinoma basocelular superficial de párpado inferior izquierdo que fue intervenida con extirpación del tumor con margen de seguridad y reparación del defecto primario mediante este colgajo. Describimos la técnica de Hughes paso a paso, sus potenciales complicaciones, así como los puntos clave en su ejecución para conseguir unos resultados satisfactorios.
Palabras clave: Colgajo de Hughes; Cirugía del párpado; Cirugía dermatológica.
ABSTRACT
Lower eyelid reconstrution remains a challenge, especially the repair of defects that cover more than a half of its horizontal surface. The Hughes flap of the ipsilateral upper eyelid is the surgical technique of choice for large tumors of the lower eyelid. We present the case of a patient with superficial basal cell carcinoma of the lower left eyelid who underwent surgery with excision of the tumor with margin of safety and repair of the primary defect using this flap. We describe the Hughes technique step by step, its potential complications, as well as the key points in its execution to achieve satisfactory results.
Keywords: Hughes flap; Eyelid surgery; Dermatological surgery.
Leer Artículo Completo
Introducción
La cirugía oncológica del párpado supone un reto en cirugía dermatológica, ya que esta región presenta dificultades técnicas y posibles complicaciones diferentes a otras localizaciones de la superficie corporal. El objetivo fundamental de la cirugía oncológica consiste en lograr la resección completa del tumor preservando la funcionalidad y obteniendo el mejor resultado estético posible (1).
Los párpados son estructuras complejas, para llevar a cabo su reconstrucción, por lo que es muy importante entender algunas características anatómicas básicas. El párpado inferior es más corto en altura, menos móvil y contribuye mínimamente al cierre del ojo. La piel del párpado es la más delgada del cuerpo y se vuelve más gruesa a medida que se acerca a la ceja y la mejilla. Se adhiere firmemente sobre el área pretarsal y sobre las áreas cantales medial y lateral debido a la ausencia de tejido subcutáneo. Está forrado con la conjuntiva en el lado interno y sostenido en el medio por la placa tarsal. La conjuntiva está firmemente adherida sobre las láminas del tarso forrando los fórnices. El margen del párpado representa la zona de transición de la piel y la conjuntiva. Esta unión se llama línea gris y, a través de ella, el párpado se puede dividir en lamela anterior y lamela posterior. La lamela anterior se conforma por la piel y el músculo orbicular. La lamela posterior está constituida por la conjuntiva y la placa tarsal (2).
El objetivo básico de la reconstrucción es restaurar la anatomía y la función de los párpados. Para ello, las capas del párpado inferior, tanto la lamela anterior como la lamela posterior, deben reconstruirse con éxito y el revestimiento interno debe ser liso (2).
El colgajo tarsoconjuntival de Hughes se describió originariamente en 1937 (3). Se ideó como un colgajo tarsoconjuntival formado a partir del párpado superior ipsilateral con base en la conjuntiva superior que se avanzaba hasta el párpado inferior para reemplazar la lamela posterior ausente. El principal problema de esta técnica fue que el párpado superior con frecuencia se retraía provocando un entropión tras la división del pedículo (4).
En 1982, McCord y Nunery describieron el colgajo modificado de Hughes, en el cual el borde inferior horizontal de la lamela posterior se encontraba a 4 mm del margen del párpado de forma que quedara suficiente placa tarsal en la zona donante de párpado, evitando así la deformidad postoperatoria (5).
Caso clínico
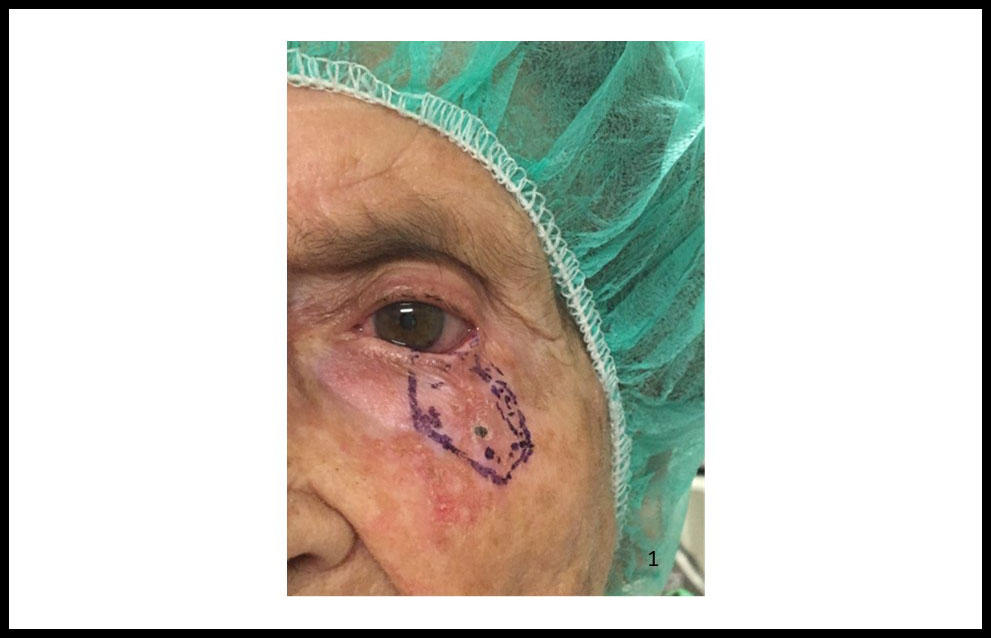
Presentamos el caso de una mujer de 87 años con carcinoma basocelular superficial de párpado inferior izquierdo de 0,6 x 1,2 cm de diámetro (Fig. 1) diagnosticado clínicamente. Se procedió a resección del tumor con 0,5 cm de margen de seguridad y reparación del defecto primario mediante la técnica de Hughes y colgajo de avance lateral.
Figura 1. Carcinoma basocelular superficial de párpado inferior izquierdo
Respecto a la técnica quirúrgica, puede resumirse de la siguiente manera de manera esquemática:
- Una vez que se extirpa la pieza quirúrgica, se debe cambiar la forma del defecto del párpado inferior si es necesario para que los bordes del tarso estén perpendiculares al margen del párpado. (Fig.2a)
- Se coloca una sutura de tracción de seda 4/0 a través del tarso marginal del párpado superior ipsilateral, y se evierte el párpado sobre un retractor Desmarres®. A continuación se realiza una incisión horizontal a través del tarso a 3-4 mm del margen del párpado de igual longitud al defecto del párpado inferior. (Fig.2b)
- Se separa el tarso de la aponeurosis del elevador con unas tijeras de Wescott®. En el borde del tarso superior se debe desinsertar el músculo de Müller y continuar la disección entre la conjuntiva y el músculo subyacente. (Fig.2c)
- Se avanza la lamela tarsoconjuntival hacia abajo en el defecto del párpado inferior y se sutura al tarso del defecto del receptor con puntos de Vicryl 6-0. (Fig.2d)
- Se realiza un colgajo de avance lateral o vertical miocutáneo movilizado desde el lateral o desde abajo. (Fig.2e)
- Después de 2 semanas, evertir el párpado superior y cortar el pedículo conjuntival del colgajo por donde se une al tarso dejando un segmento de conjuntiva de 2 a 3 mm unido al párpado inferior. (Fig.2f)
Figura 2. Homogeneización de la forma del defecto del párpado inferior (Fig 2a). Incisión horizontal a 3-4 milímetros del margen del párpado superior (Fig 2b). Disección del músculo de Müller (Fig. 2c). Avance de la lamela tarsoconjuntival y sutura al tarso del defecto con Vicryl 6-0 (Fig. 2d). Colgajo de avance miocutáneo (Fig. 2e). Corte del pedículo conjuntival dejando 2-3 milímetros de conjuntiva unida al tarso, en un segundo tiempo (Fig. 2f). Imágenes de: Atlas of Oculoplastic and Orbital Surgery. Dutton, Jonathan J. Philadelphia : Lippincott Williams & Wilkins; 2013.
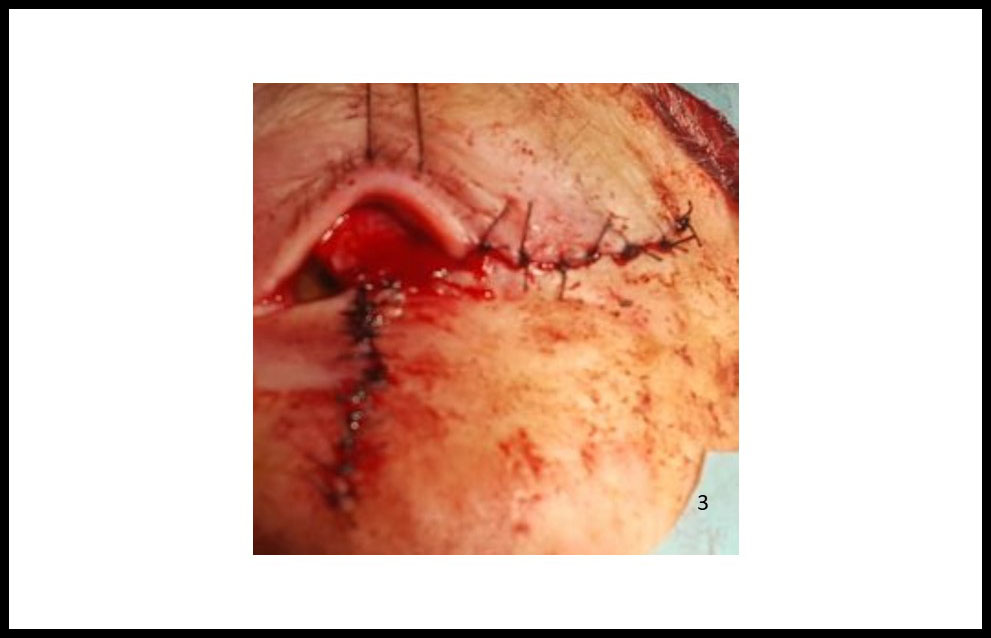
El estudio histológico confirmó el diagnóstico clínico así con márgenes laterales y profundo de resección quirúrgica libres de neoplasia. Actualmente la paciente se encuentra en seguimiento por nuestra unidad (Fig.3).
Figura 3. Resultado final del colgajo de Hughes
Discusión
El Colgajo de Hughes (CH) es la técnica quirúrgica de elección para los tumores de gran tamaño del párpado inferior, ya sean primarios o recidivados. Consiste en la reconstrucción de la lamela posterior (plano tarso-conjuntival) del defecto del párpado inferior con un colgajo pediculado vascularizado tarso-conjuntival obtenido del párpado superior ipsilateral y reconstrucción de la lamela anterior (plano musculo-cutáneo) por un injerto de piel o colgajo de avance lateral (6). Esta opción quirúrgica, al proporcionar un colgajo tarso-conjuntival desde el párpado superior, cuenta con su propio suministro de sangre, puesto que permanece conectado al párpado superior durante 4 semanas, facilitando así la reconstitución correcta del plano mucoso (7). Como principal inconveniente destaca la complejidad de la técnica y que requiere un cierre ocular temporal (6). La principal indicación del colgajo de Hughes es la reparación de defectos que abarquen una extensión comprendida entre el 50 y el 100% del párpado inferior en su margen horizontal8. Como contraindicación relativa es necesario reseñar la reparación de defectos si existe visión limitada a dicho ojo, ya que requiere el cierre de los párpados de 2 a 3 semanas (8).
Siempre es pertinente recordar algunas complicaciones que pueden surgir como consecuencia de la práctica de este colgajo. En primer lugar, la hipertrofia conjuntival del margen del párpado que resulta del exceso de conjuntiva o tejido de granulación en el margen del párpado. Se puede eliminar con cauterio ligero bipolar o láser8. Además, la retracción del párpado superior: puede deberse a la falta de separación completa del músculo de Müller. Se corrige al disecar correctamente el músculo de Müller (8). Por último, se describen otras complicaciones como dehiscencia del colgajo, eritema del margen del párpado, necrosis tras la división, hematoma e infecciones, ectropión, entropión (9), párpado inferior irregular, reconstrucción voluminosa o triquiasis (4).
Los puntos clave para lograr resultados positivos son: elevar el colgajo tarsoconjuntival al menos de 3 a 4 mm por encima del margen del párpado, asegurando así que el soporte adecuado permanece en el sitio donante y viaja al sitio del receptor. El mejor plano de disección requiere la sección transversal del músculo de Müller y la aponeurosis del elevador en el borde superior de la placa tarsal. La disección se realiza adyacente a la conjuntiva, creando un verdadero colgajo tarsoconjuntival. Cuando se usa un injerto para la reconstrucción del plano músculo-cutáneo, éste puede obtenerse del párpado superior contralateral, la piel retroauricular o supraclavicular.
Y finalmente, pero no menos importante, en el segundo tiempo es importante dejar una porción de conjuntiva que cubra 2-3 mm de la parte inferior de la córnea en lugar de ajustar el colgajo al borde inferior de la córnea a fin de compensar la contracción del colgajo (10).
Referencias bibliográficas
- Iglesias ME, Santesteban R, Larumbe A. Cirugía oncológica de párpado y la región orbitaria. Actas Dermosifiliogr. 2015; 106(5):365-75
- Subramanian N. Reconstructions of eyelid defects. Indian J Plast Surg. 2010; 44(1):5-13.
- Hughes WL. Total lower lid reconstruction: Technical details. Trans Am Ophtalmol Soc. 1976; 74:321-329.
- Rohrich RJ, Zbar RIS. The evolution of the Hughes tarsoconjunctival flap for the lower eyelid reconstruction. Plast Reconstr Surg. 1999; 104(2):518-22
- McCord CD, Nunery WR. Reconstructive procedures of the lower eyelid and outer canthus. In McCord CD. Oculoplastic Surgery. New York: Raven Press; 1981.
- Marcet MM, Lau IHW, Chow SSW. Avoiding the Hughes flap in lower eyelid reconstruction. Curr Opin Ophthalmol. 2017; 28(5):493-498
- McKelvie J, Ferguson R, Ng SGJ. Eyelid reconstruction using the “Hughes” tarsoconjunctival advancement flap: Long-term outcomes in 122 consecutive cases over a 13-year period. Orbit. 2017; 36(4):228-233.
- Dutton JJ. Upper-to-lower Eyelid Tarsoconjunctival Advancement Flap (Hughes Procedure). Atlas of Oculoplastic and Orbital Surgery. Philadelphia: Lippincott Williams & Wilkins; 2013.
- Ooms LS, Beets MR, Grosfeld EC, Beems EM, Krekels GA, Smit JM, et al. Reconstruction of the lower eyelid using Hughes’ tarsoconjunctival flap: Follow up of 28 cases. J Plast Reconstr Aesthet Surg. 2014; 76(7):188-179.
- Galal A, Hesham Z, Fouad M, Mohamed E, Elaziz S.A. Longevity results of modified Hughes procedure in reconstructing large lower eyelid defects. Clin Ophthalmol. 2016; 10:1825–1828.
INFORMACIÓN DEL ARTÍCULO
Los autores declaran que el trabajo es original y no se encuentra en proceso de evaluación por ninguna otra revista científica. Los autores declaran no tener conflicto de intereses.
The authors declare that the work is original and is not being evaluated by any other scientific journal. The authors declare no conflict of interest.
Autor para la correspondencia: Paula Aguayo Carreras. Servicio de Dermatología. Hospital Universitario San Cecilio. Granada. Avda. de la Investigación, 2 · 18016 Granada. E-mail: paula872190@gmail.com