Revisión
Estado actual de la resistencia a carbapenemes: epidemiología y aspectos microbiológicos
Current status of carbapenem resistance: epidemiology and microbiological aspects
Actual Med.2022;107(816):102-109 DOI: 10.15568/am.2022.816.rev02
Recibido: 03/06/2022
Revisado: 07/07/2022
Aceptado: 27/11/2022
RESUMEN
Las infecciones ocasionadas por microorganismos resistentes a carbapenemes (en su mayoria bacterias gram negativas) son, a día de hoy, un problema global de salud pública. La principales razones, por las que estas infecciones suponen una gran amenaza son: su elevada mortalidad, la escasez de terapias antibióticas adecuadas, así como su rápida expansión a nivel mundial. El mecanismo más frecuente por el que se generan tales resistencias, se debe a la producción de unas enzimas que hidrolizan los carbapenemes denominadas carbapenemasas. En esta revisión analizamos los datos epidemiológicos de su expansión y distribucción en el mundo y, sobretodo, en Europa, asi como la clasificación microbiológica de las carbapenemasas y los métodos de los que disponemos actualmente para su detección en laboratorio. Todos estos pasos son clave y tienen gran repercusión en el manejo clínico que de estas infecciones.
Palabras clave: Bacterias gram-negativas resistentes a carbapenemes; Carbapenemasas; Enterobacteriaceae; métodos fenotípicos; Métodos moleculares.
ABSTRACT
Nowadays, the infections due to carbapenem-resistant microorganism represent a global public health issue; the microorganisms most frequently involved are the gram-negative bacteria. This infections pose a major threat because of their elevated mortality, the lack of appropiate antibiotics and its rapid spread arround the world. The emergence of carbapenemases, which are a type of enzimes that hydrolize carbapenems, is the resistance mecanism more frequently involved. The aim of this literature review is to analyse the epidemiology arround the world and ,overall, in Europe; as well as the microbiological aspects of the carbapenem restistant bateria: carbapenemases can be classified into different types and are detected by several laboratory methods as well as its detection methods in laboratory. All this are key aspects and have a great impact on the clinical management of these infections.
Keywords: Carbapenem-resistant gram-negative bacteria; Carbapenemases; Enterobacteriaceae; Phenotypic methods; molecular methods
Leer Artículo Completo
INTRODUCCIÓN
Los carbapenemes son antibióticos pertenecientes al grupo de los betalactámicos y presentan una actividad bactericida de amplio espectro (gram-positivos, gram-negativos y anaerobios). Su estructura les confiere protección frente a la mayoría de las betalactamasas, incluyendo las betalactamasas de espectro extendido (BLEEs). Debieran ser empleados solamente para tratar infecciones graves, que amenazan la vida del paciente, causadas por microorganismos multirresistentes. Las resistencias a este grupo de antibióticos presentan, en la actualidad, un problema mayor de salud pública y una situación de creciente importancia a nivel mundial, debido a su rápida expansión y a la elevada tasa de mortalidad asociada a las infecciones causadas por los microorganismos resistentes a carbapenemes. (1,2,3)
El mecanismo de aparición de resistencia contra estos fármacos más estudiado y frecuente es la producción de unas enzimas denominadas carbapenemasas, las cuales actúan hidrolizando estos antibióticos además de otros betalactámicos. (3)
Los microorganismos más frecuentemente implicados en el desarrollo de este tipo de resistencia son las bacterias gram-negativas. En primer lugar Klebsiella pneumoniae, seguida de Eschericha coli (ambas pertenecientes a la familia Enterobacteriaceae), Pseudomonas aeruginosa y Acinetobacter baumannii cplx. Estas bacterias, concretamente las enterobacterias, habitualmente están implicadas en infecciones severas que incluyen bacteriemias, neumonías adquiridas en la comunidad, neumonías asociadas a ventilación invasiva, infecciones complicadas del tracto urinario inferior e infecciones intraabdominales complicadas. (3)
Cabe destacar que las opciones terapéuticas de las que disponemos son escasas así como la falta de ensayos clínicos aleatorizados al respecto, lo cual supone una amenaza tanto para los pacientes como para el sistema sanitario a la hora de encontrar alternativas válidas de tratamiento. (2)
Un estudio desarrollado en España en 2017 diseñado para analizar la carga de las infecciones nosocomiales en nuestro país, tanto del punto de vista clínico como económico, concluye que tanto los costes como la mortalidad son muy elevados, pudiendo llegar a ser la cuarta causa de años potenciales de vida perdidos. Se estimó que 376.346 pacientes durante 2017 padecieron una infección nosocomial en hospitales españoles, de los cuales, 12090 fueron causados por gram negativos resistentes a carbapenemes. P. aeruginosa produjo la más alta mortalidad y costes, que en total fueron entorno a 472 millones de euros en 2017. (4)
El objetivo de esta revisión bibliográfica es analizar desde varias perspectivas el alcance de este problema. En primer lugar, conocer los datos epidemiológicos de la expansión y distribución mundial de las carbapenemasas. También, desde un punto de vista microbiológico, clasificar los tipos de carbapenemasas y los metódos disponibles para su detección. Todo ello, son las bases para comprender la repercusión clínica de estas infecciones.
CUERPO DE LA REVISIÓN
1. Epidemiología
La existencia de carbapenemasas fue detectada por primera vez en los años ochenta. Éstas tuvieron rápida expansión a nivel mundial, coincidiendo además con un periodo en el que no se desarrollaron nuevos antibióticos contra gram-negativos. Las alertas sobre este asunto se activaron en mayor medida cuando, en 1996 en Estados Unidos, se halló por primera vez una Klebsiella pneumoniae resistente a carbapenemes (KPC-1); la cual se extendió rápidamente. Su prevalencia ha crecido del 1,6% al 10,4% entre 2001 y 2011 en bacteriemias asociadas a catéteres centrales en Estados Unidos. (1,5)
Las características de estas infecciones varían según la zona geográfica dónde se desarrollen y las condiciones de vida de la misma. Por ejemplo, en países como Israel, Grecia y Colombia, han tenido brotes de KPC ocasionados por la situación epidemiológica existente, ya que en estas zonas se consideran endémicas; mientras que en Canadá, Australia y Nueva Zelanda, los brotes han sido causados por importación desde otros países donde la prevalencia es mayor. Así mismo, los patrones de resistencia desarrollados varían entre Europa, Estados Unidos y Sudamérica, es decir, la distribución de las carbapenemasas aisladas es distinta en función del lugar de origen. (1,6)
Las infecciones causadas por bacterias resistentes a carbapenemes se dan en su mayoría en ambientes hospitalarios, pudiendo ocasionar brotes nosocomiales. Cabe destacar que la adquisición de estos patógenos en la comunidad está en aumento (especialmente en los productores de OXA-48 (oxacilinasa 48)). (6)
OXA-48 es, actualmente la carbapenemasa más frecuentemente aislada en España; habitualmente en gérmenes como A.baumannii y enterobacterias.
Es difícil hacer una evaluación de la situación global de la resistencia a carbapenemes en K. pneumoniae y E.coli, pero se puede concluir que las prevalencias más elevadas de enterobacterias productoras de carbapenemasas (EPC) están en India, donde destaca las EPC del tipo NDM (New Delhi Metallobetalactamase),en Estados Unidos, Israel, Grecia e Italia predominan las EPC del tipo KPC (Klebsiella Pneumoniae Carbapenemase), sin embargo en Turquía, el Medio-Oeste y el norte de África destacan las EPC del tipo OXA 48. (2)
En Europa, en relación con la familia Enterobacteriaceae, los datos de 2017 de la ECDC muestran para K. Pneumoniae una amplia variabilidad entre los diferentes países europeos respecto a la resistencia a carbapenemes hallada en aislamientos de infecciones invasivas: del 0% al 64%. En España, el porcentaje está entre el 1% y el 5%, pero en Italia, por ejemplo, oscila entre el 25% y el 50%. Para E.coli, los porcentajes varían entre 0% y 1.6% en toda Europa. (2)
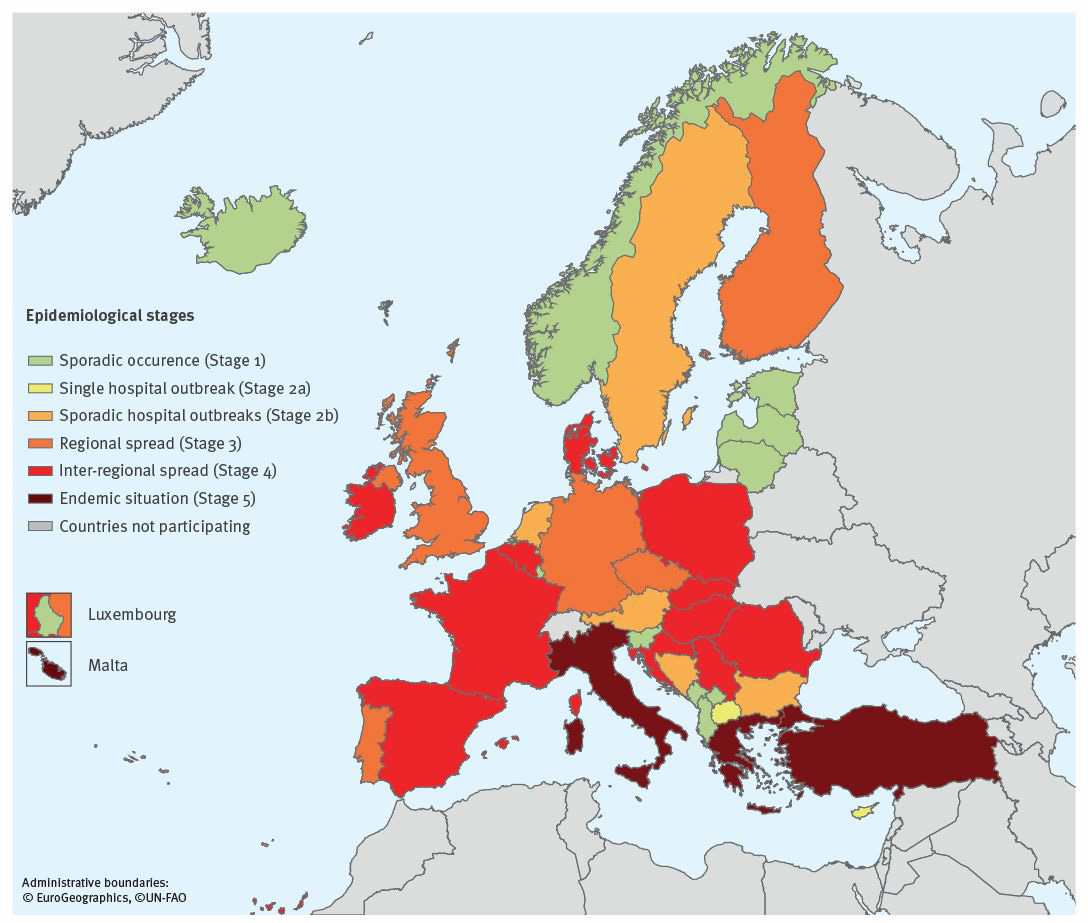
En el mapa situado inferiormente, se muestra una autoevaluación nacional sobre la situación epidemiológica llevada a cabo en varios países europeos en 2018, que consideró todos los tipos de infección, así como el estado de portador, documentándose un patrón evolutivo en la propagación de EPC en Europa. 16 (43%) de los 37 países participantes informaron de una propagación regional o interregional (entre ellos España y Francia) de las EPC y cuatro países informaron una situación endémica (entre ellos Italia y Grecia). (2)
Figura 1. Situación epidemiológica de Enterobacteriaceae productoras de carbapenemasas, Julio 2018. Tomado de: “Carbapenem-resistant Enterobacteriaceae, second update – 26 September 2019” por: European Centre for Disease Prevention and Control, 2019.
Hay diferencias entre la prevalencia de los distintos gram negativos resistentes a carbapenemes entre España y Europa, por lo que su impacto es, asimismo, diverso. Mientras que en España A. baumannii es significativamente más común que en Europa (68,2% frente 33,4%), en el caso de P. aeruginosa es solo un poco más frecuente (18,4% frente a 17,4% en Europa) y, por último, K. pneumoniae es más prevalente en Europa (7,2%) que en España (2,7%). (4)
2. Clasificación de carbapenemasas
Los mecanismos por los cuales se crean las resistencias son variados, siendo más frecuente la aparición de un grupo de enzimas llamadas carbapenemasas que son capaces de hidrolizar la mayoría de los betalactámicos incluyendo a los carbapenemes. También es frecuente la coexistencia con patrones de multirresistencia a antibióticos como, por ejemplo, betalactamasas de espectro extendido y AmpCs, lo que dificulta aún más las opciones terapéuticas y, por tanto, se asocia a tasas de mortalidad más elevadas. (2,5,7)
Los genes que originan las carbapenemasas habitualmente forman parte de elementos genéticos móviles (plásmidos) y estos se trasmiten de manera horizontal a otros microorganismos aumentando así los reservorios de gérmenes resistentes. (7)
Las carbapenemasas se clasifican en tres tipos fundamentalmente: clases A, B y D. Aunque existe también la clase C, que es un grupo de cefalosporinasas codificadas cromosómicamente denominadas AmpC, son producidas por Enterobacteriaceae y habitualmente son sensibles a carbapenémicos y a cefalosporinas de cuarta generación (cefepima y cefpiroma). Además, estas enzimas pueden ser constitutivas de la especie bacteriana o inducibles, como ocurre por ejemplo en Enterobacter cloacae, Morganella morganii o P.aeruginosa. Unos inductores fuertes son los carbapenémicos, y ante su presencia aumenta significativamente la producción de AmpC. (8,9,10)
2.1. Carbapenemasas de clase A
Estas enzimas son betalactamasas de serina. Los tipos principales de carbapenemasas pertenecientes a este grupo son: NMC-A (Not Metallo enzyme Carbapenemase A), SME (Serratia Marcescens Enzyme), IMI-1 (imipenem-hydrolyzing betalactamase) y SFC-1 (Serratia fonticola carbapenemase-1), todas ellas codificadas cromosómicamente, mientras que KPC, GES (Guiana extended spectrum) y algunas IMI, están codificadas por plásmidos.
Todas ellas hidrolizan activamente a los carbapenemes y son parcialmente inactivadas por el ácido clavulánico. Las más prevalentes son las KPC, ya que se han extendido por todo el mundo causando importantes brotes en Sudamérica, Norteamérica, África, Asia y Europa, con una mortalidad de más del 50%, debido a la presencia de mecanismos de multirresistencia que llevan al fracaso de los tratamientos de primera línea, quedando las opciones terapéuticas muy limitadas. (1,8)
2.2. Carbapenemasas de clase B o metalobetalactamasas
Estas enzimas son susceptibles a la inhibición por parte de un quelante de Zn 2+: el ácido etilendiaminotetraacético (EDTA), y otros cationes divalentes. Son capaces de hidrolizar penicilinas, cefalosporinas y carbapenemes, con la excepción de aztreonam. Las más comunes son NDM-1, IMP (Imipenem-resistant Pseudomonas), VIM (Verona integron-encoded metallobetalactamase), GIM (German imipenemase) y SIM (Seoul imipenemase).
Las primeras metalobetalactamasas (MBLs) fueron detectadas en microorganismos ambientales y oportunistas como Bacilluscereus, Aeromonas spp, y Stenotrophomonas maltophilia, que portaban estos genes en sus cromosomas de manera intrínseca. Sin embargo, desde los años noventa, han aumentado de forma dramática los genes de MBLs adquiridos en Pseudomonas spp. y Enterobacteriaceae. (1,8)
2.3. Carbapenemas de clase D
Estas enzimas son betalactamasas de serina, también llamadas oxacilinasas, pobremente inhibidas por EDTA o ácido clavulánico y con una actividad débil contra carbapenemes. Dentro de este grupo, las tipo OXA son las más relevantes. La preocupación principal sobre estas enzimas es su gran capacidad para mutar y ampliar su espectro de actividad. Aunque, inicialmente, estas enzimas se aislaban sobre todo en Acinetobacter spp. y P. aeruginosa, actualmente están aumentando de forma preocupante estos aislados en las bacterias de la familia Enterobacteriaceae. De hecho, la enzima OXA-48 producida por K. pneumoniae es la más extendida en áreas como Turquía, el medio-este, norte de áfrica y Europa y, de hecho, es la más frecuente en España. OXA- 48 ha sido responsable de brotes de infecciones nosocomiales a raíz de pacientes trasladados desde áreas endémicas. Además, OXA-48 es difícil de identificar en laboratorio y, por tanto, su prevalencia probablemente esté infraestimada. (1,8)
Es fundamental la detección fidedigna en el laboratorio de las carbapenemasas, ya que ayuda a establecer una terapia dirigida, así como las medidas de aislamiento apropiadas.
3. Detección en laboratorio
Hay tres tipos de métodos: fenotípicos, proteómicos y moleculares. No hay un método de elección, sino que una vez identificada la existencia de una bacteria resistente a carbapenemes de forma estándar, cada método se adecua a una determinada situación para identificar las carbapenemasas en cuestión. (7)
La detección de carbapenemasas por parte del laboratorio de microbiología clínica no es fácil debido a que, en muchas ocasiones, las concentraciones mínimas inhibitorias de los carbapenemes se encuentran en rango de sensibilidad para las EPC, según los puntos de corte clínicos. (11)
Por tanto, se requiere un análisis pormenorizado del antibiograma y de la sensibilidad a todos los betalactámicos, un cribado mediante métodos fenotípicos y su confirmación mediante la hidrólisis del carbapenem o el uso de inhibidores específicos y, por último, identificar el tipo de carbapenemasa en cuestión a través de métodos moleculares. (11)
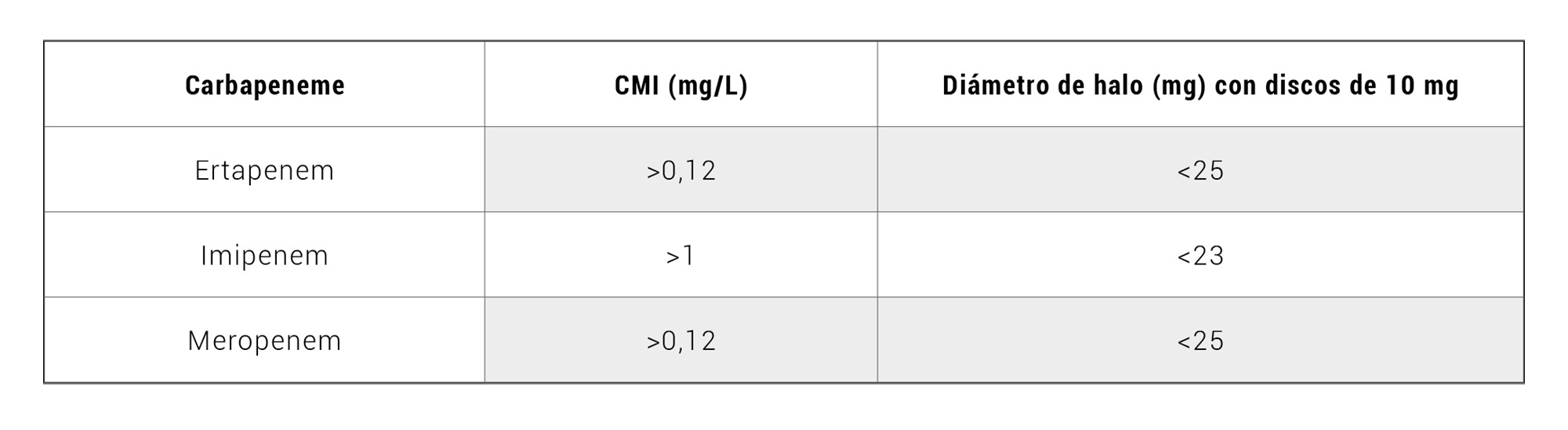
Tabla 1. Puntos de corte de cribado para detección de EPC (EUCAST). Adaptado de: Cercenado E. Detección de enterobacterias productoras de carbapenemasas en la rutina del laboratorio. Rev Esp Quimioter. 2015.
3.1. Métodos fenotípicos
En este grupo se encuentran fundamentalmente: el test de Hodge modificado (THM), el test Carba Nordmann-Poirel (Carba NP), el método de inactivación de carbapenemes (CIM), el test MALDITOF MS (Matrix-Assisted Laser Desorption/Ionization Time-Of-Flight Mass Spectrometry), el empleo de inhibidores y la preparaciones cromogénicas en agar. Todos estos test son capaces de detectar la presencia de carbapenemasas pero no orientan al tipo específico de enzima de la que se trata. (8)
3.1.1. Test de Hodge Modificado (THM)
El THM es un método sencillo, barato y disponible en muchos laboratorios de microbiología, tiene una buena sensibilidad (93-98%) para detectar las carbapenemasas de los tipos KPC (por lo que es muy usado en Estados Unidos), VIM, IMP y OXA-48, aunque para estas últimas los resultados son más débiles. Sin embargo, sus limitaciones son la detección de las enzimas tipo NDM, las cuales cada vez están más extendidas y, también, las bacterias productoras de AmpC con mutaciones en porinas pueden ocasionar falsos positivos en este test. (1,7) Actualmente, no está recomendado por el European Committee for Antimicrobial Suceptibility Testing EUCAST debido a su baja especifidad y sensibilidad y por la dificultad de interpretación de los resultados cuando se trata de bacterias que asocian otros mecanismos de resistencia. (11)
3.1.2. Tests coloriméticos: Carba Nordmann-Poirel
Carba NP y sus distintas variantes (Blue-carba test, Rapidec Carba NP test etc) son test que miden la hidrólisis in vitro de imipenem de parte de un determinado extracto bacteriano. A través de un indicador de pH, el test es capaz de detectar si las bacterias puestas a prueba son productoras de carbapenemasas, caso en el que se produciría la hidrólisis de imipenem, el pH cambiaría y por tanto podríamos apreciarlo a simple vista. Es más rápido que THM y tiene muy buena sensibilidad para la mayoría de carbapenemasas (a excepción de OXA-48), es reproducible, no requiere un manejo experto y es económico. (7,12)
3.1.3. Estudios de inhibición: Tests de sinergia o discos combinados
El método CIM es más novedoso, su funcionamiento consiste en hacer una suspensión con el aislamiento bacteriano de interés y agua, incubar dicha suspensión con un disco de meropenem; posteriormente, el disco de meropenem se retira y se sitúa en una placa de agar tipo Mueller-Hinton con una bacteria susceptible a meropenem.
Si no hay zona de inhibición, indica que en el primer paso se ha hidrolizado el meropenem y, por tanto, la presencia de carbapenemasas en la muestra inicial. (1,7)
Otros métodos más dirigidos comparan la actividad de los antibióticos con y sin sus inhibidores, esto es importante ya que nos aporta información acerca del tipo de enzima específica. Dos de los más conocidos son: el uso de EDTA para detección de MBLs y el uso de ácido borónico para detectar KPC. La sensibilidad de estos test ronda el 90% y la especificidad es cercana al 100%. (7)
3.2. Métodos proteómicos
3.2.1. MALDI-TOF MS
MALDI-TOF MS detecta productos específicos de la degradación de carbapenemes, tras ser incubados con extractos proteicos procedentes de bacterias. A pesar de que detecta con dificultad las carbapenemasas del tipo OXA-48, se ha sugerido que ciertas modificaciones, como añadir bicarbonato, podrían optimizar la detección de OXA-48. Actualmente, este método esta validado solamente para uso experto, pero es probable que en un futuro esté disponible. (1,7)
3.2.2. Preparaciones cromogénicas en agar
Estas fueron, en un primer momento, diseñadas para detectar organismos multirresistentes en los pacientes ingresados en la unidad de cuidados intensivos (UCI), posteriormente, se ha usado para la detección de Acinetobacter (CHROMagar Acinetobacter) y, más recientemente, han sido mejoradas para la detección de carbapenemasas.
CHROMagar KPC, es una buena opción para detectar bacterias que presenten un alto nivel de resistencias, mientras que su sensibilidad disminuye en la detección de aquellas productoras de OXA-48 y MBLs. De hecho, ChromID OXA-48, es un medio creado específicamente para la detección de la enzima OXA-48. Este último, combinado con otros tipos de test cromogénicos, mejora la rentabilidad de este tipo de preparaciones (1,12). Actualmente, son empleados en estudios de vigilancia epidemiológica. (11)
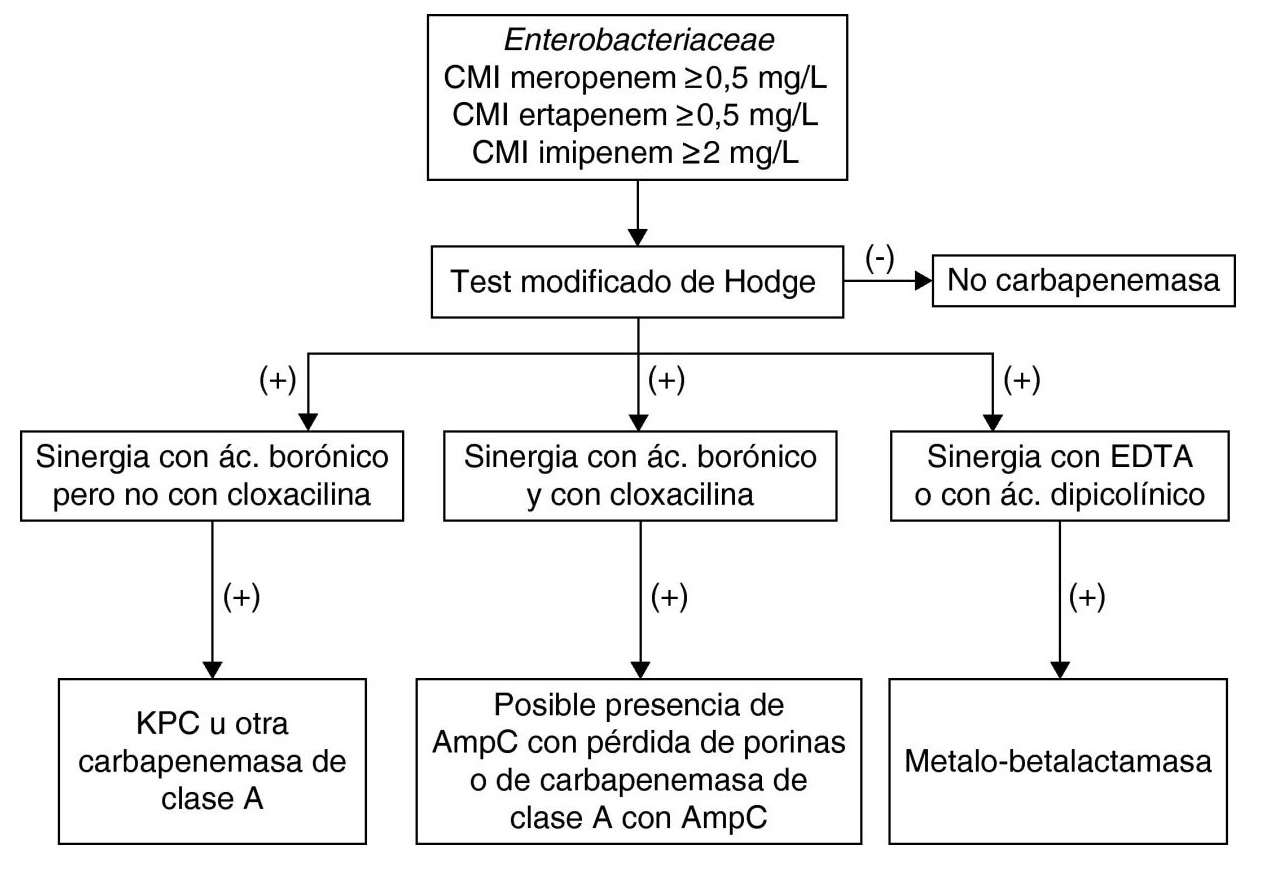
Figura 2. Identificación fenotípica de Enterobacteriaceae productoras de carbapenemasas. Tomado de “Detección fenotípica de mecanismos de resistencia en microorganismos gramnegativos”, por F. Navarro et. al, 2011,Enfermedades Infecciosas y Microbiologia Clínica, 29, p. 524-534.
3.3. Métodos moleculares
Dentro de este grupo encontramos la cadena en reacción de la polimerasa (PCR), los microarrays y la secuenciación del genoma.
Estos métodos son de utilidad en la investigación y en brotes de bacterias multirresistentes, ya que nos aportan información sobre el mecanismo exacto de resistencia. Su principal limitación es que solo podemos identificar genes ya conocidos y, por tanto, las carbapenemasas identificadas de novo pueden pasar desapercibidas. Otras limitaciones son la falta de personal experto, los tiempos necesarios para obtener un resultado, así como los costes del equipo y de los reactantes empleados. (1,7)
3.3.1. PCR y microarrays
La PCR es una técnica diseñada para la amplificación del ADN con la que rápidamente se pueden identificar los genes que codifican carbapenemasas; mediante cebadores y sondas, en ensayos en tiempo real llevados a cabo sobre las regiones conservadas del gen diana. Debido a su excelente sensibilidad y especificidad (cercana al 100%), su uso comporta una mejora con respecto a la mayoría de métodos fenotípicos.
La tecnología de microarrays permite, mediante el uso de sondas complementarias de secuencias de ADN o ARN fijadas a un soporte, el análisis masivo de la expresión de miles de genes simultáneamente. (1,7)
3.3.2. Secuenciación del genoma
Esta técnica aporta mucha información acerca de todos los posibles mecanismos de resistencias, no sólo la presencia de genes que codifican carbapenemasas. También esclarece los tipos de plásmidos que portan los genes que ocasionan las resistencias, el linaje evolutivo de la bacteria en cuestión y la posible relación entre diferentes aislamientos, para facilitar la identificación del foco en un brote. Actualmente, debido a su precio y su material especializado, no es una técnica disponible en la práctica clínica. (1,7)
CONCLUSIONES
Debido al gran impacto en la salud pública generado por el aumento de resistencias a los carbapenemes y, en espera nuevas evidencias en materia de tratamiento, es importante llevar a cabo un análisis epidemiológico continuo para poder adaptar tanto la terapia empírica cómo los métodos de detección de laboratorio más adecuados, según la tecnología disponible, con el objetivo identificar estos microorganismos, su distribución en los diferentes hospitales y, sobretodo, llegar a establecer un tratamiento antibiótico activo de forma precoz y, por tanto, disminuir la mortalidad asociada a estas infecciones.
REFERENCIAS BIBLIOGRÁFICAS
- ↑Codjoe F, Donkor E. Carbapenem Resistance: A Review. Med Sci [Internet]. 2017;6(1):1.. DOI: 10.3390/medsci6010001
- ↑European Centre for Disease Prevention and Control (ECDC). Rapid risk assessment: Carbapenem-resistant Enterobacteriaceae-26 September 2019. Stockholm. Ecdc. 2019;
- ↑Sheu CC, Chang YT, Lin SY, Chen YH, Hsueh PR. Infections caused by carbapenem-resistant Enterobacteriaceae: An update on therapeutic options. Vol. 10, Frontiers in Microbiology. 2019. DOI: 10.3389/fmicb.2019.00080
- ↑Cantón R, Akóva M, Carmeli Y, Giske CG, Glupczynski Y, Gniadkowski M, et al. Rapid evolution and spread of carbapenemases among Enterobacteriaceae in Europe. Clinical Microbiology and Infection. 2012. DOI: 10.1111/j.1469-0691.2012.03821.x
- ↑Xu L, Sun X, Ma X. Systematic review and meta-analysis of mortality of patients infected with carbapenem-resistant Klebsiella pneumoniae. Ann Clin Microbiol Antimicrob [Internet]. 2017;16(1):18. DOI: 10.1186/s12941-017-0191-3
- ↑Cantón R, Huarte R, Morata L, Trillo-Mata JL, Muñoz R, González J, et al. Determining the burden of infectious diseases caused by carbapenem-resistant gram-negative bacteria in Spain. Enferm Infecc Microbiol Clin. 2021.39(4):179-183. DOI: 10.1016/j.eimc.2020.04.009
- ↑Lutgring JD, Limbago BM. The Problem of Carbapenemase-Producing-Carbapenem-Resistant-Enterobacteriaceae Detection. J Clinical Microbiol. 2016. 54(3):529-534. DOI: 10.1128/JCM.02771-15
- ↑Nordmann P, Dortet L, Poirel L. Carbapenem resistance in Enterobacteriaceae: Here is the storm! Trends in Molecular Medicine. 2012. 18(5):263-272. DOI: 10.1016/j.molmed.2012.03.003
- ↑Halat DH, Sarkis DK, Moubareck CA. Carbapenem-Resistant, Gram-Negative Bacilli: The State of the Art. The State of the Art. In: Antibiotic Resistance: Mechanisms and New Antimicrobial Approaches. Elsevier Inc.; 2016. 93–119. DOI: 10.1016/B978-0-12-803642-6.00005-8
- ↑Navarro F, Calvo J, Cantón R, Fernández-Cuenca F, Mirelis B. Detección fenotípica de mecanismos de resistencia en microorganismos gramnegativos. Enfermedades Infecciosas y Microbiologia Clinica. 2011. 29(7):524-534. DOI: 10.1016/j.eimc.2011.03.011
- ↑Cercenado E. Detección de enterobacterias productoras de carbapenemasas en la rutina del laboratorio. Rev Esp Quimioter. 2015.
- ↑Rodríguez-Baño J, Cisneros JM, Cobos-Trigueros N, Fresco G, Navarro-San Francisco C, Gudiol C, et al. Diagnosis and antimicrobial treatment of invasive infections due to multidrug-resistant Enterobacteriaceae. Guidelines of the Spanish society of infectious diseases and clinical microbiology. Enferm Infecc Microbiol Clin. 2015. 33(5):337.e1-337.e21. DOI: 10.1016/j.eimc.2014.11.009
INFORMACIÓN DEL ARTÍCULO
Conflicto de intereses: Los autores/as de este artículo declaran no tener ningún tipo de conflicto de intereses respecto a lo expuesto en el presente trabajo.
Correspondencia: Beatriz Calvo Bernal. C/ Valero Rivera, 11 · 04004 Almería. E-mail: beacalvo27@gmail.com