Caso Clínico
Complicaciones agudas de la intoxicación grave por Paraquat: Reporte de caso de Colombia
Acute complications of severe Paraquat poisoning: Case report from Colombia
Actual Med.2024;109(820):187-191 DOI: 10.15568/am.2024.820.cc01
Recibido: 15/01/2021
Revisado: 08/04/2021
Aceptado: 04/12/2024
RESUMEN
El paraquat es un herbicida altamente tóxico para el organismo a altas dosis puede tener una mortalidad del 100%. Se presenta caso de paciente masculino en la sexta década de la vida que ingiere 60 mililitros de Paraquat con fines suicidas, cursando con perforación del tracto digestivo superior, injuria hepatorrenal aguda y finalmente afectación pulmonar, falleciendo por parada cardiorrespiratoria, se realiza revisión de literatura sobre los aspectos fisiopatológicos, clínicos y alternativas terapéuticas de la intoxicación por paraquat.
Palabras clave: Intoxicación; Paraquat, Complicaciones.
ABSTRACT
Paraquat is a highly toxic herbicide, at high doses it can have 100% mortality. The case of a male patient in the sixth decade of life who drank 60 milliliters of paraquat for suicide, which produced him perforation of the upper digestive tract, acute hepatorenal injury and finally lung damage. died of cardiorespiratory arrest, we did a literature review on the pathogenesis, clinical features, and treatment of paraquat poisoning.
Keywords: Poisoning; Paraquat; Complications.
Leer Artículo Completo
INTRODUCCIÓN
El Paraquat (dicloruro de 1,1’-dimetil-4,4’-bipiridilo, PQ), es un herbicida orgánico heterocíclico no selectivo, altamente eficaz y de amplio espectro. Su uso está aprobado en alrededor de 90 países, con una tasa de utilización de más del 70% (1). Debido a su alta toxicidad, letalidad y carencia de antídoto ha sido prohibido progresivamente en países como China, Estados Unidos y de la Unión Europea (2). Según la Organización Mundial de la Salud (OMS) está clasificado como “moderadamente peligroso, clase II”.
Sus propiedades herbicidas fueron descubiertas en Reino Unido (1955), comercializándose en 1962. Actualmente, los países en vía de desarrollo del Sudeste Asiático, Centro y Sudamérica, presentan altas tasas de envenenamiento por PQ dado a su bajo costo y fácil accesibilidad, registrándose índices de mortalidad de hasta un 90% (2).
Anualmente mueren entre 250.000 a 370.000 personas en el mundo de envenenamiento por pesticidas. Según el Instituto Nacional de Salud en Colombia los pesticidas causaron 1.231 muertes entre los años 2008 al 2015, siendo el noreste la zona más afectada del país (3).
Esta problemática ha generado un impacto económico significativo. En Colombia Jefferson Antonio Buendía et al. da a conocer que el costo promedio para el manejo de un paciente intoxicado por PQ es de 2.594 USD (2).
PRESENTACIÓN DE CASO CLÍNICO
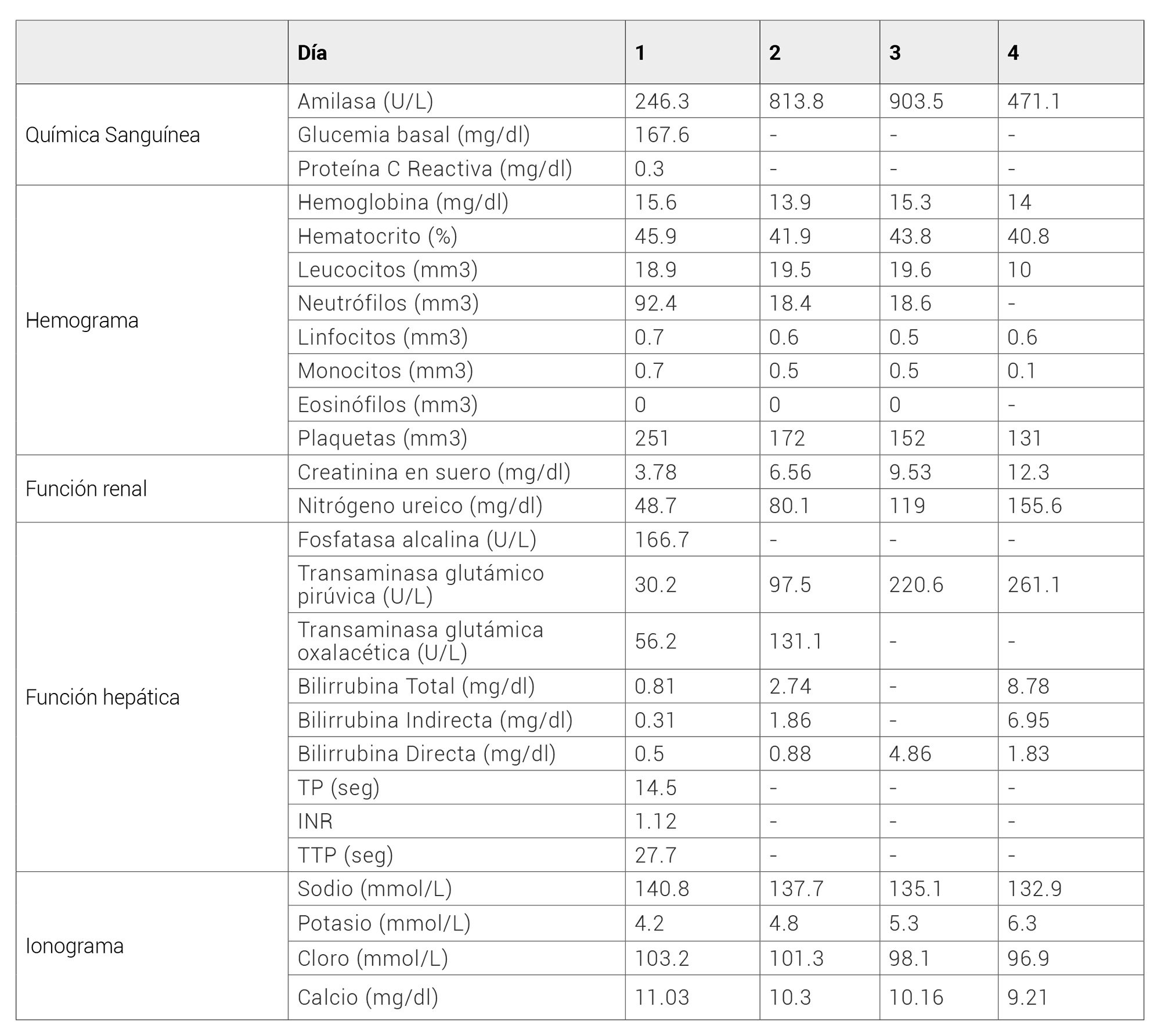
Se trata de paciente masculino en la sexta década de la vida procedente de área rural en Colombia; trabajador del campo, sin antecedentes patológicos, ingresa al servicio de urgencias de hospital de segundo nivel, por cuadro clínico de 24 horas de evolución dado por ingesta intencionada de aproximadamente 60 mililitros de paraquat con fines suicidas, asociado a dolor en cavidad oral. A su ingreso se encontraba sin déficit neurológico con signos vitales dentro de rangos normales, presentó lesiones eritematosas, tejido esfacelado a nivel de orofaringe y dolor abdominal difuso a la palpación profunda sin signos de irritación peritoneal, se le realizan paraclínicos de ingreso que demuestran leucocitosis, neutrofilia, linfocitopenia, elevación de azoados e hiperamilasemia 1.7 veces sobre el límite superior, resto de laboratorios sin alteraciones. (Ver tabla 1)
Tabla 1. Evolución de los paraclínicos del paciente durante la estancia hospitalaria.
Se hizo hallazgo de pangastritis crónica superficial por endoscopia de vías digestivas altas y engrosamiento de manguito peri portal en forma difusa por ecografía de abdomen total, se establece manejo inicial de hidratación parenteral con cristaloide (Lactato de Ringer), restricción de la vía enteral, protección gástrica, antieméticos, analgesia con opiáceo (Morfina), moduladores del estrés oxidativo (Vitamina C, N-acetilcisteína), terapia inmunosupresora (Metilprednisolona más Colchicina), antibioticoterapia de amplio espectro (Clindamicina más Ceftriaxona), valoración por servicio de psiquiatría y remisión a centro de mayor nivel de complejidad.
En su segundo día de estancia hospitalaria presenta deterioro de estado neurológico, somnoliento, poca respuesta a estímulos externos, además se evidencia tinte escleral ictérico y disminución del gasto urinario. Los paraclínicos controles mostraron progresión de la insuficiencia renal aguda, hiperamilasemia 6 veces sobre límite superior, elevación de transaminasas, hiperbilirrubinemia a expensas de la directa y hemoconcentración.
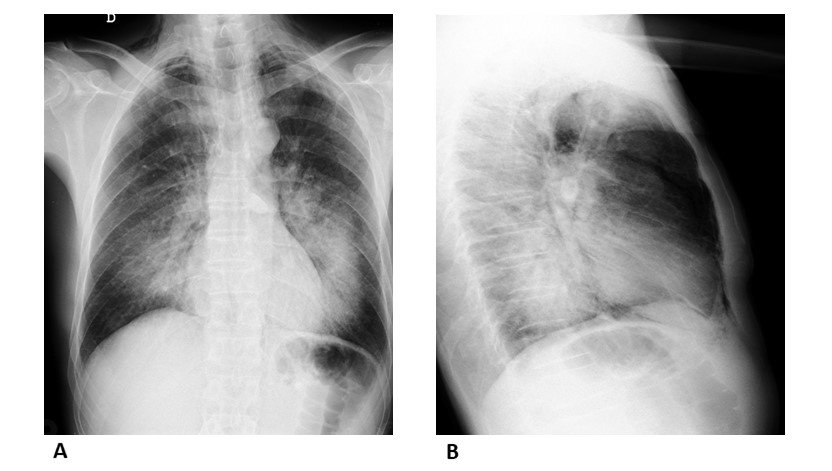
Durante su tercer día manifestó dolor retrofaríngeo asociado a singultos persistentes y dificultad respiratoria marcada posteriores a dos episodios eméticos de escaso contenido, al examen físico se evidencia crepitaciones a la palpación de zona 1 del cuello y región anterior de tórax, se le realiza radiografía de tórax que evidencia enfisema subcutáneo en región supraclavicular, radio-opacidad parahiliar bilateral consistente con neumonitis química. (Ver figura 1)
Figura 1. A. Radiografía de tórax postero-anterior evidencia radio-opacidad parahiliar bilateral y presencia de enfi sema subcutáneo en región supraclavicular. B. Radiografía de tórax proyección lateral izquierda.
En su cuarto día presenta trastorno hidroelectrolítico mixto dado por hiponatremia, hiperkalemia e hipocloremia, neutropenia más trombocitopenia, posteriormente presentó insuficiencia respiratoria aguda severa rápidamente progresiva, sin embargo, debido a firma de disentimiento informado no se realiza ningún tipo de maniobra de reanimación, falleciendo finalmente a sus 90 horas de estancia hospitalaria.
DISCUSIÓN
La intoxicación por PQ se puede dar de manera accidental, ocupacional o con fines suicidas, un análisis epidemiológico en China reveló que el 73,65% de las intoxicaciones fueron con fines suicidas, 13.56% exposición ocupacional, 12.48% accidente por contacto y 0.32% mal uso (4).
La intoxicación por PQ puede darse mediante la vía oral o intravenosa (1). Su concentración máxima en sangre se alcanza durante las dos primeras horas post ingesta, manteniendo concentraciones tisulares más altas a nivel de los pulmones, se cree que este fenómeno es debido a las características de la molécula que presenta gran afinidad a receptores de membrana alveolar, sin embargo, puede causar daño multiorgánico (5).
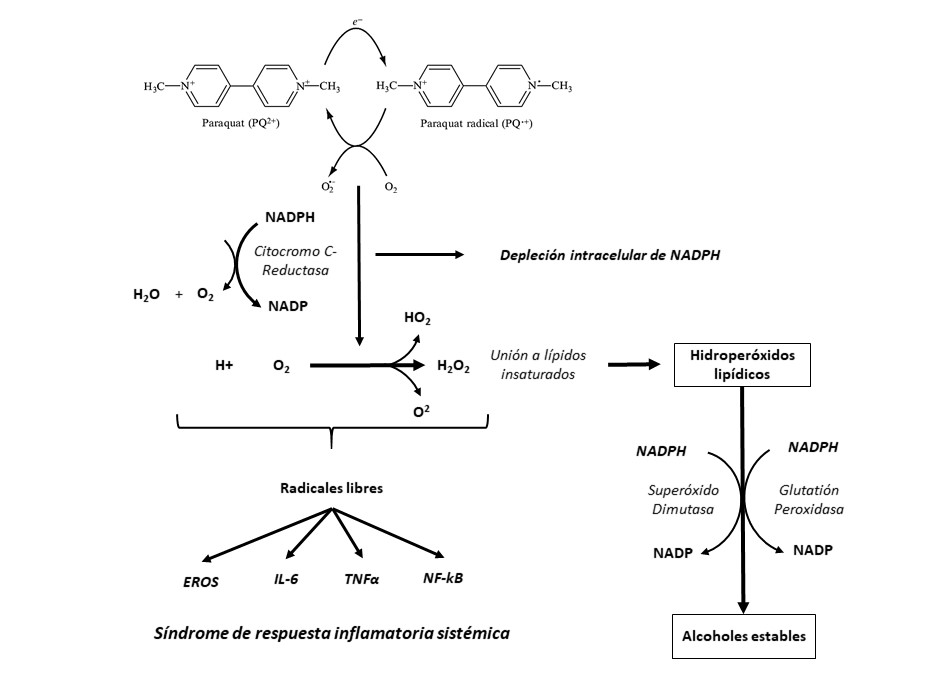
El mecanismo por el cual ejerce sus efectos tóxicos está dado principalmente por un desequilibrio en las reacciones de óxido-reducción (REDOX), generando una producción excesiva de aniones superóxido a nivel de todas las células del organismo, causando estrés oxidativo y muerte celular, lo que induce a la activación del sistema inmunológico mediante la producción de citocinas proinflamatorias que conlleva al síndrome de respuesta inflamatoria sistémica, descrito como el principal evento fisiopatológico (6).
Una vez el PQ entra en contacto con el organismo, la NADPH citocromo C reductasa lo reduce a su metabolito activo, el cual inhibe el paso de Nicotinamida Adenina Dinucleótido Fosfato (NADP) a su forma reducida, generando depleción intracelular de los niveles de NADPH el cual actúa como cofactor de la enzima glutatión peroxidasa tipo 4 transformando estos radicales en alcoholes estables, sin embargo, esta depleción conlleva a que los radicales libres tipo superóxidos (O2-), hidroperóxidos (HO2) y peróxido de hidrógeno (H2O2), puedan unirse a los lípidos insaturados presentes en la membrana celular y causar peroxidación lipídica amplificando el estrés oxidativo quien es responsable de la muerte celular (1,7). (Ver figura 2)
Figura 2. Fisiopatología de la intoxicación por paraquat.
La presentación clínica es variada y va acorde con la dosificación, se divide en; aguda, subaguda, fulminante y crónica. La intoxicación aguda es la más frecuente se manifiesta por dosis de 20 a 50 mg/kg de peso. La muerte de estos pacientes puede ocurrir hasta 70 días posteriores al contacto con el tóxico. La intoxicación subaguda se presenta por dosis menores de 20 mg/kg de peso, se caracteriza por generar sintomatología leve y de carácter benigna. El cuadro pulmonar puede ser evidente, sin embargo, con pocas probabilidades de desarrollar fibrosis pulmonar (7).
Dosis mayores de 50 mg/kg de peso, generan intoxicación aguda fulminante, el cual se manifiesta con síntomas gastrointestinales leves como son vómitos, diarrea, panmucositis, ulceraciones bucofaríngeas y graves como perforación esofágica y/o gástrica, también manifestaciones sistémicas como lesión pulmonar aguda, insuficiencia hepatorrenal, injuria cardiaca, coma y convulsiones, fallecen en un lapso de uno a siete días por falla multiorgánica.
La forma crónica de la intoxicación por PQ se relaciona con actividades laborales tales como trabajadores de la industria agropecuaria debido a que tienen contacto crónico con el tóxico a bajas dosis, no se ha caracterizado una sintomatología específica, sin embargo, se ha descrito casos de parkinsonismo (8).
En el caso reportado anteriormente el paciente ingirió una cantidad aproximada de 60 ml de paraquat que corresponde a 16.5 gr, es decir 220 mg/kg calculado a un peso de 75 kg, por lo que se considera que cursó con intoxicación aguda fulminante debido a la ingesta mayor de 50 mg/kg.
El curso natural de la intoxicación se da en tres fases, durante las primeras 24 horas ocurre la fase gastrointestinal el cual está causada por el efecto cáustico del tóxico, generando náuseas, vómito, dolor retroesternal, epigastralgia, dolor abdominal, disfonía y como principal complicación perforación del tracto gastrointestinal con o sin hemorragias de vías digestivas, durante las siguientes 24 a 48 horas se presenta la fase hepatorrenal como su nombre lo indica se da afectación hepática debido a procesos de necrosis centrolobulillar y a nivel renal debuta con necrosis tubular aguda, posteriormente a partir del quinto día inicia la fase pulmonar manifestándose en forma de alveolitis difusa el cual puede progresar a fibrosis, generando el Síndrome de Distrés Respiratorio Agudo (SDRA) y finalmente falla ventilatoria que conlleva a la muerte (5).
Se han descrito marcadores pronósticos de mortalidad como la prolongación del intervalo QTc, el índice de Yamaguchi el cual incluye la hipopotasemia, disminución del bicarbonato arterial y aumento de la creatinina sérica, los niveles elevados de amilasa sérica en fase temprana tienen 70.4% de sensibilidad y 74% de especificidad para evaluar mortalidad, el índice neutrófilo/linfocito (NLR) está asociado con la mortalidad a 30 días, estudios imagenológicos que demuestren opacidad tipo vidrio esmerilado, fibrosis pulmonar intersticial y enfisema mediastínico son factores de mortalidad (9).
El tratamiento de la intoxicación aguda se basa en eliminar el tóxico de mucosas o a nivel sanguíneo en el menor tiempo posible, por lo que se utilizan diferentes técnicas de barrido del tóxico, como son el lavado gástrico dentro de las primeras 4 horas posterior a la ingesta, hemoperfusión y hemodiálisis, consecuentemente se implementan medidas para revertir el estrés oxidativo y la inflamación sistémica usando antioxidantes como la vitamina C y E, N-acetilcisteína, inmunosupresores como ciclofosfamida asociada a glucocorticoides, siempre se examinará al paciente teniendo en cuenta la secuencia vía aérea (A), ventilación (B), circulación (C) y estado mental (D) (10).
A pesar de las estrategias terapéuticas implementadas en nuestro caso, su evolución clínica fue tórpida y tuvo desenlace fatal a los 3 días posteriores a la ingesta del tóxico, debido al ingreso tardío y cantidad de tóxico ingerido, sin embargo, en la actualidad se siguen investigando alternativas terapéuticas prometedoras para evitar el desenlace fatal de las intoxicaciones por paraquat.
REFERENCIAS BIBLIOGRÁFICAS
- ↑Huang J, Ning N, Zhang W. Effects of paraquat on IL‑6 and TNF‑α in macrophages. Exp Ther Med. 2018;1783–9.
- ↑Buendía JA, Restrepo Chavarriaga GJ. Costo de la intoxicación por Paraquat en Colombia. Value Heal Reg Issues. 2019; 20:110–4.
- ↑Buendía JA, Chavarriaga GJR, Zuluaga AF. Burden of paraquat poisoning in the department of Antioquia, Colombia. BMC Pharmacol Toxicol. 2019;20(1):1–7.
- ↑Ko DR, Chung SP, You JS, Cho S, Park Y, Chun B, et al. Effects of paraquat ban on herbicide poisoning-related mortality. Yonsei Med J. 2017;58(4):859–66.
- ↑Sharma D, Prajapati AM, Shah DM. Review of a Case of Paraquat Poisoning in a Tertiary Care Rural-based ICU. Indian J Crit Care Med. 2019;23(6):284–6.
- ↑Drechsel DA, Patel M. Chapter 21 Paraquat-Induced Production of Reactive Oxygen Species in Brain Mitochondria [Internet]. 1st ed. Vol. 456, Methods in Enzymology. Elsevier Inc.; 2009. 381–393 p. Available from: http://dx.doi.org/10.1016/S0076-6879(08)04421-2
- ↑Marigliano N, Perez Fernandez S. Fracaso renal agudo (FRA) tras intoxicacion por paraquat (PQ). Aportacion de un nuevo caso. Nefrologia. 1998;18(5):435–6
- ↑Bastías-candia S, Zolezzi JM, Inestrosa NC. Revisiting the Paraquat-Induced Sporadic Parkinson’ s Disease-Like Model. 2018
- ↑Huang C, Bai L, Xue X, Peng L, Jiang J, Zhang X. Hyperamylasemia as an early predictor of mortality in patients with acute paraquat poisoning. J Int Med Res. 2020;48(3).
- ↑Agarwal R, Srinivas R, Aggarwal AN, Gupta D. Immunosuppressive therapy in lung injury due to paraquat poisoning: A meta-analysis. Singapore Med J. 2007;48(11):1000–5.
INFORMACIÓN DEL ARTÍCULO
Conflicto de intereses: Los autores/as de este artículo declaran no tener ningún tipo de conflicto de intereses respecto a lo expuesto en el presente trabajo.
Correspondencia: Eddie Alexander Sajona Nieves. Médico general de la Unidad de Cuidados Intensivos Camino Adelita de Char, Calle 50 No 21. E-mail: enieves20@hotmail.com