Aula de Oncología
Encefalitis por anticuerpos contra el receptor N-metil-D-aspartato y teratoma ovárico
Anti-N-Methyl-D-Aspartate receptor encephalitis and ovarian teratoma
Actual. Med. 2016; 101: (799): 208-210 DOI: 10.15568/am.2016.799.ao01
Leer Artículo Completo
En 2007 se descubrió un tipo de encefalitis relacionada con los anticuerpos contra el receptor N-metil-D-aspartato (NMDAR). Se trata de un receptor de membrana celular con funciones críticas en la transmisión sináptica y la plasticidad neuronal. El ataque inmunológico a este receptor origina un cuadro clínico característico con síntomas que afectan a varios sistemas y se desarrollan en fases de una manera predecible. Después de un cuadro prodrómico que puede incluir cefalea, fiebre y síntomas del tracto respiratorio o digestivo, los pacientes desarrollan síntomas psiquiátricos prominentes (agitación, manía, alucinaciones, paranoia) que generalmente preceden a crisis convulsivas, y progresan hacia un rápido deterioro del nivel de conciencia, mutismo, catatonia, movimientos anormales faciales, de tronco o extremidades y alteraciones autonómicas (1).
Ya anteriormente, en 2005, se describió este síndrome en cuatro mujeres jóvenes con teratoma ovárico y anticuerpos contra un antígeno con elevada expresión en el hipocampo. Poco tiempo después, el antígeno fue identificado como el receptor del N-metil-D-aspartato (2).
El síndrome suele afectar a pacientes jóvenes y niños, con o sin teratoma, aunque ha sido reconocido en pacientes de todas las edades (2). También se presenta en mujeres embarazadas en relación con teratomas ováricos, las cuales tras ser tratadas con metil-prednisolona, inmunoglobulinas por vía intravenosa y plasmaféresis, mejoran rápidamente después del parto (3).
Es frecuente la asociación con tumores (teratoma ovárico y con mucha menor frecuencia, extraováricos, tumor testicular de células germinales, tumores de pulmón, mama, timomas, tumores pancreáticos…). Dicha asociación depende de la edad y el sexo; con más frecuencia en mujeres mayores de 18 años, que en el 56% de los casos presentan teratoma de ovario, según algunos estudios (1).
El cuadro, a pesar de la situación de gravedad y el importante deterioro neurológico, es potencialmente reversible, con una mejoría de los síntomas en cronología inversa a las fases de presentación. Los síntomas responden tanto al tratamiento del tumor, en caso de haberlo, como a la inmunoterapia. Sin embargo, el diagnóstico suele retrasarse en la mayoría de los casos en relación con el desconocimiento relativo de la enfermedad (1).
Las características clínicas de su forma de presentación, así como la poca especificidad de las pruebas analíticas y radiológicas habituales, suelen llevar a confusión. Diversas enfermedades infecciosas, toxicometabólicas, psiquiátricas o autoinmunes suelen plantearse en el diagnóstico diferencial al inicio y a medida que se desarrollan los síntomas (1).
El diagnóstico de la encefalitis anti-NMDAR muestra también dificultades debido a las similitudes con otros tipos de encefalitis autoinmunes o infecciosas en cuanto a la clínica, hallazgos de las pruebas de imagen y de laboratorio. Es importante realizar un correcto diagnóstico diferencial con otros tipos de encefalitis autoinmunes, encefalitis de causa infecciosa (la mayoría de etiología viral) y otras causas médicas (como encefalitis de Wernicke debida a un déficit de tiamina), farmacológicas (síndrome neuroléptico maligno) o tumorales (linfoma, meningitis carcinomatosa…) (4).
Con respecto a la clínica, las manifestaciones psiquiátricas (psicosis, alteraciones del comportamiento y de la memoria, alucinaciones…) se presentan con mayor frecuencia al inicio del proceso, pudiendo llevar a errores diagnósticos considerándose una patología psiquiátrica; mientras que los movimientos anormales (distonía, corea…), crisis epilépticas y disminución del nivel de conciencia aparecen más tarde. Las crisis epilépticas son comunes en las encefalitis infecciosas y pueden ser su forma de presentación. En la encefalitis anti-NMDAR pueden aparecer en cualquier etapa del proceso. Dichas crisis pueden ser parciales, asociadas a interrupción temporal del estado de consciencia, o multifocales (4).
Las pruebas diagnósticas que deben realizarse ante la sospecha de este cuadro incluyen (4):
1. Determinación de anticuerpos. Es extremadamente importante para el diagnóstico de la encefalitis anti-NMDAR. Las determinaciones en líquido cefalorraquídeo (LCR) tienen mayor sensibilidad y especificidad (4).
2. Pruebas de imagen. La resonancia magnética (RM) cerebral puede ser normal o mostrar un incremento de la señal T2, especialmente en los lóbulos temporales mediales. No obstante, no se puede distinguir si la alteración es de causa infecciosa o autoinmune, y una RM cerebral normal no la excluye. Las imágenes cerebrales obtenidas mediante técnicas como PET (tomografía computarizada por emisión de positrones) y SPECT (tomografía por emisión de fotón único) pueden mostrar diversas áreas de hiper- o hipo-metabolismo regional en pacientes con encefalitis autoinmune. Sin embargo, no son capaces de distinguir entre los distintos tipos de encefalitis (4).
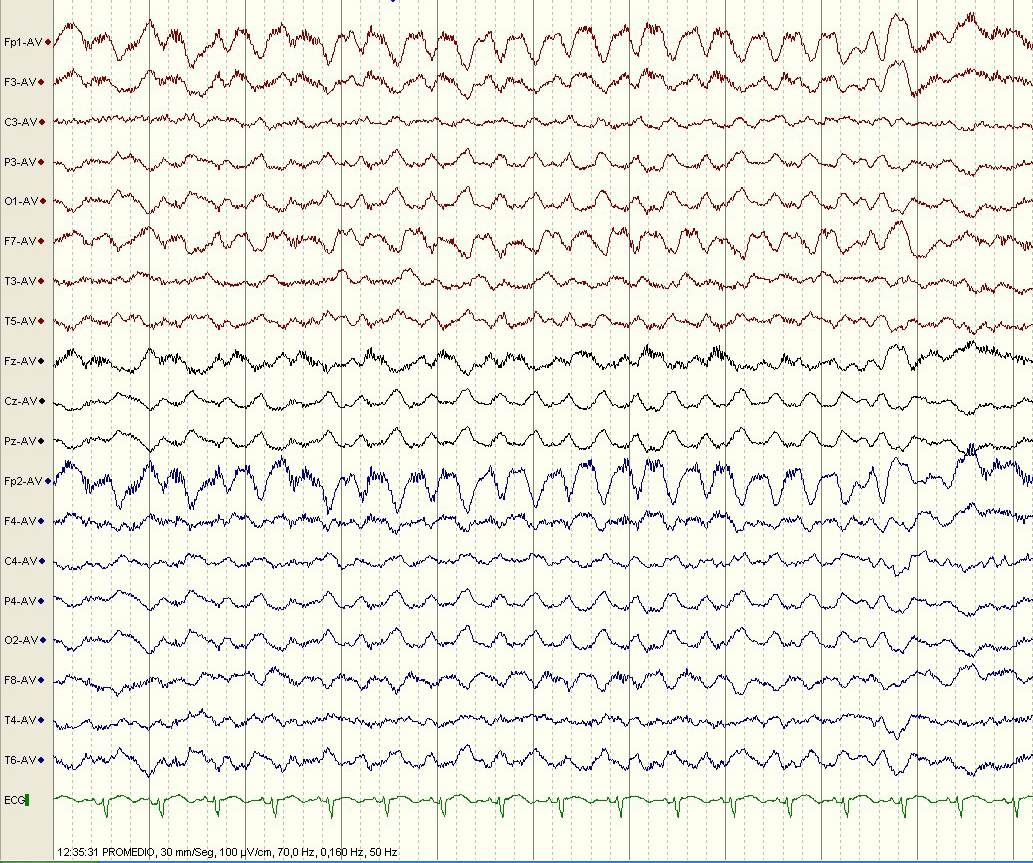
3. Electroencefalograma (EEG). Es útil en las encefalitis tanto de causa autoinmune como infecciosa para excluir crisis epilépticas subclínicas, para el pronóstico y para sugerir un diagnóstico específico (4). Los hallazgos en el EEG pueden mostrar actividad cerebral desorganizada y enlentecida en el rango theta-delta de forma generalizada, de predominio fronto-temporal, con o sin grafoelementos epileptiformes. El complejo delta en cepillo (“delta-brush”) es un hallazgo electroencefalográfico observado en un elevado porcentaje de pacientes con encefalitis anti-NMDAR, más a menudo en pacientes en estado de coma, y la presencia de este patrón está asociado con un periodo más largo de la enfermedad (5). Este patrón EEG distintivo refuerza la sospecha de una encefalitis anti-NMDAR. El EEG es fundamental en esta patología para el diagnóstico de las crisis epilépticas, posibles estatus epilépticos… (fig.1). También pueden observarse periodos prolongados no reactivos y comportamientos anormales no relacionados con crisis epilépticas, por lo que en estos casos la monitorización EEG prolongada resulta de gran utilidad (4), especialmente la monitorización vídeo-EEG prolongada.
Figura 1. Mujer de 22 años con encefalitis anti-NMDA. Registro electroencefalográfico: estatus epiléptico generalizado, predominio bifrontal.
4. Screening de procesos neoplásicos. Es fundamental detectar el posible tumor subyacente con la mayor brevedad por varios motivos: el tratamiento del tumor es de gran importancia para tratar la alteración inmunológica; en segundo lugar, puede ser necesario un tratamiento simultáneo del tumor y del proceso autoinmune, por lo que debe hacerse de forma coordinada, y por último, el tratamiento con corticoides, rituximab, o ciclofosfamida podría complicar el diagnóstico de ciertos tipos de tumores (4).
En la encefalitis anti-NMDAR la frecuencia de pacientes que presentan un tumor subyacente varía entre las distintas cohortes. Dentro de la cohorte más extensa, de 577 pacientes procedentes de USA y España, el 38% de los pacientes tenía una neoplasia subyacente y el 97% eran mujeres (entre 12-45 años de edad), la mayoría presentaban un teratoma ovárico. Otros estudios han encontrado un mayor (59%) o menor porcentaje de pacientes paraneoplásicos (20% en una cohorte de Reino Unido). Una aplastante mayoría de los tumores detectados son teratomas ováricos en niñas y mujeres, el resto se corresponden con teratomas extraováricos, tumores de pulmón, mama, timomas y tumores pancreáticos (6).
En 2014, Acién et al (7) realizaron una revisión sistemática de los casos publicados de encefalitis anti-NMDAR asociados con teratoma ovárico confirmado (174 casos). Los casos sospechosos pero sin demostrar el teratoma ovárico (n = 40), así como otros tipos de encefalitis también asociados a teratoma (n = 20), fueron igualmente considerados para comparación y discusión. El análisis de resultados mostró que la distribución de los casos es muy heterogénea entre los diferentes países y continentes, probablemente en relación con el nivel de desarrollo y los cuidados de salud. La edad media de las pacientes fue de 24 años, y en la mayoría de los casos (74%) se identificó teratoma maduro (quiste dermoide), siendo algunas veces microscópico o un hallazgo en la autopsia. La presentación clínica fue generalmente con síntomas psiquiátricos y cambios del comportamiento. El retraso medio para un correcto diagnóstico y cirugía fue de 28 días, falleciendo finalmente 12 mujeres (7%), especialmente por complicaciones relacionadas con la encefalitis.
Dalmau et al (8) demostraron que todos los tumores dermoides examinados en pacientes con encefalitis anti-NMDAR contenían tejido nervioso, y el 100% de las muestras fueron positivas para los receptores de NMDA.
Los teratomas no localizados en el ovario y otros tipos de tumores son infrecuentes. La frecuencia de teratomas subyacentes es significativamente mayor en pacientes del sexo femenino de 12 años de edad o mayores que en niños más pequeños y varones (52% frente al 6%); por lo que en el primer grupo es apropiado realizar un screening similar al de los síndromes paraneoplásicos (RM de abdomen y pelvis cada 6 meses durante 4 años), no así en el segundo grupo (2).
En cuanto al tratamiento, inicialmente ante la sospecha de encefalitis autoinmune se instaura con frecuencia un tratamiento empírico antes de confirmar los resultados de los test de anticuerpos específicos. Se utilizan los corticoides y/o inmunoglobulinas intravenosas (IVIG). Una vez diagnosticado, el tratamiento inicial debe incluir inmunoglobulinas, plasmaféresis y/o corticoides. Las terapias de segunda línea incluyen rituximab, cicofosfamida o ambos. La respuesta a las inmunoglobulinas es generalmente buena, sobre todo si el tratamiento más efectivo se instaura precozmente. Sin embargo, el tratamiento puede precisar varios meses para conseguir resultados plenos, y algunos pacientes tendrán déficits permanentes, especialmente en las áreas de memoria y cognición (4). En la gran mayoría de los casos, mejoran después de la resección de tumor. El tratamiento quirúrgico dentro de los primeros 4 meses desde el inicio de los síntomas neurológicos ha demostrado ser el mejor predictor de recuperación. Los pacientes con terapia inmunosupresora respondieron al tratamiento con mayor lentitud que los tratados quirúrgicamente (3).
Alrededor del 75% de los pacientes con anticuerpos NMDAR se recuperan o tienen secuelas leves; el resto quedan severamente discapacitados, con una mortalidad del 4% (3). Según otros autores, el riesgo de recaída es aproximadamente del 12 % en los dos años siguientes, pero puede producirse con posterioridad. El riesgo es más alto en los pacientes no tratados, intermedio en los pacientes tratados sólo con terapia de la primera línea, y el más bajo en aquellos que recibieron terapias de la segunda línea. Las recaídas suelen ser tratadas con terapias de segunda línea, sobre todo con rituximab, que pueden prolongarse durante periodos más largos de tiempo, pero la duración óptima no ha sido establecida. (4)
Recientemente se ha reconocido que los pacientes con una encefalitis por virus del herpes simple (VHS) pueden desarrollar en raras ocasiones una encefalitis anti-NMDAR varias semanas más tarde, como complicación. Por tanto, los pacientes que empeoran tras una encefalitis infecciosa deben ser evaluados cuidadosamente para ambas etiologías (infecciosa y autoinmune). Asimismo, los pacientes tratados de una encefalitis autoinmune pueden encontrarse inmunodeprimidos, con el consiguiente riesgo de contraer infecciones, sin embargo estas infecciones oportunistas son muy raras comparadas con el riesgo de empeoramiento de la enfermedad autoinmune (4).
En conclusión, la asociación de teratoma ovárico y encefalitis anti-NMDAR es poco conocida, en muchos países los casos no son publicados. Por este motivo, ante una encefalitis debe ponerse especial atención en los posibles cambios del comportamiento y síntomas psiquiátricos, la confirmación diagnóstica mediante la positividad de los anticuerpos anti-NMDAR, el diagnóstico del tumor subyacente y la exéresis tumoral precoz (7).
REFERENCIAS
- González-Valcárcel J, Rosenfeld MR, Dalmau J. Diagnóstico diferencial en la encefalitis por anticuerpos contra el receptor NMDA. Neurología. 2010;25(7):409-413
- Titulaer et al. Treatment and prognostic factors for long-term outcome in patients with anti-N-Methyl-D-Aspartate (NMDA) receptor encephalitis: a cohort study. Lancet Neurol. 2013 February; 12(2): 157-165.
- Herrera-Julve MM, Rosado-Rubio C, Mariano-Rodriguez JC, Palomeras-Soler E, Maria del Carmen Admella-Salvador MC, Genover-Llimona E. Encefalitis por anticuerpos contra el receptor anti-N-metil-D-aspartato debido a teratoma ovárico. Prog Obstet Ginecol. 2013;56(9):478-481
- Lancaster E. The Diagnosis and Treatment of Autoimmune Encephalitis. J Clin Neurol 2016;12(1):1-13
- Schmitt SE, Pargeon K, Frechette ES, Hirsch LJ, Dalmau J, Friedman D. Extreme delta brush: a unique EEG pattern in adults with anti-NMDA receptor encephalitis. Neurology 2012; 79(11): 1094-100.
- Lazar-Molnar E, Tebo AE. Autoimmune NMDA receptor encephalitis. Clinica Chimica Acta 438 (2015) 90–97
- Acién P, Acién M, Ruiz-Maciá E, Martín-Estefanía C. Ovarian teratoma-associated anti-NMDAR encephalitis: a systematic review of reported cases. Orphanet Journal of Rare Diseases 2014, 9:157
- Dalmau J, Gleichman AJ, Hughes EG, Rossi JE, Peng X, Lai M, Dessain SK, Rosenfeld MR, Balice-Gordon R, Lynch DR. Anti-NMDA-receptor encephalitis:case series and analysis of the effects of antibodies. Lancet Neurol 2008, 7(12):1091–1098.
INFORMACIÓN DEL ARTÍCULO
Autora para la correspondencia: Josefina Ruíz García. UGC Neurofisiología Clínica. Complejo Hospitalario Universitario de Granada. E-mail: doctora@josefinaruiz.es