Original
Membrana amniótica, revisión de su uso oftalmológico y resultados en los últimos cinco años (2013-2017) en Granada. Estudio preliminar
Amniotic membrane, review of its ophthalmic use and results in the last five years (2013-2017) in Granada. Preliminary study
Actual. Med. 2018; 103: (804): 82-86 DOI: 10.15568/am.2018.804.or05
Enviado: 17-06-2018
Revisado: 10-07-2018
Aceptado: 14-08-2018
RESUMEN
Propósito: Analizar los resultados obtenidos del trasplante de membrana amniótica con fines oftalmológicos en la provincia de Granada entre los años 2013-2017 para identificar posibles variables que influyan en mayor o menor medida en un buen pronóstico postquirúrgico.
Materiales y métodos: Estudio retrospectivo de serie de casos. Se estudiaron 44 pacientes con lesiones en la superficie ocular, los cuales recibieron trasplante de membrana amniótica entre 2013-2017 en la provincia de Granada (España) con un seguimiento mínimo de 8 meses. Los pacientes presentaron: abrasiones corneales, descematoceles, perforaciones, pterigium recidivantes, queratopatías en banda, queratitis numular, simbléfaron y úlceras recidivantes. Las variables recogidas en cada caso fueron las siguientes: sexo, edad, fecha del trasplante, técnica empleada, número de membrana amniótica implantadas en cada paciente, número de capas de membrana amniótica implantadas, tipo de membrana amniótica, motivo del trasplante, ¿hubo complicaciones?, ¿cuándo?, ¿se puso una segunda membrana amniótica?, ¿se realizó otra intervención?, ¿infecciones postquirúrgicas?,¿mejoría agudeza visual?,¿transparencia corneal ? y ¿éxito o fracaso global de la intervención?. Para el análisis estadístico, se compararon los resultados del grupo de éxito frente a los del grupo de fracaso mediante la prueba de Mann-Whitney, aplicándose el test de Kendall para identificar correlación entre grupos.
Resultados: Respecto al éxito o fracaso del tratamiento, se encontraron diferencias estadísticamente significativas entre el grupo de éxito y el de fracaso para las siguientes variables: motivo de implante por perforación corneal (la mayoría fracasaban), existencia de complicaciones y la transparencia corneal, las cuales se correlacionaron de forma positiva o negativa con el éxito del trasplante. Con respecto a estos últimos dos parámetros (la ausencia de complicaciones y una buena trasparencia corneal) se relacionaron con el éxito postquirúrgico.
Conclusión: El presente estudio preliminar sugiere que el trasplante de membrana amniótica podría ser útil en oftalmología, existiendo una clara asociación entre el éxito de esta técnica y ciertos factores relacionados con la evolución del paciente. Asimismo, la membrana amniótica no debería utilizarse de forma aislada en pacientes con perforación ocular, debido al elevado riesgo de fracaso de la técnica, siendo necesaria su realización junto a tratamientos coadyuvantes y recomendándose el estudio de tratamientos más definitivos.
Palabras clave: Membrana amniótica, ingeniería tisular, córnea, superficie ocular.
ABSTRACT
Purpose: To analyze the results obtained from the amniotic membrane transplant for ophthalmological purposes in the province of Granada between the years 2013-2017 to identify possible variables that influence, to a greater or lesser extent, a good postoperative prognosis.
Materials and methods: Retrospective study of case series. Forty-four patients with lesions on the ocular surface were studied, who received an amniotic membrane transplant between 2013-2017 in the province of Granada (Spain) with a minimum follow-up of 8 months. The patients presented: corneal abrasions, descemetoceles, perforations, recurrent pterygium, band keratopathies, nummular keratitis, symblepharon and recurrent ulcers. The variables collected in each case were: sex, age, date of transplant, technique used, number of amniotic membrane implanted in each patient, number of implanted amniotic membrane layers, type of amniotic membrane, reason for the transplant, were there complications?, when?, did you put a second amniotic membrane?, did you perform another intervention?, were there postoperative infections?, improvement in acuity visual, corneal transparency? and global success or failure of the intervention ?. For the statistical analysis, the results of the success group were compared with those of the failure group using the Mann-Whitney test, applying the Kendall test to identify correlation between groups.
Results: Regarding the success or failure of the treatment, statistically significant differences were found between the success group and the failure group for the following variables: implant motive due to corneal perforation (most failed), existence of complications and corneal transparency, which correlated positively or negatively with the success of the transplant. With regard to these last two parameters (the absence of complications and a good corneal transparency) were related to postoperative success.
Conclusion: This preliminary study suggests that amniotic membrane transplantation could be useful in ophthalmology, there being a clear association between the success of this technique and certain factors related to the evolution of the patient. Likewise, the amniotic membrane should not be used in isolation in patients with ocular perforation, due to the high risk of failure of the technique, being necessary to perform along with adjuvant treatments and recommended the study of more definitive treatments
Keywords: Amniotic membrane, tissue engineering, cornea, ocular surface.
Leer Artículo Completo
INTRODUCCIÓN
El trasplante de membrana amniótica (MA) fue descrito por primera vez en 1910 por Davis (1) para su uso en enfermedades de la piel. En 1940, fue utilizada por primera vez con fin oftalmológico por De Rotth (2) para la reconstrucción de superficie conjuntival tras el tratamiento de un simbléfaron, sin mucho éxito. Más adelante en 1946, Sorsby utilizó la MA para el recubrimiento de abrasiones químicas oculares con éxito. Pasaron unos años hasta que Kim y Tseng volvieron a utilizarla en el tratamiento de la patología de la superficie ocular en 1992 (3–5).
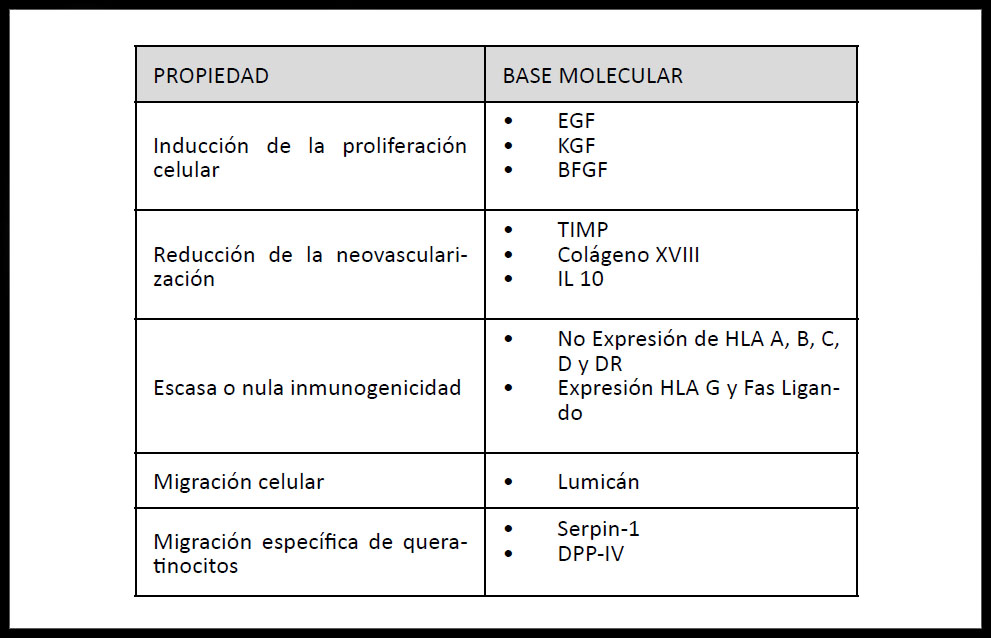
La membrana amniótica (MA) deriva de la capa más interna de la membrana fetal. Consiste en una capa epitelial, una gruesa membrana basal y un estroma avascular. Además, posee una serie de características que la convierten en una herramienta muy útil para el tratamiento de patología ocular y la ingeniería tisular (4–11) (Tabla 1).
Tabla 1. Bases moleculares de la acción de la membrana amniótica en función de las moléculas expresadas más importantes
La MA es obtenida a partir de placentas donadas por mujeres sometidas a cesárea electiva seronegativas. La serología del donante debe excluir virus hepatitis B (VHB) y C, virus inmunodeficiencia humana (VIH), toxoplasma y sífilis durante embarazo. La serología es repetida 3-6 meses después del parto para descartar cualquier infección que pudiese haber estado en periodo ventana durante el screening inicial (10).
Existen diversos métodos para la conservación de la membrana amniótica: en fresco (almacenamiento hipotérmico), seco (liofilizado) y criopreservado. En nuestros pacientes, todas las MA fueron criopreservadas debido a unas características más ventajosas y a la no disponibilidad de las otras presentaciones.
La técnica quirúrgica también es un aspecto a reseñar en cuanto al uso de la MA, dado que según la patología ocular puede usarse como Injerto o como Parche (en nuestro estudio todos se usaron como Injerto) (4,5,12,13).
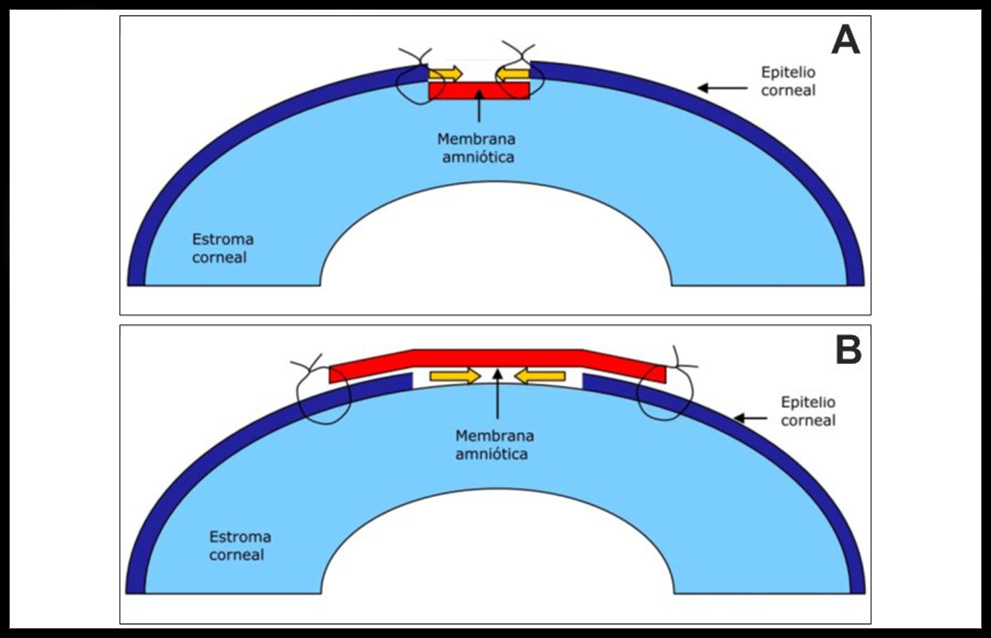
En el primer caso, la MA actúa como una membrana basal sobre la que se desarrolla el epitelio corneal, pasando a formar parte de la córnea o conjuntiva afecta. La parte estromal (adhesiva) de la MA se coloca sobre el defecto ocular sin sobrepasar sus bordes (Figura 1. A) (4,5,13).
En cuanto al uso de MA como parche, consiste en la colocación de la parte epitelial (no adhesiva) de la MA en contacto con el defecto ocular sobrepasando sus bordes (Figura 1.B) (4,13).
Figura 1. A. MA como injerto. B. MA como parche.
Dicha cara de la MA es rica en citoquinas inmunomoduladoras y factores de crecimiento epiteliales, produciendo una disminución de la inflamación y una mejor cicatrización (4, 5,15).
Hay que resaltar que el uso de una técnica u otra no es vinculante con la patología, dado que en la bibliografía analizada encontramos estudios en los cuales se usaba la MA como injerto para ciertas patologías y otros en los cuales, para la misma patología, se recomendaba el uso como parche. En resumen, no está clara ni la indicación de MA ni la técnica a usar.
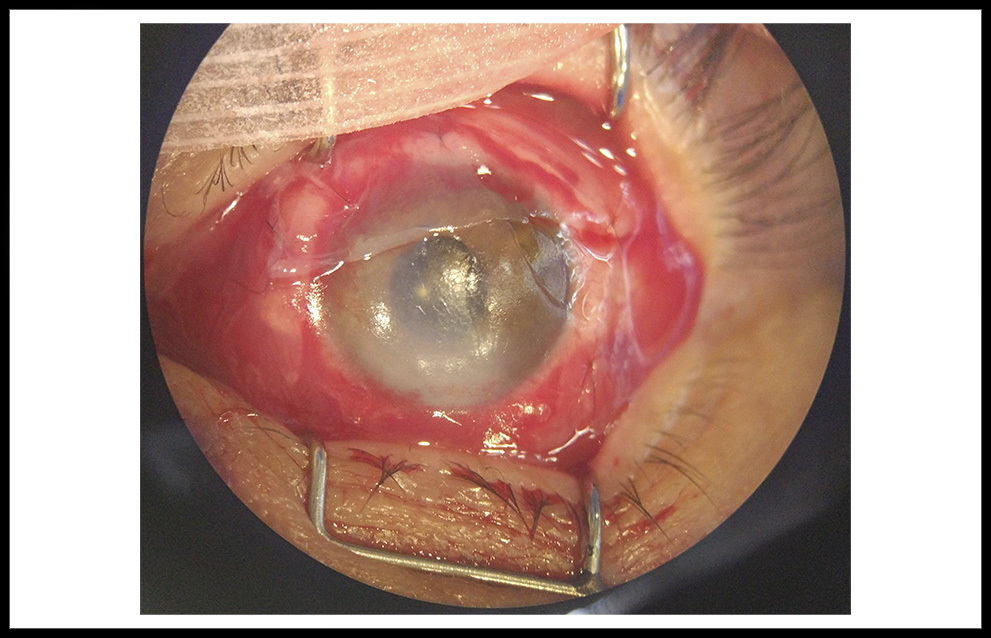
El uso de MA está descrito para muchas patologías oculares tales como: abrasiones corneales, reparación de ampollas filtrantes, trabeculectomías, úlceras persistentes (neurotróficas, herpéticas, etc.), descematoceles, perforaciones, pterigium, queratitis numulares, insuficiencias limbares (incluyendo cultivo de células limbares y posterior trasplante) (11), queratopatías en banda, reconstrucción conjuntival, simbléfaron, etc. (3,4,14) (Figura 2).
Figura 2. Recubrimiento con MA (injerto) en un paciente con abrasión corneal inferior con amputación de vasos limbares de 4-6 h
A pesar del gran número de estudios relacionados con la utilización de la MA en oftalmología, aún no está clara su utilidad real en nuestro medio. Por ello, el objetivo del presente artículo es analizar los resultados preliminares obtenidos tras la aplicación de esta técnica en pacientes tratados durante los últimos 5 años en la provincia de Granada a fin de identificar los factores que se asocian al éxito de la técnica.
MATERIALES Y MÉTODOS
En este trabajo, se realizó un estudio descriptivo retrospectivo de todos los casos en los que se implantó una MA por motivos oftalmológicos en la provincia de Granada entre 2013 y 2017. Para ello, se revisaron las historias clínicas de todos los pacientes tratados durante este periodo teniendo en cuenta, como criterio de inclusión, el haber recibido un trasplante de MA con fin oftalmológico. De este modo, se encontraron 44 pacientes que fueron incluidos en el estudio. La investigación fue aprobada por el Comité de Ética de Investigación (CEI) de Granada, Comité ético Coordinador de Andalucía (CCEIBA) y Comité Científico externo del Biobanco.
Las variables recogidas en cada caso son las siguientes: sexo, edad mayor o menor a la mediana (60 años), técnica empleada (en nuestro estudio siempre se usó como injerto), número de MA implantadas en cada paciente, número de capas de MA implantadas, tipo de MA (siempre se usó criopreservada), motivo del trasplante, ¿hubo complicaciones?, ¿cuándo?, ¿se puso una segunda MA?, ¿infecciones postquirúrgicas?, ¿mejoría AV?, ¿transparencia corneal? y ¿éxito o fracaso global de la intervención?.
Una vez recogidas las variables, se aplicó a cada una de ellas la prueba de la normalidad de Kolmogorov-Smirnov. Puesto que todas las variables demostraron no cumplir criterios de normalidad, a partir de entonces se utilizaron las pruebas estadísticas no paramétricas U de Mann Whitney (para comparaciones dos a dos) y Tau de Kendall (para identificar correlación entre variables).
RESULTADOS
De los 44 pacientes seleccionados, el 55% eran varones y el 45% mujeres, siendo la edad media de 57,1±20 años y la mediana de 60 años.
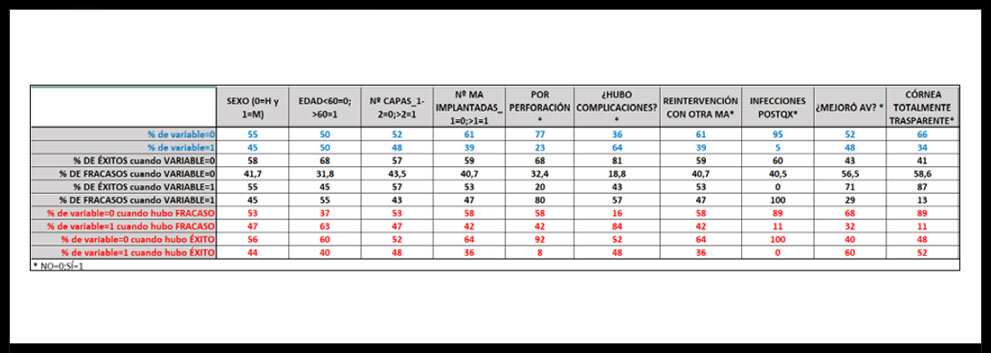
Cuando se analizó el grupo de pacientes en los que el implante de MA se consideró como un éxito, se comprobó que existían diferencias respecto al grupo de pacientes considerados como un fracaso para un gran número de variables, destacando las infecciones postquirúrgicas y distintos motivos de intervención (Tabla 2).
Tabla 2. Porcentaje de casos correspondientes al grupo de éxito y al grupo de fracaso del implante de MA en dependencia de cada variable analizada.
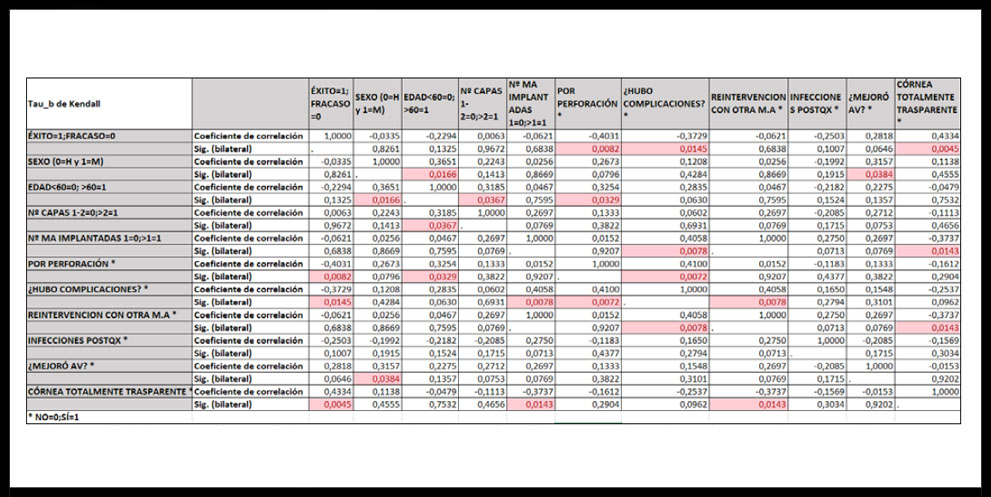
Respecto al análisis estadístico, las pruebas de correlación (Tabla 3) demostraron la existencia de una correlación significativamente positiva (r>0) o negativa (r<0) entre algunas de variables, destacando la correlación positiva existente entre el éxito de la técnica y la transparencia corneal total.
Tabla 3. Análisis de correlación estadística entre las variables del estudio utilizando la prueba T de Kendall. En cada comparación, se muestra el valor p de significación estadística (marcando en rosa los valores significativos) y el coeficiente de correlación r.
En cambio, el éxito de la técnica presentó correlación significativa negativa con la existencia de complicaciones postquirúrgicas y con la utilización de MA para tratar la perforación corneal.
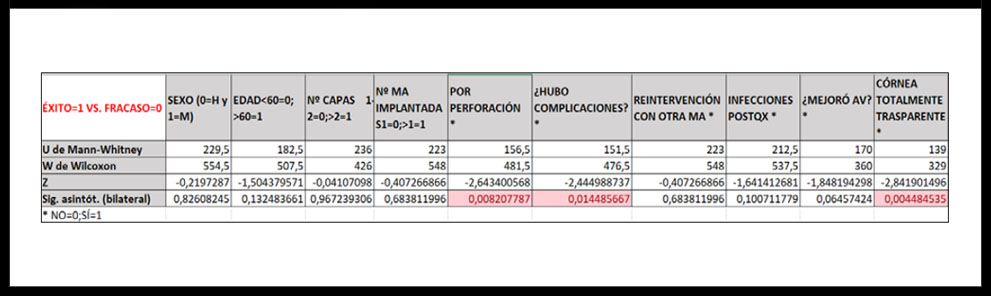
Por otro lado, la comparación de valores medios dos a dos también reveló la existencia de diferencias significativas entre grupos (Tabla 4). Respecto al éxito o fracaso del tratamiento, se encontraron diferencias estadísticamente significativas entre el grupo de éxito y el grupo de fracaso para las siguientes variables: motivo de implante por perforación corneal, existencia de complicaciones y la transparencia corneal total.
Tabla 4. Comparación estadística entre el grupo en el que el implante de MA fue un éxito y el grupo en el que fue un fracaso para cada una de las variables del estudio utilizando la prueba U de Mann-Whitney. Se marcan en rosa los valores p de significación estadística que resultaron estadísticamente significativos.
DISCUSIÓN
Como se detalló en la introducción de este trabajo, la MA es una herramienta muy valiosa en el campo de la oftalmología por su utilidad potencial a la hora de reparar distintos tipos de defectos de la superficie ocular (3–5,8,10,11). Sin embargo, aún es necesario llevar a cabo estudios clínicos que determinen los factores que se asocian al éxito del trasplante de MA en nuestro medio. Por ello, en el presente trabajo, hemos realizado un análisis preliminar que ha logrado identificar algunos factores críticos que determinan el éxito o el fracaso de la terapia basada en el trasplante de MA.
En primer lugar, se puede observar cómo la variable “éxito” se correlacionó significativamente con algunas variables relacionadas con la evolución del paciente posterior al trasplante (si hubo complicaciones, córnea trasparente), existiendo asimismo diferencias significativas en los valores medios de ambos grupos según la prueba de Mann-Whitney. El hecho de que todos estos factores influyan críticamente sobre el éxito o el fracaso final de la terapia explican su estrecha relación con esta variable y por tanto, la existencia de diferencias significativas. De hecho, a la hora de valorar si el injerto tuvo éxito o no, la ausencia de complicaciones y la buena trasparencia corneal fueron tomados en cuenta.
Con respecto a las indicaciones del trasplante (motivos de uso), se observó que su utilización en perforaciones oculares fracasó en la mayoría de los casos, existiendo diferencias significativas entre el grupo de pacientes con perforación y el grupo sin perforación (20% de éxito en el primer grupo frente a un 68% en el segundo). Este resultado nos orienta a buscar un tratamiento coadyuvante al uso de la MA en el momento quirúrgico, como ya están investigando otros autores, y a la búsqueda de otras alternativas más definitivas (15–20).
Acerca del uso de MA en el resto de patologías, nuestro análisis preliminar no logró identificar diferencias significativas en cuanto al éxito de la técnica en otras indicaciones terapéuticas. Probablemente, el reducido tamaño de muestra impidió hallar resultados estadísticamente significativos en otras indicaciones quirúrgicas. Trabajos futuros deberán determinar la utilidad del tratamiento con MA en estas posibles indicaciones.
Por otra parte, y aunque el objetivo del presente estudio preliminar es identificar variables asociadas al éxito del trasplante de MA, es interesante comprobar que casi la mitad de los pacientes incluidos en el estudio presentaron mejoría de su AV tras el trasplante. De hecho, un 48% de la población tuvo una mejoría de AV tras la intervención. Aunque serán necesarios estudios de casos y controles en el futuro para determinar la utilidad del trasplante de MA en oftalmología, nuestros resultados podrían sugerir que, de alguna forma, el uso de MA fue beneficioso para los pacientes y contribuyó a mejorar el resultado final, ya que el porcentaje de pacientes que presentó mejora o estancamiento de su situación fue muy elevado. Dado que el porcentaje de casos que presentó empeoramiento de su situación inicial fue muy bajo, podríamos sugerir que mediante el implante de MA, en parte, hemos conseguido frenar la progresión de la patología original. Para confirmar o desmentir esta hipótesis, en el futuro serán necesarios estudios mucho más complejos que incluyan pacientes tratados con MA y pacientes tratados con otras técnicas en nuestro medio, tal y como hicieron otros autores en países como India, EEUU, Brasil o China (21–24)
CONCLUSIONES
Los resultados preliminares de nuestro estudio nos permiten inferir que el éxito quirúrgico del trasplante de MA depende de la ausencia de complicaciones y una buena trasparencia de córnea.
Con respecto a los usos, solo hemos podido confirmar diferencias significativas en cuanto al éxito de la técnica entre los pacientes afectos y no afectos de perforación ocular, lo cual sugiere que la MA debería utilizarse únicamente de forma temporal y junto a otros tratamientos coadyuvantes en perforaciones, recomendándose la búsqueda de otros tratamientos más definitivos.
En general, nuestros resultados apuntan hacia un efecto beneficioso global del implante de MA en el paciente, pero serán necesarios estudios controlados para confirmar esta hipótesis.
REFERENCIAS BIBLIOGRÁFICAS
- J.W. D. Skin transplantation with a review of 550 cases at the Johns Hopkins hospital. Johns Hopkins Med J. 1910;15:307–396.
- De Rotth A. Plastic repair of conjunctival defects with fetal membranes. Arch Ophthalmol [Internet]. 1940 Mar 1 [cited 2018 Aug 3];23(3):522–5. Available from: http://archopht.jamanetwork.com/article.aspx?articleid=614867
- Alemañy González J, Camacho Ruaigip F. Usos de la membrana amniótica humana en oftalmología. Rev Cuba Oftalmol. 2006;19(1):1–7.
- Ortega-molina JM, Agustin HS, Revisión ADE. La membrana amniótica en oftalmología: del recubrimiento-injerto a la ingeniería tisular. Artículo de revisión. Rev española Investig oftalmológicas. :Rev Esp Inv Oftal 2014; Vol IV no2 (117-122).
- Sabater AL, Perez VL. Amniotic membrane use for management of corneal limbal stem cell deficiency. [cited 2018 Jun 3]; Available from: https://insights.ovid.com/pubmed?pmid=28426442
- Chiaradia P TA et all. Uso de membrana amniótica en reconstrucción de superficie ocular: resultados preliminares. Oftalmol Clin Exp (ISSN 1851-2658) 2010 4(2) 64-68.
- Noureddin GS, Yeung SN. The use of dry amniotic membrane in pterygium surgery. Clin Ophthalmol [Internet]. 2016 [cited 2018 Jun 3];10:705–12. Available from: http://www.ncbi.nlm.nih.gov/pubmed/27143848
- Favaron P, Carvalho R, Borghesi J, Anunciação A, Miglino M. The Amniotic Membrane: Development and Potential Applications – A Review. Reprod Domest Anim [Internet]. 2015 Dec [cited 2018 Jun 3];50(6):881–92. Available from: http://doi.wiley.com/10.1111/rda.12633
- Litwiniuk M, Grzela T. Amniotic membrane: New concepts for an old dressing. Wound Repair Regen [Internet]. 2014 Jul [cited 2018 Jun 3];22(4):451–6. Available from: http://www.ncbi.nlm.nih.gov/pubmed/25041617
- Sharma N, Kaur M, Agarwal T, Sangwan VS, Vajpayee RB. Treatment of acute ocular chemical burns. Surv Ophthalmol [Internet]. 2018 Mar 1 [cited 2018 Jun 3];63(2):214–35. Available from: https://www.sciencedirect.com/science/article/pii/S0039625716302016?via%3Dihub
- Utheim TP, Aass Utheim Ø, Salvanos P, Jackson CJ, Schrader S, Geerling G, et al. Concise Review: Altered Versus Unaltered Amniotic Membrane as a Substrate for Limbal Epithelial Cells. Stem Cells Transl Med [Internet]. 2018 May [cited 2018 Jun 3];7(5):415–27. Available from: http://www.ncbi.nlm.nih.gov/pubmed/29573222
- Dua HS, Said DG, Messmer EM, Rolando M, Benitez-del-Castillo JM, Hossain PN, et al. Neuropathic keratopathy. Prog Retin Eye Res [Internet]. 2018 Apr 23 [cited 2018 Jun 3]; Available from: https://www.sciencedirect.com/science/article/pii/S1350946217301210?via%3Dihub
- Ginel, Gascon MI. Desarrollo del sistema de cohesion intercelular en el epitelio corneal humano generado por ingenieria tisular. Estudio genetico e histologico. 2008;
- Mart G, Redondo DEB, Santana G. Transplante de membrana amniótica en patología de la superficie ocular Amniotic membrane trasplantation in ocular surface patology. 2001;1–7.
- Savino G, Colucci D, Giannico MI, Salgarello T. Amniotic membrane transplantation associated with a corneal patch in a paediatric corneal perforation. Acta Ophthalmol [Internet]. 2010 Mar [cited 2018 Aug 30];88(2):e15–6. Available from: http://www.ncbi.nlm.nih.gov/pubmed/19785639
- Xie H-T, Zhao D, Liu Y, Zhang M-C. Umbilical Cord Patch Transplantation for Corneal Perforations and Descemetoceles. J Ophthalmol [Internet]. 2017 [cited 2018 Aug 30];2017:1–7. Available from: http://www.ncbi.nlm.nih.gov/pubmed/28660079
- Droutsas K, Papaconstantinou D, Georgalas I, Kymionis G, Andreanos K, Stamou E, et al. Equine pericardium for tectonic globe repair. Int Ophthalmol [Internet]. 2017 Dec 19 [cited 2018 Aug 30]; Available from: http://www.ncbi.nlm.nih.gov/pubmed/29260497
- Grau AE, Durán JA. Treatment of a Large Corneal Perforation With a Multilayer of Amniotic Membrane and TachoSil. Cornea [Internet]. 2012 Jan [cited 2018 Aug 30];31(1):98–100. Available from: http://www.ncbi.nlm.nih.gov/pubmed/21963863
- Celis J, Mesa D, Avendaño E, González-Valle F. Adhesivo de fibrina intracameral como tratamiento de perforación corneal espontánea. Arch Soc Esp Oftalmol [Internet]. 2014 Mar [cited 2018 Aug 30];89(3):124–6. Available from: http://linkinghub.elsevier.com/retrieve/pii/S0365669112004479
- Abd Elaziz MS, Zaky AG, El SaebaySarhan AR. Stromal lenticule transplantation for management of corneal perforations; one year results. Graefe’s Arch Clin Exp Ophthalmol [Internet]. 2017 Jun 13 [cited 2018 Aug 30];255(6):1179–84. Available from: http://www.ncbi.nlm.nih.gov/pubmed/28409225
- Sharma N, Singh D, Maharana PK, Kriplani A, Velpandian T, Pandey RM, et al. Comparison of Amniotic Membrane Transplantation and Umbilical Cord Serum in Acute Ocular Chemical Burns: A Randomized Controlled Trial. Am J Ophthalmol [Internet]. 2016 Aug 1 [cited 2018 Aug 30];168:157–63. Available from: https://www.sciencedirect.com/science/article/pii/S0002939416302215?via%3Dihub
- Clearfield E, Hawkins BS, Kuo IC. Conjunctival Autograft Versus Amniotic Membrane Transplantation for Treatment of Pterygium: Findings From a Cochrane Systematic Review. Am J Ophthalmol [Internet]. 2017 Oct 1 [cited 2018 Jun 3];182:8–17. Available from: https://www.sciencedirect.com/science/article/pii/S0002939417302982?via%3Dihub
- Paris F dos S, Gonçalves ED, Campos MS de Q, Sato ÉH, Dua HS, Gomes JÁP. Amniotic membrane transplantation versus anterior stromal puncture in bullous keratopathy: a comparative study. Br J Ophthalmol [Internet]. 2013 Aug [cited 2018 Aug 30];97(8):980–4. Available from: http://www.ncbi.nlm.nih.gov/pubmed/23723410
- Liang W, Li R, Deng X. Comparison of the efficacy of pterygium resection combined with conjunctival autograft versus pterygium resection combined with amniotic membrane transplantation. Eye Sci [Internet]. 2012 Jun [cited 2018 Aug 30];27(2):102–5. Available from: http://www.ncbi.nlm.nih.gov/pubmed/22678875
INFORMACIÓN DEL ARTÍCULO
Autor para la correspondencia: Javier Lacorzana Rodriguez. Avenida de las Fuerzas Armadas, 2. 18014, Granada. Correo electrónico: javilacor@gmail.com