Caso Clínico
Miasis cutánea forunculoide por Dermatobia hominis
Forunculoid Skin Miasis due to Dermatobia hominis
Actual. Med. 2019; 104: (808): 184-186 DOI: 10.15568/am.2019.808.cc02
Enviado: 24-06-2018
Revisado: 21-09-2018
Aceptado: 17-01-2019
RESUMEN
La infestación cutánea por larvas de dípteros es frecuente en áreas tropicales de Latinoamérica. Se presenta el caso de un paciente originario de una población rural del estado de Chiapas, México, con hallazgo quirúrgico de miasis cutánea foruncular en piel de cuero cabelludo por Dermatobia hominis, tratado exitosamente con extracción de la larva, diclofenaco oral y dicloxacilina oral durante 7 días, así como una revisión bibliográfica del tema. Las miasis deben ser consideradas en el diagnóstico diferencial de masas subcutáneas entre residentes y viajeros en áreas endémicas.
Palabras clave: Miasis; Miasis forunculoide; Larva.
ABSTRACT
Cutaneous infestation by dipterous larvae is frequent in tropical areas of Latin America. We present the case of a patient from a rural population in the state of Chiapas, Mexico, with a surgical finding of foruncular skin myiasis on the scalp by Dermatobia hominis, successfully treated with larval extraction, oral diclofenac and oral dicloxacilin for 7 days, as well as a literature review of the subject. Myiases should be considered in the differential diagnosis of subcutaneous masses between residents and travelers in endemic areas.
Keywords: Myiasis; Furunculous myiasis; Larva.
Leer Artículo Completo
INTRODUCCIÓN
Se define como miasis a la infestación de tejidos y órganos del hombre y animales por larvas de distintas especies de dípteros (tábanos, mosquitos y moscas) (1). La palabra miasis se deriva de los vocablos griegos “mya”, que significa mosca, y “sis”, formar, generar. Hope propuso este término en 1840 para definir la invasión humana de larvas de dípteros; en 1964 Zumpt otorgó como tal la definición de esta enfermedad (2). Se presenta el caso de un paciente originario de una población rural del estado de Chiapas, México, con hallazgo quirúrgico de miasis cutánea foruncular en piel de cuero cabelludo por agente parasitario identificado como Dermatobia hominis, tratado exitosamente, así como una revisión bibliográfica del tema.
CASO CLÍNICO
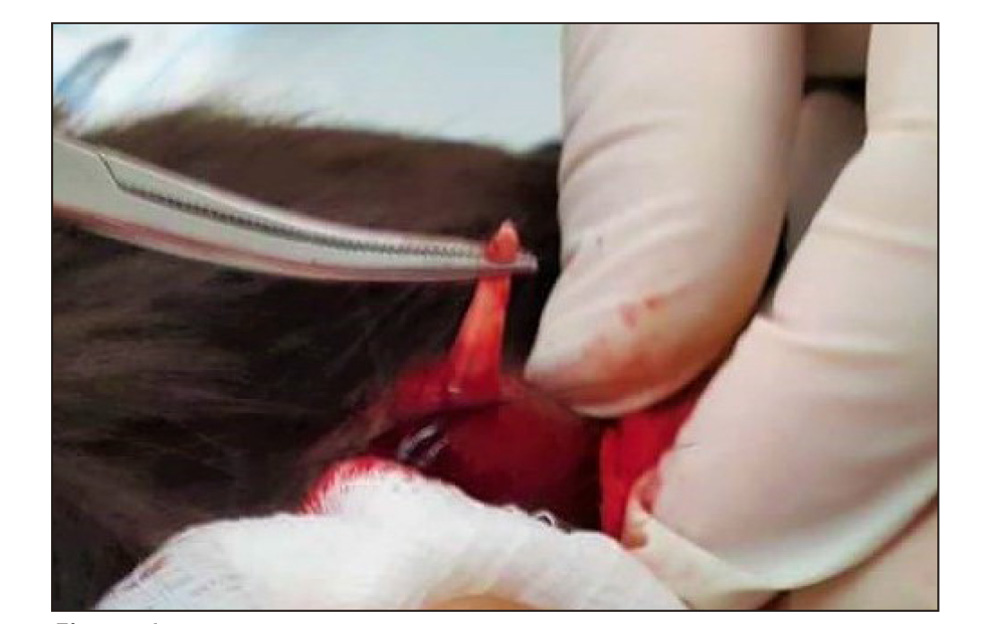
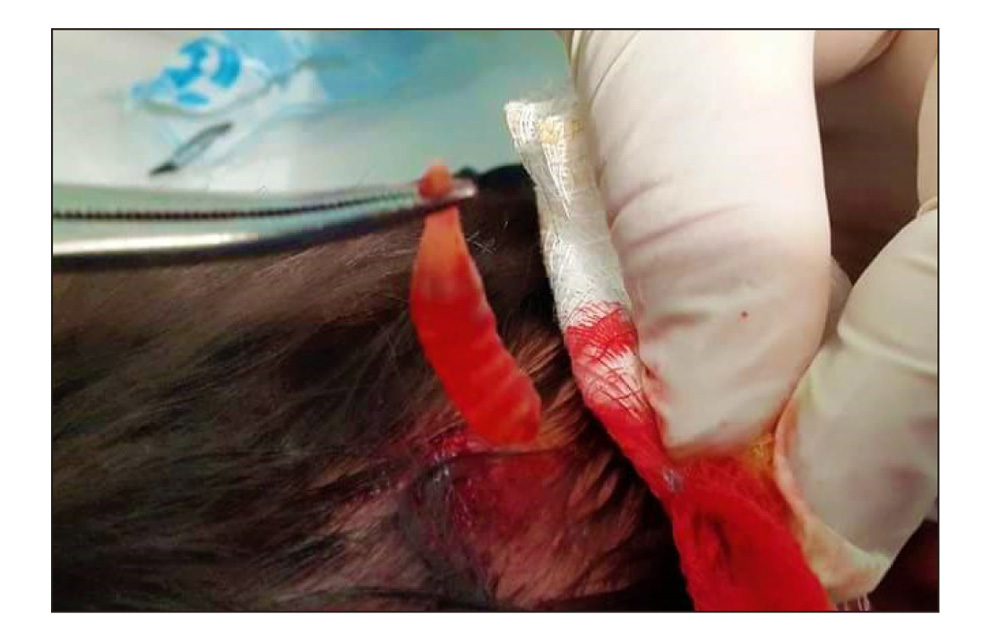
Paciente masculino de 16 años de edad, originario de la localidad rural de Maravilla Tenejapa, Chiapas, agricultor y comerciante, sin antecedentes personales de importancia, radicando actualmente en la Ciudad de México. Fué referido a consulta médica por presentar aumento de volumen localizado en piel cabelluda, sobre región parietal derecha, de 2 meses de evolución, adquirida cuando aún se encontraba en su localidad, de crecimiento progresivo, acompañada de dolor punzante e intermitente. A la exploración física se observó una dermatosis caracterizada por una neoformación única, subcutánea, ovalada, mal limitada, de consistencia firme, superficie eritematosa, de aproximadamente 1 por 3 centímetros, no fija a planos profundos, irregular y, en uno de sus polos, con un orificio pequeño por el que se observaba salida de material seroso en cantidad escasa. No hubo otros hallazgos patológicos a la exploración física. Se practicó una pequeña incisión en el orificio existente para ampliarlo, observándose con detenimiento un punto central blanquecino que se movía por sí solo, sin lograr obtenerse nada al oprimir la lesión. Con ayuda de pinzas, se atrapó la estructura que asomaba a través de la incisión, extrayendo finalmente una larva viva, sin complicaciones (figuras 1 y 2).
Figura 1.
Figura 2.
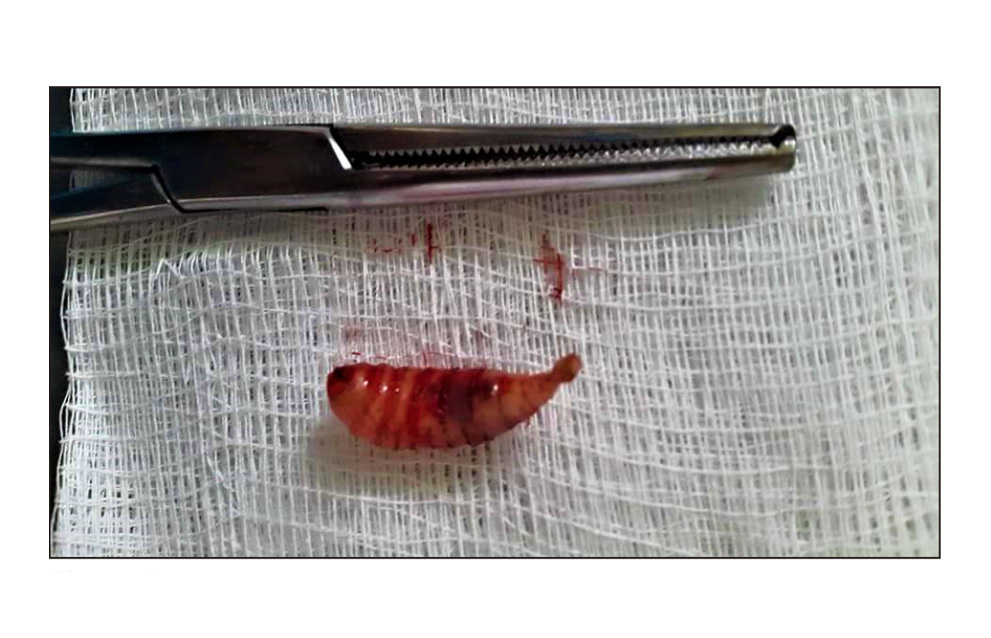
El agente parasitario era de color amarillento, consistencia blanda, de aproximadamente diez por cinco milímetros en sus diámetros, con varias hileras concéntricas de ganchos diminutos, alineados en dirección trasversal a lo largo de su cuerpo (figura 3). Con base en sus características morfológicas, fué posteriormente identificado como perteneciente a la especie Dermatobia hominis, muy frecuente en el estado de Chiapas. El paciente fué tratado con diclofenaco (100 mg cada 12 horas vía oral) y dicloxacilina (500 mg cada 6 horas vía oral) durante 7 días, evolucionando satisfactoriamente.
Figura 3.
DISCUSIÓN
La miasis puede ser clasificada de acuerdo al área de localización: cutánea, nasofaríngea, ocular, ótica, intestinal y urogenital, (3)(4)(5) siendo la primera la forma clínica más frecuente, dividiéndose en miasis forunculosa, migratoria y traumática (heridas). En América, la forma más frecuente de miasis forunculosa es producida por la larva de la mosca Dermatobia hominis, perteneciente a la familia Oestride (3). Es frecuente en áreas tropicales de Latinoamérica, siendo endémica en una distribución que va desde México hasta el norte de Argentina, principalmente en zonas boscosas o montañosas, cálidas y húmedas, rara vez se le observa a una altitud por encima de los 1400 metros sobre el nivel del mar (6). Parasita a bovinos, cerdos, ovejas, cabras, gatos, perros, caballos, mulas, monos, tucanes y al ser humano. Es una plaga importante en el ganado de América Central y Brasil (2). Sólo se observan comunicaciones de casos humanos de manera esporádica y aislada, aunque en algunas regiones de Panamá se estima que 6 de cada 7 hombres contraen la enfermedad durante su vida (6). Existe una cantidad de casos reportados a nivel mundial debido a la importación de larvas después de viajes por motivos turísticos o profesionales a selvas de Centro y Sudamérica (principalmente en Estados Unidos, Europa y Japón, representando el 10% de las dermatosis tropicales importadas en París, Francia) (7) y es la cuarta causa global de enfermedades cutáneas del viajero (3). El hallazgo de infestación por larvas aparentemente de Dermatobia hominis en pacientes que jamás han visitado el Nuevo Mundo (adquiridos particularmente en África y Asia) podría corresponder a errores de identificación taxonómica, ya que se considera a esta especie exclusiva del continente americano (5)(8). En México el parásito es conocido como “colmoyote” y la lesión se denomina “torsel”; en otras zonas son llamados “gusanos de Cayena” o “gusanos macacos”. En Argentina los forúnculos se llaman “ura”, en Colombia “tórsalo” o “nuche” y en Brasil se conoce como “berne” (9).
La mosca adulta mide entre 12 y 16 milímetros de largo, su tórax es de color pardo, mientras que su abdomen exhibe un color azul metálico. No es una especie hematófaga. Luego del apareamiento, la hembra grávida vuela en busca de un vector mecánico para sus huevos. Es capaz de producir entre 100 y 400 huevos durante su vida de 8 o 9 días de duración. Es entonces el intermediario y no la mosca, el encargado de transmitir los huevos hasta su hospedador definitivo (6). Los portadores alcanzan casi 50 especies de dípteros, en su mayoría mosquitos hematófagos y una garrapata (Amblyomma sp.) (2). A los 6 días estos huevos están ya maduros y la larva sale estimulada por el calor de la piel del sujeto picado por el insecto. Cada larva se sitúa debajo de la piel con los orificios respiratorios hacia la apertura exterior y con el aparato bucal-fijador hacia adentro, donde prosigue su maduración. Pasa por tres periodos larvarios en un lapso de unas 5-10 semanas, llegando a poder alcanzar hasta 2-2.5 centímetros de longitud y sale a través de la apertura, cayendo al suelo donde posteriormente se convierte en pupa y en aproximadamente 2 semanas en mosca, con una vida media de 9-12 días (1)(2)(6).
El diagnóstico es eminentemente clínico. Debe basarse en el antecedente de haber visitado o haber vivido en un sitio endémico 5 a 10 semanas antes de consultar al médico. La confirmación se logra a través de la extracción de la larva. Es muy característica la presencia de una lesión forunculoide con un punto central y salida de material serosanguinolento a través de éste y sensación de hormigueo bajo la piel, inicialmente con prurito y más adelante con dolor punzante espontáneo o a la presión, y ocasionalmente se observa el movimiento del poro respiratorio (10). Estas lesiones suelen localizarse en zonas expuestas, siendo las más frecuentes la piel cabelluda, cara, tórax, brazos y piernas. También existen comunicaciones de lesiones en zonas normalmente cubiertas por ropa y calzado, como escroto, pene, vagina y talón, y existe al menos un caso anecdótico de miasis cerebral en el que la larva penetró a través de la fontanela de un niño (6).
Generalmente se trata de una lesión única, aunque se han descrito algunos pacientes con lesiones múltiples (10). Puede encontrarse linfadenopatía regional. Algunos estudios, en especial el ultrasonido, han demostrado ser de utilidad. En casos selectos (como cuando la larva se presenta como una masa orbitaria), la tomografía axial computarizada ha sido un método esclarecedor (5)(6). También se han descrito técnicas de inmunodiagnóstico, como el ELISA indirecto, aunque muy rara vez se utilizan (9). Los diagnósticos diferenciales son masas tumorales con proceso inflamatorio, forunculosis, dracunculiasis, picadura de insecto, impétigo, larva migrans folicular, herpes zóster, delirio de parasitosis, sobreinfección de un quiste sebáceo, reacción alérgica local, molusco contagioso o lesiones por Sarcoptes scabiei. Las complicaciones más comunes son sobreinfección bacteriana y celulitis (6).
Los tratamientos descritos son oclusión intermitente del respiradero durante 1 o 2 horas con una variedad de productos, como gasas vaselinadas o, de manera anecdótca, elementos untuosos (como parafina, tocino, carne cruda, mantequilla o grasa animal), así como pegamento, goma de mascar, esparadrapo, esencia de anís, harina humedecida, pasta jabonosa, cinta adhesiva o laca de uñas, que asfixian a la larva y la obligan a salir, para retirarla después con pinzas. Se han utilizado la aplicación tópica de tabaco, ceniza, insecticida, éter o cloroformo que paralizan al agente. Otra técnica es inyectar lidocaína para anestesiarlo, provocar presión y hacerlo salir expulsado. Otros autores han recomendado el uso de crioterapia y extracción con presión negativa. Por último, se puede realizar extirpación quirúrgica con extracción del lecho, como en el caso presentado, con posteriores curaciones locales con antisépticos y/o antibióticos. De no extraerse la totalidad de la larva se forma un granuloma a cuerpo extraño que puede llegar a calcificarse. En el caso de localizaciones peligrosas que impidan la extracción de la larva o localizaciones difusas, se recomienda tratamiento sistémico con ivermectina, 200 microgramos/kilogramo de peso, dosis única (2)(5)(6)(9)(10).
REFERENCIAS BIBLIOGRÁFICAS
- Moya J, Spelta MG, Gavazza S, Barbarulo AM, Fontana MI, Barerra M et al. Miasis cutánea. Revisión sobre el tema y presentación de un caso de miasis forunculoide. Arch Argent Dermatol 2007; 57: 217 – 222.
- Fierro-Arias L, Mercadillo-Pérez P, Sierra-Télles D, Puebla-Miranda M, Peniche-Castellanos A. Miasis furuncular en piel cabelluda. Reporte de un caso, presentación gráfica y revisión de la bibliografía. Dermatología CMQ 2010; 8 (1): 22 – 24.
- Pastor G, Briceño G, Schafer F. Miasis cutánea forunculosa causada por Dermatobia hominis. Rev Med Chile 2013; 141: 1081 – 1082.
- Muller I, Vitagliano G. Miasis escrotal por larva de Dermatobia hominis. Reporte de un caso. Rev Arg De Urol 2011; 76 (4): 187 – 188.
- Meurer MI, Grando LJ, Rivero ERC, Souza CECP, Marcondes CB. A rare case of labial myiasis caused by Dermatobia hominis. J Contemp Dent Pract 2016; 17 (11): 958 – 961
- Chaccour C. Miasis forunculosa. Serie de 5 casos en indígenas de la etnia Pemón y revisión de la literatura. Dermatología venezolana 2005; 43 (4): 8 – 15.
- Clyti E, Deligny C, Nacher M, Del Giudice P, Sainte-Marie D, Pradinaud R et al. Short report: An urban epidemic of human myiasis caused by Dermatobia hominis in French Guiana. Am J Trop Med Hyg 2008; 79 (5): 797 – 798.
- Brisola-Marcondes C. Dermatobia hominis (Diptera: Cuterebridae) in Africa and the need for caution in its taxonomy. Journal of Infection and Public Health 2014; 7: 73 – 74.
- López-Medrano R, Díez-Baños P, Panadero-Fontán R. Miasis por Dermatobia hominis [citado 20 de junio. 2018]. http://www.wider.es/casosclinicos/index.php/miasis-por-dermatobia-hominis-caso-517/
- López-Cepeda LD. Miasis foruncular de inoculación múltiple por larva de Dermatobia hominis. Actas dermosifiliogr 2004; 95 (10): 633 – 634.
INFORMACIÓN DEL ARTÍCULO
Autor para la correspondencia: Luis Guillermo Moreno Madrigal. Primera privada de camino viejo a Mixcoac, No. 9, Colonia San Bartolo Ameyalco, Delegación Álvaro Obregón, Ciudad de México. E-mail: dr.luismoreno23@gmail.com