Caso Clínico
Disección aórtica. El reto diagnóstico en la atención sanitaria extrahospitalaria
Aortic dissection. The diagnostic challenge in out-of-hospital health care
Actual Med. 2020; 105(811): 226-229 DOI: 10.15568/am.2020.811.cc02
Recibido: 15/07/2019
Revisado: 03/09/2019
Aceptado: 29/06/2020
Resumen
Se presenta un caso de dolor torácico asociado a debilidad de ambos miembros inferiores secundaria a una disección aórtica, una patología poco frecuente, que puede debutar de múltiples formas clínicas, caracterizada por una elevada morbimortalidad. En este caso clínico se revisa la clínica más frecuentemente asociada a esta patología, el diagnóstico y las complicaciones derivadas de su tratamiento, destacando la necesidad de un diagnóstico precoz.
El médico de urgencias debe estar familiarizado con esta enfermedad, considerándola en el diagnóstico diferencial de todo aquel paciente que consulte por dolor torácico.
Palabras clave: Dolor torácico; Disección; Hipertensión; Aorta.
Abstract
We present a case of chest pain associated with lower limbs weakness secondary to acute aortic dissection, an uncommon illness, that can debut in various ways presenting a high morbimortality.
In this case we review the most common symptoms associated to this clinical entity, its diagnosis and complications related to its treatment, underlining the importance of an early diagnosis.
The emergency physician must be familiarized with this pathology, in order to, consider it in the differential diagnosis of every patient that consult for chest pain.
Keywords: Chest pain; Dissection; Hypertension; Aorta.
Leer Artículo Completo
INTRODUCCIÓN
El síndrome aórtico agudo (SAA), se define como el proceso agudo de la pared aórtica que afecta a su capa media, condicionando un alto riesgo de rotura vascular (1) Dicho síndrome está formado por tres entidades: la disección aórtica (DA), el hematoma intramural y la úlcera penetrante. La DA constituye la entidad más frecuente en el SAA, y se caracteriza por un desgarro en la túnica íntima aórtica con la posterior disección de su capa media.
Se clasifica en función de la presencia y localización de los desgarros primitivos, así como la extensión retrógrada o anterógrada de la disección, para lo cual se emplean dos clasificaciones, la de Stanford (la más usada) y la de Bakey (2). La manifestación clínica más frecuente es el dolor torácico asociado a hipertensión arterial (HTA), acompañado de sintomatología isquémica de los territorios vasculares afectados.
El objetivo de este caso clínico es indicar la importancia de considerar la DA en el diagnóstico diferencial del dolor torácico, especialmente en pacientes con clínica sugestiva de SAA e HTA asociada (3) Ante la sospecha clínica, debe realizarse precozmente una técnica de imagen para confirmar el diagnóstico, e iniciar el tratamiento precoz.
CASO CLÍNICO
Varón de 44 años con HTA en tratamiento con medidas higiénico-dietéticas que acude a urgencias trasladado en UVI móvil, la cual, acudió a su domicilio por cuadro de dolor centrotorácico opresivo de instauración brusca irradiada hacia región interescapular acompañado de cortejo vegetativo de media hora de evolución, así como, de debilidad en ambos miembros inferiores (MMII), además de dolor en miembro inferior derecho -EVA10/10-. Tras valoración domiciliaria por el equipo de emergencias, donde se objetivan cifras tensionales de 230/190 mmHg, que persiste pese a tratamiento hipotensor; se decide traslado a centro hospitalario, donde la HTA es refractaria al tratamiento.
A su llegada a urgencias, destacan cifras tensionales de 209/90 mmHg, frecuencia cardíaca de 110 lpm, impresionando el paciente de gravedad. En la exploración física: frialdad en ambos miembros inferiores, y disminución bilateral de pulsos femorales, poplíteos, pedio y tibial posterior, estando ausentes en el miembro derecho; y dolor intenso en la movilización activa-pasiva de ambas extremidades inferiores.
Se administra analgesia con opioides y perfusión de nitroglicerina. Pruebas complementarias: ECG y radiografía de tórax sin hallazgos patológicos. Analíticamente destaca creatinina de 1,4 mg/dl. Ecodoppler de miembro inferior derecho con ausencia de pulso femoral. En el TAC de tórax se observa una disección de aorta torácica con punto de entrada a nivel de cayado, disección retrógrada hasta raíz aórtica y disección anterógrada hacia aorta descendente, compatible con DA tipo A de Stanford, derivando al paciente a hospital de referencia.
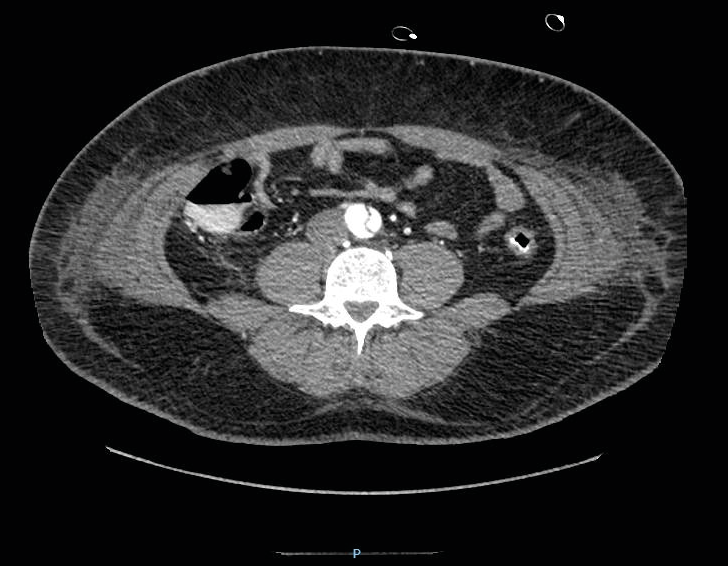
En el hospital, se procede a intervención quirúrgica urgente con colocación de tubo supracoronario, ingreso en UCI, donde se amplía estudio con angiotac de aorta abdominal (Figura 1) y de MMII, en el que se objetiva afectación de arteria mesentérica superior, estenosis significativa de su calibre con extensión a vasos ilíacos.
Figura 1. AngioTAC abdominal. Imagen de disección aórtica abdominal, puede apreciarse la luz verdadera y la falsa luz.
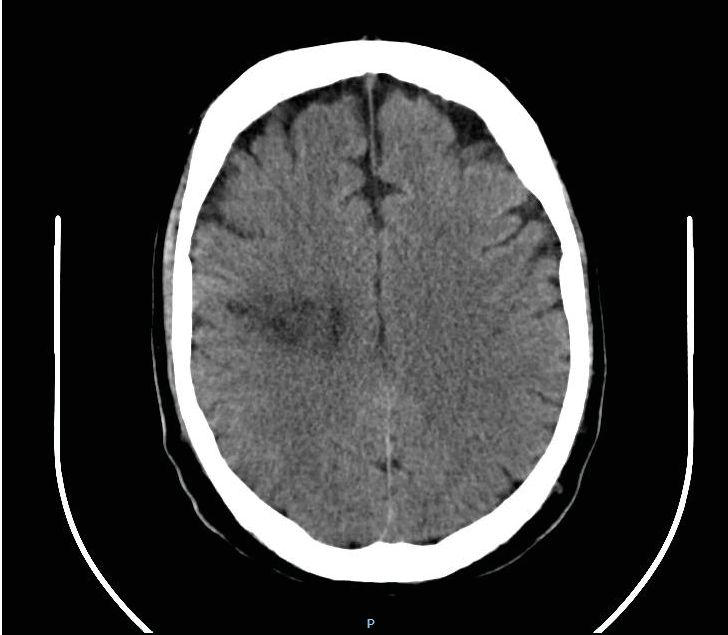
El paciente presenta un importante empeoramiento clínico en los días posteriores, por hemiplejía izquierda, disartria y paresia facial, por infarto en territorio de arteria cerebral media derecha de origen embólico, identificada en TAC de cráneo (Figura 2). Por la mala perfusión, pese a bypass iliaco bilateral, el paciente presenta rabdomiólisis, que precisa fasciotomía bilateral sin mejoría, empeorando la función renal, hepática por el síndrome compartimental resistente a medidas médico-quirúrgicas, falleciendo a los 3 días de ingreso.
Figura 2. TAC de cráneo sin contraste. Hipodensidad temporal derecha.
DISCUSIÓN
El dolor torácico es uno de los motivos de consulta más frecuentes en urgencias, tanto hospitalarias como extrahospitalarias (4), representando un auténtico reto diagnóstico para el clínico, ya que el diagnóstico diferencial implica distintas etiologías que varían desde cuadros banales a otros de gran letalidad (5).
El SAA tiene una incidencia estimada de 20-40 casos/millón de habitantes/año, de los cuales el 80% son disecciones.
La DA se caracteriza por un desgarro en la túnica íntima aórtica, con exposición de la capa media subyacente al flujo sanguíneo, que la diseca, ocasionando una separación de esta en dos partes con la formación de dos luces vasculares, una verdadera y una falsa (6).
La clasificación de Stanford de la disección aórtica distingue entre los tipos A y B. En el tipo A, la disección afecta a la aorta ascendente, mientras que en el tipo B sólo está afectada la aorta descendente (2,7).
La DA de aorta ascendente se asocia a HTA, necrosis quística de la media y síndromes de Marfan y de Ehlers-Danlos, mientras que, las disecciones de aorta descendente suelen asociarse con ateroesclerosis o HTA (3).
Su frecuencia aumenta en pacientes con coartación de aorta, válvula aórtica bicuspídea, y raras veces se produce en el tercer trimestre del embarazo en mujeres sin factores de riesgo cardiovasculares (6).
Su manifestación clínica más frecuente es el dolor torácico asociado a HTA (hasta en el 80% de los casos, aunque, también puede estar asociada a hipotensión en aquellos casos que cursen con taponamiento cardíaco), así como, de una diversidad de síntomas derivada de la isquemia de los diversos territorios vasculares afectados (2,3,8).
El dolor torácico es el síntoma predominante, descrito como súbito, pulsátil, desgarrador y migratorio en función de la progresión de la disección, de modo que, en la disección de aorta ascendente, el dolor se localiza en cara anterior de tórax, cuello y región mandibular, mientras que, en la disección de aorta descendente el dolor se ubica en región interescapular, y por último un dolor abdominal o lumbar sugiere disección de aorta abdominal (,3,7).
La DA debe considerarse ante todo paciente con dolor torácico intenso e HTA asociada y con un electrocardiograma normal, como el caso del paciente en cuestión, que refería, además, debilidad en ambos miembros inferiores, con ausencia de pulsos, lo que orienta, desde el punto de vista semiológico a una amplia extensión de la disección; a esto se le añade la alteración de los parámetros de función renal. La afectación de la aorta abdominal suele cursar con dolor abdominal intenso, hecho no objetivado en nuestro paciente (3,7).
Como único factor de riesgo del paciente destaca la HTA, que es el factor de riesgo más frecuente en la disección aórtica (3,7,8).
La prueba de imagen de elección para el diagnóstico de la DA es el TAC con contraste, con una sensibilidad y especificidad del 90 y el 85%, respectivamente, cuya precocidad ante la sospecha diagnóstica mejora la supervivencia inmediata (9). La estabilización clínica inicial del paciente es fundamental, con normalización de cifras tensionales y el tratamiento del dolor recurriendo a mórficos si es preciso.
El daño neurológico en la cirugía de la disección aórtica es multifactorial, y puede ocasionarlo la duración prolongada de la parada circulatoria, eventos embólicos y/o mala perfusión cerebral por flujo preferencial por la falsa luz (10).
Las complicaciones neurológicas postoperatorias son una causa frecuente de morbimortalidad en la cirugía de la disección aórtica, con una incidencia estimada de un 10-20%, destacando el ACVA postoperatorio causado principalmente por eventos embólicos tal como en el caso de nuestro paciente (10).
La disección aórtica es una enfermedad poco frecuente pero altamente letal, tiene una mortalidad inmediata del 1% en el plazo de una hora y con una supervivencia a las 2 semanas de tan sólo el 25% en los pacientes que no reciben el tratamiento adecuado, por lo que, es fundamental un diagnóstico y tratamiento precoz.
REFERENCIAS BIBLIOGRÁFICAS
- ↑Tsai TT, Nienaber CA, Eagle KA. Acute aortic syndromes. Circulation. 2005; 112:3802-3813. DOI: 10.1161/circulationaha.105.534198
- ↑Gómez-Rubio J, Bárcena-Atalaya AB, Caballero-García FJ. Disección Aórtica Aguda, lo fundamental de la historia clínica y la exploración física. Semergen. 2014; 4:228-231. DOI: 10.1016/j.semerg.2013.12.011
- ↑Girón Prieto MS, García Prieto G, Martínez-Zaldívar Moreno M. Presentación atípica de síndrome coronario agudo en paciente joven. Actual Med. 2014; 99(792):110-111.
- ↑Bossone E, LaBounty TM, Eagle KA. Acute aortic syndromes: diagnosis and management, an update. Eur Heart J. 2018; 39(9):739-749d. DOI: 10.1093/eurheartj/ehx319
- ↑Evangelista A, Padilla F, López-Ayerbe J, Calvo F, López-Pérez JM, Sánchez V, Moris C, Fernández-Tarrío R, San Román JA, Saura D, Nistal F, Alegret JM, Gallego P, Aguilar R. Registro Español del Síndrome Aórtico Agudo (RESA). La mejora en el diagnóstico no se refleja en la reducción de la mortalidad. Rev Esp Cardiol. 2009; 62:255-262.
- ↑Kamel H, Roman MJ, Pitcher A, Devereux RB. Pregnancy and the risk of Aortic dissection or rupture: A cohort-crossover analysis. Circulation. 2016; 134(7): 527-33. DOI: 10.1161/circulationaha.116.021594
- ↑Bustamante-Munguira J, Juez M. Síndrome Aórtico Agudo. Cir Cardiov. 2016; 23:38-44. DOI: 10.1016/j.circv.2014.12.002
- ↑Lourenco S, Neves Z, Pacheco MH, Malhado JA. Disección aórtica aguda indolora: el reto de un diagnóstico difícil en un paciente con insuficiencia cardíaca. Med Intensiva. 2011; 35(7):446-452. DOI: 10.1016/j.medin.2010.12.001
- ↑Zamorano JL, Pérez de Isla L, González R, Almería C, Rodrigo JL. Diagnóstico por imagen en el síndrome aórtico agudo. Rev Esp Cardiol. 2003; 56(5):498-508.
- ↑Martín CE, Forteza A, Pérez E, López MJ, Centeno J, Blázquez JA, De Diego J, García D, Cortina JM. Factores predictores de mortalidad y reoperación en la cirugía de la disección aórtica aguda tipo A: 18 años de experiencia. Rev Esp Cardiol. 2008; 61(10):1050-1060. 2008.
INFORMACIÓN DEL ARTÍCULO
Conflicto de intereses:
Los autores/as de este artículo declaran no tener ningún tipo de conflicto de intereses respecto a lo expuesto en el presente trabajo.
Los autores declaran no haber recibido financiación externa.
Se ha obtenido consentimiento informado para la realización de este caso clínico.
Autor para la correspondencia: Fernando Leiva-Cepas. Dpto. de Ciencias Morfológicas y Sociosanitarias. Facultad de Medicina y Enfermería. Universidad de Córdoba. Avda. Menéndez Pidal, sn · 14004, Córdoba, España. E-mail: fernando.leiva.sspa@juntadeandalucia.es