
9
Sociedad Andaluza
de Angiología y Cirugía Vascular
SUPLEMENTO
caso clínico
Actual. Med.
2016; 101: (799). Supl. 9-36
abdominal. En esta ocasión comenta la realización de una colo-
noscopia 1 mes antes por su diarrea crónica, tras la cual aparece
por primera vez esta clínica. A la exploración, persiste el dolor
en fosa ilíaca derecha y flanco izquierdo, sin irritación peritoneal.
Analíticamente, se incrementa la leucocitosis a 15.650, con 74%
de neutrófilos, una PCR de 8 mg/dl y un INR en 3.36, con un fi-
brinógeno de 850 mg/dl. Se solicita una ecografía abdominal que
informa de hígado graso, con dificultad para la exploración por
abdomen globuloso, lo que lleva completar el estudio mediante
tomografía axial computerizada (TAC) abdomino-pélvico con con-
traste intravenoso (iv). Se objetiva entonces una colección de 4
x 3 cm paraaórtica izquierda, localizada a la altura y por debajo
del polo renal izquierdo, con engrosamiento de grasa perirrenal
izquierda y de mesosigma (Fig. 1). Tras ser valorado por el Servi-
cio de Cirugía General, el paciente ingresa a su cargo para iniciar
tratamiento conservador mediante dieta absoluta, suerotera-
pia y antibioterapia empírica con ertapenen 1 g/día iv. Durante
el ingreso, el paciente se mantiene afebril, pero en la analítica
de control se incrementa la PCR a 12 mg/dl, sin leucocitosis ni
neutrofilia. Se decide añadir al tratamiento metronidazol 500 mg
cada 8 horas iv. Tras 8 días de antibioterapia, se solicita nuevo TAC
evidenciándose leve incremento del tamaño de la colección (5.3 x
3.8 cm), que contacta con la prótesis aórtica en su bifurcación. Se
sustituye ertapenem por imipenen/cilastatina 500mg cada 6 ho-
ras durante 14 días, manteniendo metronidazol hasta completar
21 días de tratamiento.
Es en este momento cuando se solicita valoración del caso
al Servicio de Cirugía Vascular, tras descartar de acuerdo con Ra-
diodiagnóstico, el drenaje percutáneo radioguiado de la colección
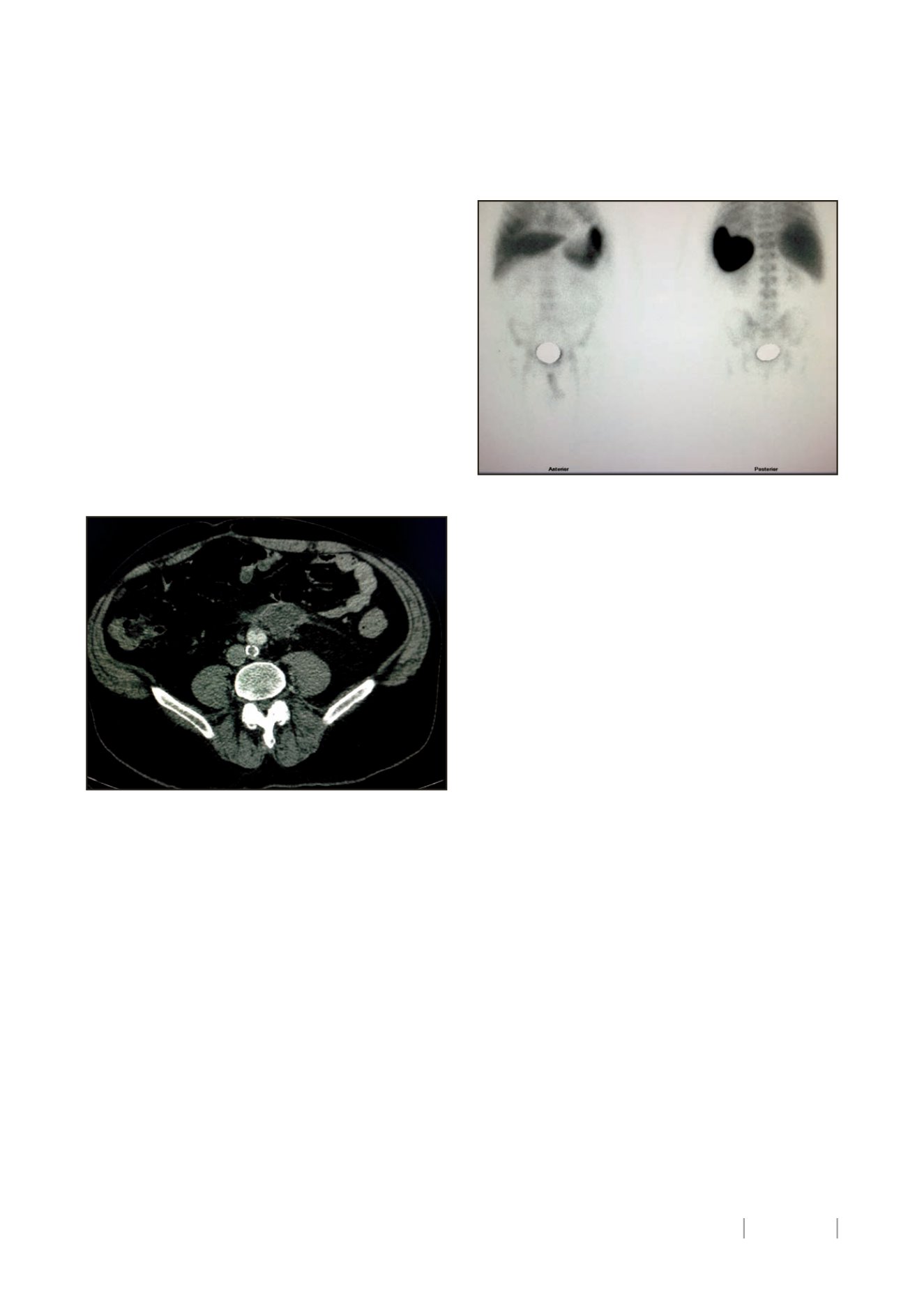
por su localización poco accesible, decidiendo realizar gammagra-
fía con leucocitos marcados para comprobar una hipotética infec-
ción protésica por contigüidad, que resulta negativa, al no objeti-
var ni en fase precoz ni tardía, depósito patológico a lo largo del
trayecto de la aorta abdominal, ni ambas ilíacas o femorales (Fig.
2). Dado el riesgo quirúrgico asociado al tratamiento estándar en
casos de infección protésica, con redisección y probable explante
de material, ligadura aórtica y revascularización extra-anatómica
en un paciente que durante el ingreso ha conservado un excelente
estado general, la mayor parte del mismo asintomático y afebril,
se decide mantener una actitud conservadora, siendo dado de
alta con tratamiento con trimetroprim-sulfametoxazol 160/800
mg cada 12 horas durante 8 semanas. 8 días después reaparece
la fiebre, de hasta 38ºC y vuelve a acudir a Urgencias. La nueva
analítica destaca, respecto a las previas, un descenso de leucocitos
hasta la leucopenia (3620), con 66.8% de neutrófilos, 17.4% de
linfocitos, y una PCR de 0.72. Un nuevo TAC abdominal revela una
disminución del tamaño de la colección, con medidas 4 x 2.5 cm.
Vuelve a ingresar a cargo de Cirugía General, iniciando tratamiento
con piperacilina-tazobactam 4/0.5 g cada 8 horas durante 14 días,
manteniéndose el paciente igualmente asintomático y afebril, con
último control analítico sin alteración, siendo alta finalmente con
metronidazol hasta revisión en consultas externas de Cirugía Ge-
neral y Cirugía Vascular.
DISCUSIÓN
La perforación de colon iatrógena por colonoscopia es una
entidad poco frecuente. Puede deberse al traumatismo mecánico
que ejerce la presión del colonoscopio sobre la pared del colon,
al barotrauma, o al daño producido tras la electrocauterización
durante la polipectomía. La edad avanzada, las múltiples comorbi-
lidades asociadas, la presencia de diverticulosis colónica, obstruc-
ción intestinal, o la resección de pólipos mayores de 1 cm localiza-
dos en colon ascendente, y el uso de propofol en lugar de una se-
dación moderada, son los principales factores de riesgo asociados
a esta entidad clínica. La sintomatología dependerá del tamaño
de la perforación, su localización, y el grado de contaminación ab-
dominal. El síntoma más frecuente es el dolor abdominal. Sin em-
bargo, pueden ser asintomáticas o manifestar síntomas atípicos
cuando se trata de perforaciones hacia el retroperitoneo, como
ocurre en nuestro caso. El diagnóstico de sospecha se confirma
mediante radiografía abdominal en bipedestación y radiografía de
tórax postero-anterior, en las cuales se evidenciará neumoperito-
neo. Pero la ausencia del mismo, con alta sospecha clínica, obliga
a realizar TAC abdominal con contraste iv
4
. En nuestro caso, fue
necesaria la realización de un TAC abdominal para llegar al diag-
nóstico. El manejo terapéutico es controvertido. Actualmente se
considera que la perforación colon tras colonoscopia se comporta
de forma similar a una diverticulitis aguda complicada. Por ello su
tratamiento consiste en reposo digestivo, antibioterapia empírica
que cubra la flora colónica (
E. coli, Streptocococcus spp, Klebsiela,
Bacteroides fragilis, Peptostreptococcus y Clostridium spp
), aso-
ciando control del foco mediante drenaje percutáneo o quirúrgico,
en los casos de abscesos a distancia de la perforación o mayores
de 5 cm. Sólo en casos de peritonitis aguda e inestabilidad hemo-
dinámica, estaría indicada la cirugía urgente
5
. La antibioterapia
empírica se decide en función del origen y gravedad de la infección
intraabdominal (IIA) (IIA comunitaria leve-moderada o grave; IIA
nosocomial), y según existan factores pronóstico de mala evolu-
ción (riesgo de enterobacterias productoras de betalactamasa de
espectro extendido, mayores de 65 años, diabetes, malnutrición,
enfermedad pulmonar obstructiva crónica, insuficiencia renal cró-
nica, difícil control del foco, peritonitis fecaloidea, uso de antibio-
terapia previa o shock séptico)
6
. En nuestro caso, se trataba de IIA
leve-moderada, con factores pronóstico de mala evolución, pero
la situación de estabilidad clínica y hemodinámica del paciente,
con buena respuesta a diferentes pautas antibióticas, con una
progresiva disminución de parámetros inflamatorios analíticos y
del tamaño de la colección, junto con el resultado negativo de la
gammagrafía con leucocitos marcados, ha permitido de momento
mantener una actitud expectante conservadora (Fig. 3).
Figura 1. Corte trasversal de TAC abdominopélvico con contraste iv que
muestra colección paraaórtica izquierda
Figura 2. Gammagrafía con leucocitos marcados

















