
67
David Antonio Rodríguez Fuentes
Espectro clínico y genético de la muerte súbita cardíaca en el deporte
INTRODUCCIÓN
Se define la muerte súbita cardíaca (MSC) como la muerte
inesperada, que ocurre generalmente en menos de una hora des-
de el comienzo de los síntomas en los casos que son presenciados
por testigos, o en el caso de no haber testigos, en 24 horas desde
la última vez que fue presenciado vivo (1). En general la MSC se
debe a una arritmia fatal como la fibrilación ventricular (2). La
MSC en atletas es la principal causa de muerte en este subgrupo
poblacional, incluídos tanto adolescentes, estudiantes universi-
tarios como profesionales del deporte. La MSC en atletas es un
acontecimiento muy infrecuente con una estimación aproximada
que va desde el rango de 1 cada 50.000 a 200.000 personas-año,
(3) siendo las cardiopatías familiares de base genética la causa
más común en menores de 35 años. Entre dichas cardiopatías
familiares se encuentran los trastornos primarios del musculo
cardíaco o miocardiopatías, y los trastornos eléctricos primarios
o canalopatías (4,5). Estas entidades tienen como rasgos en co-
mún la base genética, la heredabilidad en la familia generalmente
con patrón autosómico dominante y la predisposición a arritmias
letales (6-10). Actualmente la identificación de las anomalías car-
díacas subyacentes asintomáticas constituye un gran reto para la
prevención primaria de la muerte súbita y estratificación de ries-
go, y la detección de posibles casos ocultos en familiares.
El papel causal que juega el deporte en los casos de MSC
es controvertido. Existen estudios que sugieren que el riesgo de
sufrir un evento de MSC aumenta conforme lo hace el nivel com-
petitivo hasta en 2.5 veces (11,12). En amplias series poblacio-
nales, la MSC asociada al deporte es más frecuente en varones,
con una edad media de presentación de 23 años y superior en la
raza afroamericana respecto a la caucásica. En nuestro país, los
deportes que más se asocian a eventos arrítmicos son el fútbol
y ciclismo (13). Sin embargo, las series son limitadas y unicéntri-
cas y en nuestro entorno más cercano carecemos de información
acerca del sustrato clínico y genético de nuestra población joven
con MSC ocurrida durante la realización de deporte.
Nuestro objetivo es describir el contexto clínico, el trasfon-
do genético y la penetrancia familiar de una serie de casos con
MSC relacionados con el deporte.
MATERIAL Y MÉTODOS
Durante un período de 4 años (años 2012-2016) se reclu-
taron casos de MSC no isquémica con edad inferior a 65 años
ocurridos en la provincia de Granada durante la práctica depor-
tiva, profesional o amateur. El criterio de inclusión fue el haber
padecido una parada cardíaca, documentada o no en el electro-
cardiograma (ECG), y que precisase desfibrilación externa para
restaurar ritmo sinusal en los casos supervivientes. En el caso de
los sujetos fallecidos, que la muerte ocurriese en la primera hora
tras el inicio de los síntomas, o antes de 24 horas desde la última
vez que se constató que el sujeto estaba con vida, en ausencia de
causa extracardíaca evidente. Los casos supervivientes procedían
de planta de hospitalización de cardiología/Unidad de Arritmias
y los fallecidos del Instituto de Medicina Legal de Granada. Entre
los criterios de exclusión figuró el origen isquémico del evento, la
causa secundaria de MSC y la negativa a participar en el registro
del probando/familia. El diseño del estudio fue longitudinal y la
mayoría de los sujetos fueron reclutados de forma retrospectiva.
Este estudio fue aprobado por el Comité Ético Local, y todos los
sujetos y/o familiares participantes firmaron un consentimiento
informado para participar.
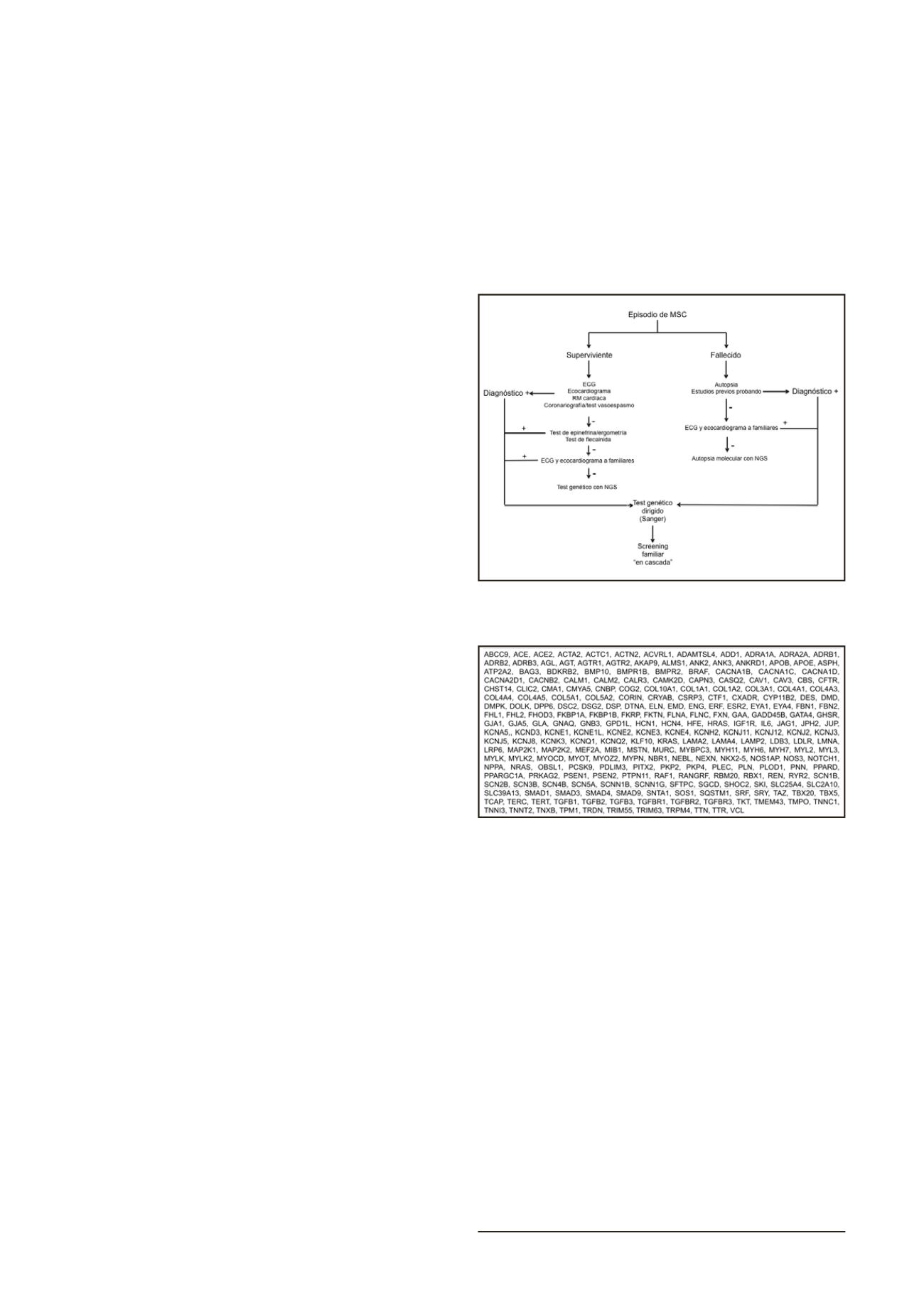
El protocolo diagnóstico aplicado a cada caso está resumido
en la figura 1 (14). En el caso del sujeto superviviente, la batería
de pruebas era más amplia y centrada en el caso índice. Aparte
de una rigurosa anamnesis para identificación de factores desen-
cadenantes, deporte y nivel del mismo, toma de fármacos, fiebre
o eventos previos, en un primer escalón se realizaban estudios
convencionales como ECG, ecocardiograma transtorácico, coro-
nariografía +/- test de vasospasmo y técnicas de imagen avanzada
como la resonancia magnética. Si no se hallaba el diagnóstico de
cardiopatía estructural o canalopatía cierta, se aplicó el protocolo
secuencial descrito por nuestro grupo en el estudio FIVI-Gen,(14)
para desenmascarar el fenotipo de una canalopatía oculta. Bre-
vemente, se practicaban inicialmente tests farmacológicos de
epinefrina y flecainida junto a ergometría, seguido de estudio a
familiares de primer grado con ECG y/o ecocardiograma, y si todo
resultaba negativo, se estudiaba genéticamente mediante
next
generation sequencing
(NGS) al caso índice, con un panel que in-
cluía hasta 242 genes relacionados o potencialmente implicados
con miocardiopatías y canalopatías (figura 2).
Para el caso del sujeto fallecido, se tomaron datos clínicos
igualmente sobre las circunstancias de la muerte y su relación con
el tipo de deporte practicado, ritmo de la parada cardíaca, eventos y
enfermedades previas y estudios cardiológicos previos, con especial
énfasis en la existencia de ECGs previos. La necropsia se realizó por
el Instituto de Medicina Legal de Granada en todos los casos pros-
pectivos, y no en todos los retrospectivos, siguiendo las guías y reco-
mendaciones (15). En resumen, se realizaba un examen macroscó-
pico del corazón, registrando el peso, tamaño y grosor de cavidades,
origen, trayecto y luz de arterias coronarias, presencia de trombosis
coronaria o datos de isquemia miocárdica aguda, anatomía valvular,
y descripción macro y microscópica del miocardio. Se realizó estudio
bioquímico, toxicológico e histológico en todos los casos disponibles,
y en aquellos casos sin diagnóstico cierto, o con diagnóstico familiar
cierto pero a juicio del investigador, se realizó autopsia molecular
mediante NGS (figura 2), o bien se secuenció un familiar directo con
evidencia de la enfermedad si no había ADN disponible del fallecido.
El estudio familiar se realizó en cascada en todos los casos en
que se llegó a un diagnóstico clínico o genético, incluyendo al menos
a los familiares de primer grado, y extendiendo el mismo el máximo
posible en cada caso. En los casos sin diagnóstico se realizó igual-
mente estudio familiar.
Figura 1: Algoritmo diagnóstico en casos de deportistas fallecidos o
supervivientes a un evento de MSC.
Figura 2: Panel de genes estudiados con la tecnología NGS.

















