
158
Víctor Bolívar Arroyo
Lesiones del ligamento cruzado anterior. Nuevas opciones de tratamiento
El LCA es una estructura intraarticular compuesta de fibras
de colágeno tipo I que se origina en la superficie posterolateral
de la escotadura intercondílea del fémur, y discurre en sentido
anterodistal para insertarse en una región anterior a la eminencia
intercondílea. Se compone de dos fascículos entrecruzados que
soportan diferente tensión en función del grado de flexoexten-
sión de la rodilla. La función principal del ligamento consiste en
garantizar la estabilidad anterorotatoria de la tibia sobre el fémur.
Además, contribuye como propioceptor de la articulación. Estái-
rrigado por ramas arteriales en íntimo contacto con el ligamento
(3).
La lesión del LCA generalmente ocurre cuando se provoca
un valgo forzado de la rodilla con rotación interna de la tibia y
traslación anterior de la misma. Es frecuente la percepción de un
chasquido seguido de derrame articular de rápida instauración
(hemartros) y dolor (4).
Se recomienda la realización de radiografías simples para
descartar la presencia de lesiones óseas asociadas. La resonancia
magnética se emplea para confirmar el diagnóstico de sospecha y
establecer una adecuada planificación quirúrgica (5).
Histológicamente, tras la ruptura, el LCA atraviesa cuatro
fases histológicas: fase inflamatoria, fase de regeneración epiliga-
mentosa, fase proliferativa y fase de remodelado (6). La respuesta
a la lesión es similar a la que ocurre en otros tejidos conectivos
con algunas peculiaridades como la ausencia de tejido entre los
cabos de ruptura, la formación de una capa de células sinoviales
en la superficie de los extremos del ligamento lesionado y la pre-
sencia de la fase de regeneración epiligamentosa (7). Estas dife-
rencias se atribuyen al hecho de que el LCA se encuentra inmerso
en un microambiente de líquido sinovial que impide la formación
de un coágulo que sirva de puente entre los cabos de la ruptura,
altera la respuesta inflamatoria y el metabolismo celular (8). Por
otro lado, la ruptura del LCA va asociado a la lesión de las ramas
vasculares que lo nutren por lo que presenta un insuficiente apor-
te vascular una vez lesionado. No obstante los estudios histológi-
cos demuestran la existencia de vascularización intraligamentaria
en las fases precoces tras la lesión del LCA (9). Los ligamentos
extraarticulares de la rodilla son estructuras bien vascularizadas
que presentan una fase inflamatoria con formación de un coágulo
que permite la cicatrización del mismo (10). A pesar de las dife-
rencias observadas en las fases de cicatrización, los fibroblastos
que componen el LCA tienen similar capacidad para la cicatriza-
ción que los existentes en el ligamento colateral medial (LCM) de
la rodilla (11).
Para abordar el objetivo de esta revisión se ha realizado una
búsqueda bibliográfica en pubmed con los términos “anterior
cruciate ligament”, “injury”, “reconstruction” , “repair” y “tissue
engineering” revisando aquellos artículos más recientes así como
los más citados por su relevancia. Se ha prestado especial interés
en aquellos artículos que hacían referencia a técnicas de ingenie-
ría tisular como tratamiento de este tipo de lesiones.
TRATAMIENTO ACTUAL DE LAS LESIONES DEL LCA
Las opciones terapéuticas de las que disponemos actual-
mente en la clínica, son:
TRATAMIENTO CONSERVADOR
El tratamiento conservador incluye la realización de ejerci-
cios de fortalecimiento muscular del cuádriceps y los isquiotibia-
les. Se reserva para casos de baja demanda funcional, bien por
comorbilidad o bien por presentar ocupaciones sedentarias y no
realizar práctica deportiva (5). Además, no todas las lesiones del
LCA conllevan inestabilidad de rodilla. Un reciente de coste-efec-
tividad en EEUU revela que el tratamiento conservador basado
en rehabilitación conlleva mayor gasto económico que la recons-
trucción quirúrgica (12). No obstante, en otra revisión sistemática
reciente se indica que actualmente no hay argumentos basados
en la evidencia que recomienden una reconstrucción sistemática
del LCA para los pacientes que se lo lesione (13).
TRATAMIENTO QUIRÚRGICO
La reparación del LCA mediante sutura directa fue descri-
ta por primera vez por Mayo Robson en 1900 (14). A mediados
del siglo XX se empleó como técnica quirúrgica de elección. No
obstante este procedimiento se abandonó debido a que la tasa
de fracaso alcanzaba el 90% a los 5 años de seguimiento (15).
Diversos estudios han comparado la eficacia del tratamiento con
sutura directa del LCA respecto al tratamiento conservador, sin
encontrar diferencias significativas entre ambas opciones (16).
Actualmente el tratamiento de elección de las lesiones del
LCA se basa en la reconstrucción quirúrgica mediante el uso de
plastias o injertos (17). Se han descritos varias ténicas para crear
una estructura que trata de reproducir el LCA mediante injertos.
El injerto ideal es aquel que imita la anatomía y las propiedades
del LCA. Debe ser capaz de resistir una tensión adecuada, seguir
el trayecto anatómico del LCA nativo, garantizar una fijación ini-
cial segura y ser capaz de madurar e integrarse adecuadamente
(18). La selección del injerto debe realizarse teniendo en cuenta
diversas características (Tabla 1).
Plastia autóloga hueso - tendón –hueso (HTH): se compone
de tendón rotuliano con fragmentos óseos procedentes de la ró-
tula y la tibia. Este tipo de injertos permite una fijación adecuada
(integración hueso-hueso) con una tasa baja de fracasos, a pesar
de contar con un alto índice de dolor anterior de rodilla con una
ligera pérdida de la capacidad de extensión y presentan riesgo de
sufrir fracturas de rótula. El tamaño del mismo estápredetermi-
nado. No permite reconstrucción mediante la técnica del doble
fascículo (19). (Figura 1)
Plastia autóloga tetrafascicular (injerto de isquiotibiales): En
contraposición a los injertos HTH presentan una tasa inferior de
dolor anterior de rodilla, pero la tasa de fracaso es ligeramente
superior. Puede modificarse el tamaño del mismo. La integración
se basa en una interacción hueso - tejido blando. Un estudio su-
giere que a pesar de que es una técnica segura y eficaz, la tasa de
infección postquirúrgica es superior cuando se emplea este tipo
de autoinjerto (20). (Figura 2)
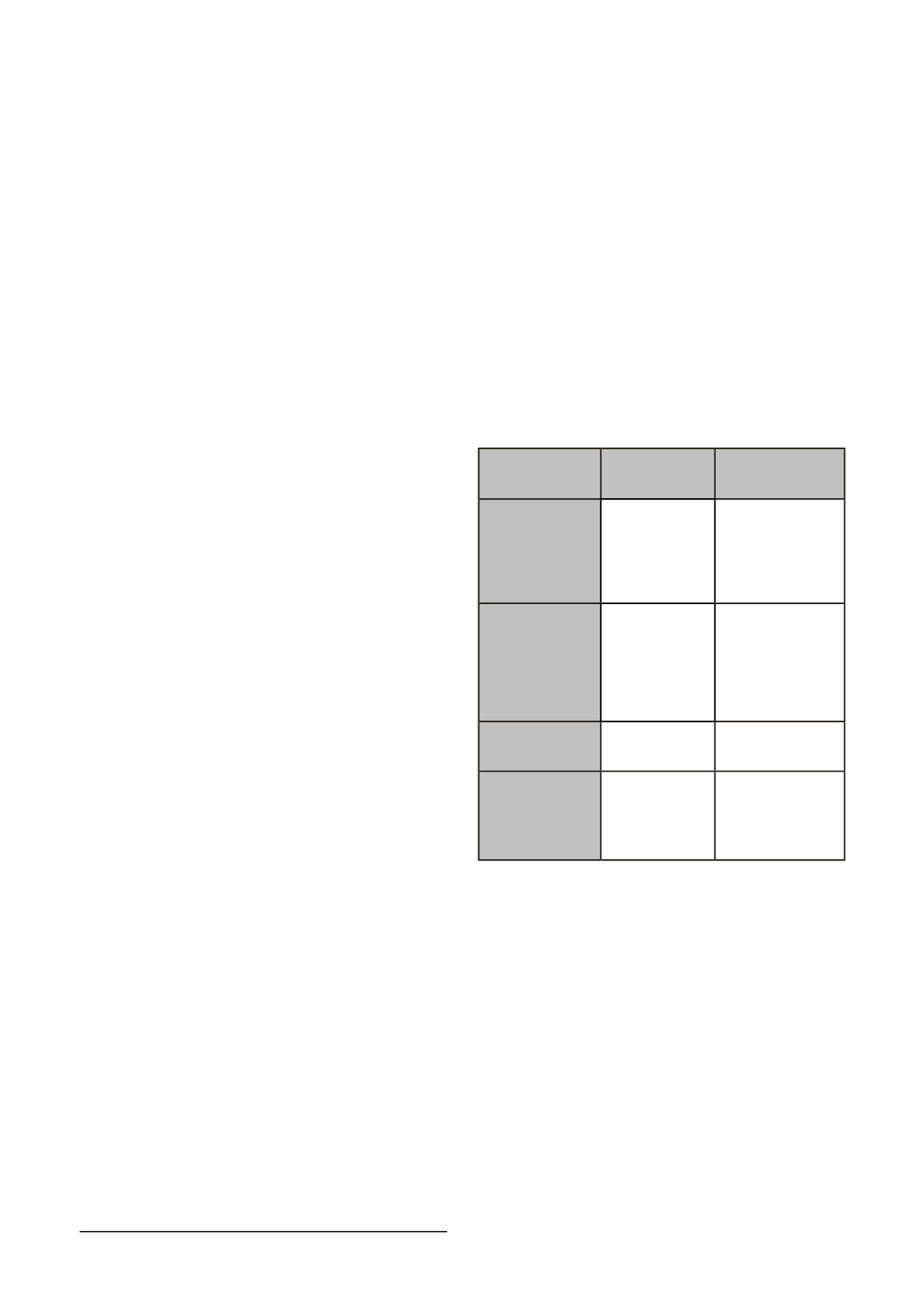
Tabla 1. Características de las distintas plastias para la
reconstrucción del LCA.
Injerto
VENTAJAS
INCONVENIENTES
HTH
Integración del
hueso en los
túneles
Tensión similar al
LCA nativo
No adecuado para
doble fascículo
Dolor anterior
Riesgo de fractura de
rótula
Tamaño
predeterminado
ISQUIOTIBIALES
Permite doble
fascículo
Menor tasa de
morbilidad del
injerto
Integración de
tejidos blandos
Pérdida de fuerza
en musculatura
isquiotibial
Mayor tasa
de infección
postquirúrgica
TENDÓN
CUÁDRICEPS
Permite doble
fascículo
Integración tejidos
blandos
ALOINJERTO
Sin morbilidad
injerto
Distintos tamaños
Transmisión
enfermedades
Tarda en integrarse

















