
14
caso clínico
SUPLEMENTO
Sociedad Andaluza
de Angiología y Cirugía Vascular
Actual. Med.
2014; 99: (793). Supl. 14-40
hace 3 años (en seguimiento por cardiología) e insuficiente renal
en programa de hemodiálisis, portadora de catéter venoso yugular
permanente después de múltiples fístulas no funcionantes en
ambos miembros superiores. Es intervenida de transplante renal
hace 14 años, y meses después, de transplantectomía por rechazo
agudo del injerto, seccionándose de manera accidental la arteria
iliaca común derecha. Se realiza entonces bypass venoso ilio-
femoral con trombosis del mismo en el postoperatorio inmediato,
por lo que se vuelve a intervenir de urgencia realizándose
finalmente un bypass fémoro-femoral de dacron.
Acude a urgencias por presentar una masa de unos 4 cm de
diámetro, dolorosa y pulsátil en ingle derecha, de una semana
de evolución, con crecimiento significativo en las últimas 24
horas. Estable hemodinámicamente con tensión arterial de
140/80 mmHg, frecuencia cardíaca 97 lpm, saturación arterial
98% y temperatura 37.3ºC. En la analítica extraída en urgencias
destaca una PCR 6.8mg/L, 10.500 leucocitos con 81% de
polimorfonucleares y resto de alteraciones bioquímicas propias
de la insuficiencia renal de la paciente. Se extraen hemocultivos
que son negativos. Se le realiza eco-Doppler donde se observa
el bypass permeable, con imagen de pseudoaneurisma
anastomótico de 43x39 mm en la ingle derecha (receptora).
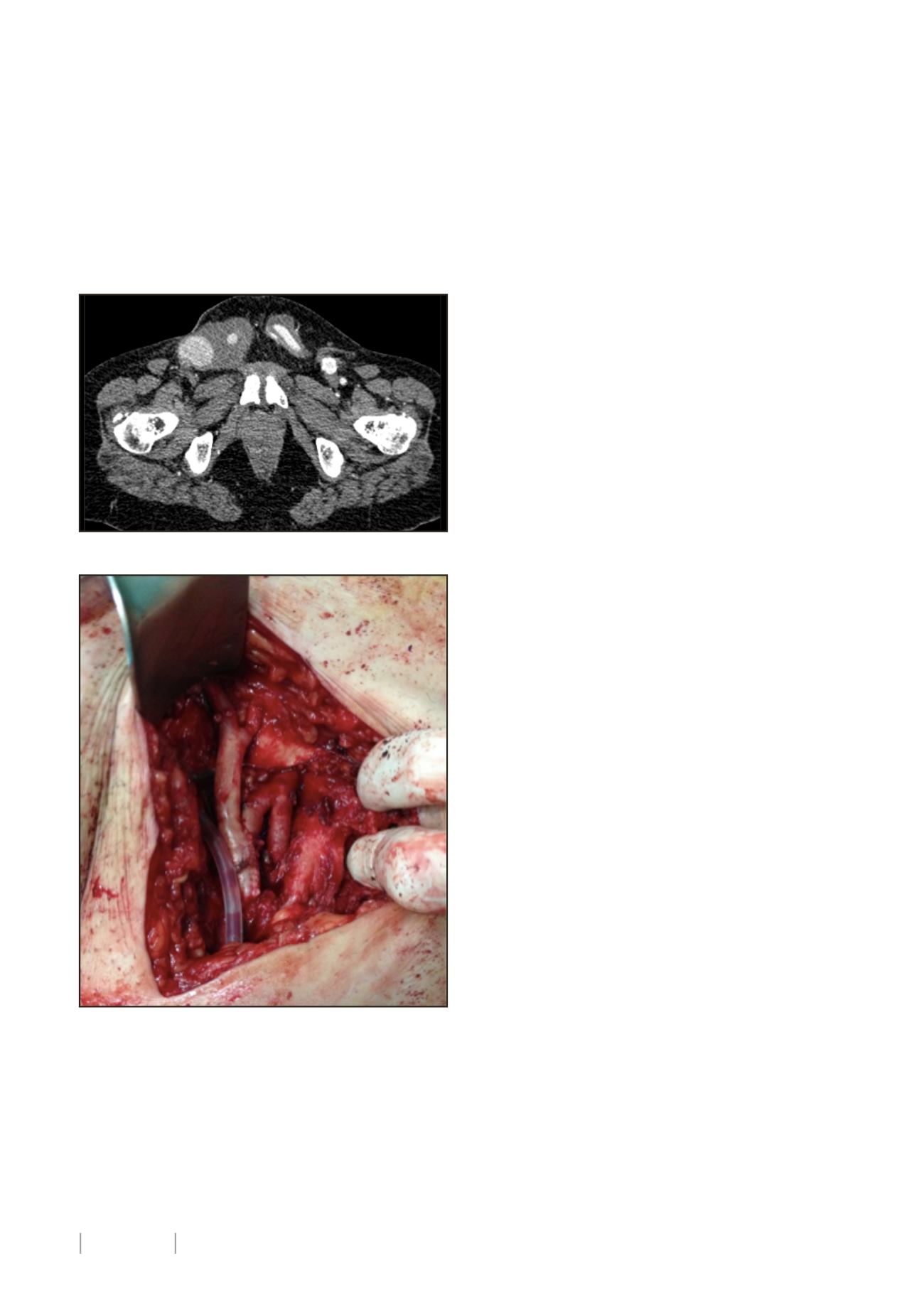
Se solicita TC donde se confirma dicho hallazgo y se observa
la prótesis intensamente calcificada y con colección líquida
periprotésica en todo su trayecto (figura 1).
Se decide intervenir a la paciente al día siguiente, para
realizar una sustitución in situ del bypass tras desbridamiento
de la pared arterial y tejidos circundantes. Se utiliza para ello
aloinjerto arterial criopreservado, dada la inexistencia de vena
autóloga apta (figura 2). Se toman cultivos intraoperatorios,
en los que se aíslan dos microrganismos: S. epidermidis y S.
capitis. Desde el ingreso (antes del resultado de los cultivos
intraoperatorios) se pauta vancomicina en las diálisis de forma
empírica. Desarolla un hematoma suprapúbico no complicado
durante el postoperatorio, sin otras complicaciones. Es dada
de alta al 6º día postoperatorio con heridas de buen aspecto y
pulsos distales bilaterales, sin parámetros sépticos sistémicos ni
analíticos, dejándose pautada vancomicina en diálisis durante 30
días más.
En la revisión al mes de la cirugía, el bypass de aloinjerto
arterial criopreservado sigue permeable, con heridas cicatrizadas
y de buen aspecto, sin signos de infección.
DISCUSIÓN
La infección protésica ocurre entre el 0,2 y el 5% de los
pacientes e implica un riesgo vital para el paciente así como de
pérdida de extremidad . Es más probable en presencia de algunas
circunstancias, entre las que se encuentran la cirugía de urgencia,
la tunelización subcutánea, las anastomosis a nivel femoral, las
reintervenciones, el sexo femenino [1], la insuficiencia renal
crónica y la presencia de catéteres durante largos periodos (todas
ellas presentes en nuestra paciente). Aunque S. aureus sigue
siendo el germen más implicado, las infecciones protésicas por
S. epidermidis son cada vez más frecuentes en los últimos años.
[1] A diferencia de S. aureus y otros gérmenes gram negativos
más virulentos, la infección por S. epidermidis (2) suele producir
síntomas de forma tardía en forma de aneurismas anastomóticos,
fístulas injerto-cutáneas, acúmulos de líquido alrededor del
injerto, con ausencia de signos sistémicos sépticos (fiebre,
leucocitosis...).
Existen distintas clasificaciones en función del momento de
aparición (precoz o tardía, siendo los 4 meses el límite), según la
relación con la infección postoperatoria de la herida (clasificación
de Szilagyi)[3] o la amplitud de la afectación del injerto
(clasificación de Bunt). El uso de terapia de presión negativa en
infecciones de la herida con exposición de la prótesis a bajas
presiones (Szilagyi III) o la cobertura muscular (con músculo
sartorio) (4,5) supone una modalidad de tratamiento en aquellos
casos sin signos sépticos sistémicos, con anastomosis intactas,
obteniendo buenos resultados.
En casos de injertos extracavitarios, el signo inicial de
infección suele ser la inflamación local, celulitis, una fístula que
comunique con la piel o un pseudoaneurisma anastomótico,
como en nuestro caso. Ya se ha comentado la manifestación
más o menos precoz según el germen implicado. A veces pueden
observarse signos de embolia séptica en la extremidad afecta,
en forma de petequias, y es importante revisar cuidadosamente
todas las heridas buscando una masa o absceso(6).
Para el diagnóstico por imagen la combinación de ecografía
y TC con contraste (donde se observan signos como colecciones
líquidas o gaseosas peri-injerto, pseudoaneurismas, abscesos)
es suficientemente sensible a este nivel, reservándose la
gammagrafía con leucocitos marcados para los casos más
dudosos o para determinar la extensión de la infección(7).
El tratamiento se basa en el empleo de antibióticos y la
cirugía. Como antibióticos, el tratamiento empírico de las
infecciones por estafilococos coagulasa negativos es la
Figura 1: Pseudoaneurisma anastomótico y colección periprotésica.
Figura 2: Anastomosis femoral izquierda.

















