
33
Enrique Calcerrada Alises
Aplicación de la Ingeniería Tisular en la reparación de la pared abdominal
INTRODUCCIÓN
Los defectos de la pared abdominal y pérdida de tejido, de-
bidas a lesiones traumáticas, resecciones quirúrgicas, fallo en el
cierre abdominal (hernias incisionales) o hernias ventrales, cons-
tituyen uno de los problemas más frecuentes en la clínica quirúr-
gica diaria. Es sabido que los músculos aportan la mayor parte de
la fuerza mecánica de la pared abdominal. Por tanto la pérdida de
los mismos (con sustitución por tejido conectivo) aumenta la vul-
nerabilidad de la pared abdominal. En la reparación de la pared
abdominal se utilizan, frecuentemente, biomateriales con carac-
terísticas similares al tejido nativo con el objetivo de reestablecer
la integridad y fuerza de la misma.
El biomaterial ideal, para la reparación de la pared abdomi-
nal, debe poseer fuerza mecánica, no producir respuesta inmuno-
lógica y no ser citotóxico (1, 2). Kim y Evans (3) clasificaron dichos
materiales atendiendo a diversos criterios, como por ejemplo,
en función de su estructura anatómica (epidérmico, dérmico o
compuesto), duración del mismo (temporal, semipermanente o
permanente), composición celular (celular o acelular), tipo de
material (biológico o sintético).
En la actualidad se utilizan mallas generalmente de carác-
ter sintético (poliglactina, polipropileno, politetrafluoroetileno
expandido (ePTFE), mixtas). Junto con estas puede utilizarse la
técnica de separación anatómica por componentes, que consiste
en la separación de ciertos músculos abdominales para reducir la
tensión sobre los mismos y facilitar el cierre del defecto abdomi-
nal. Podríamos definir todas ellas como terapias convencionales.
Las mallas de carácter sintético, como tal, tienen algunas
desventajas, entre las que caben destacar las siguientes: no esti-
mulan por si mismas la cicatrización, riesgo de infectarse en caso
de infección del tejido circundante, no pueden utilizarse en cam-
pos contaminados; en su colocación, en caso de niños, no crecen
con ellos y por tanto se descolocan con los años (4, 5). Sus princi-
pales complicaciones son: erosiones de la piel, formación de se-
romas, obstrucción de intestino delgado, fístula entero-cutánea,
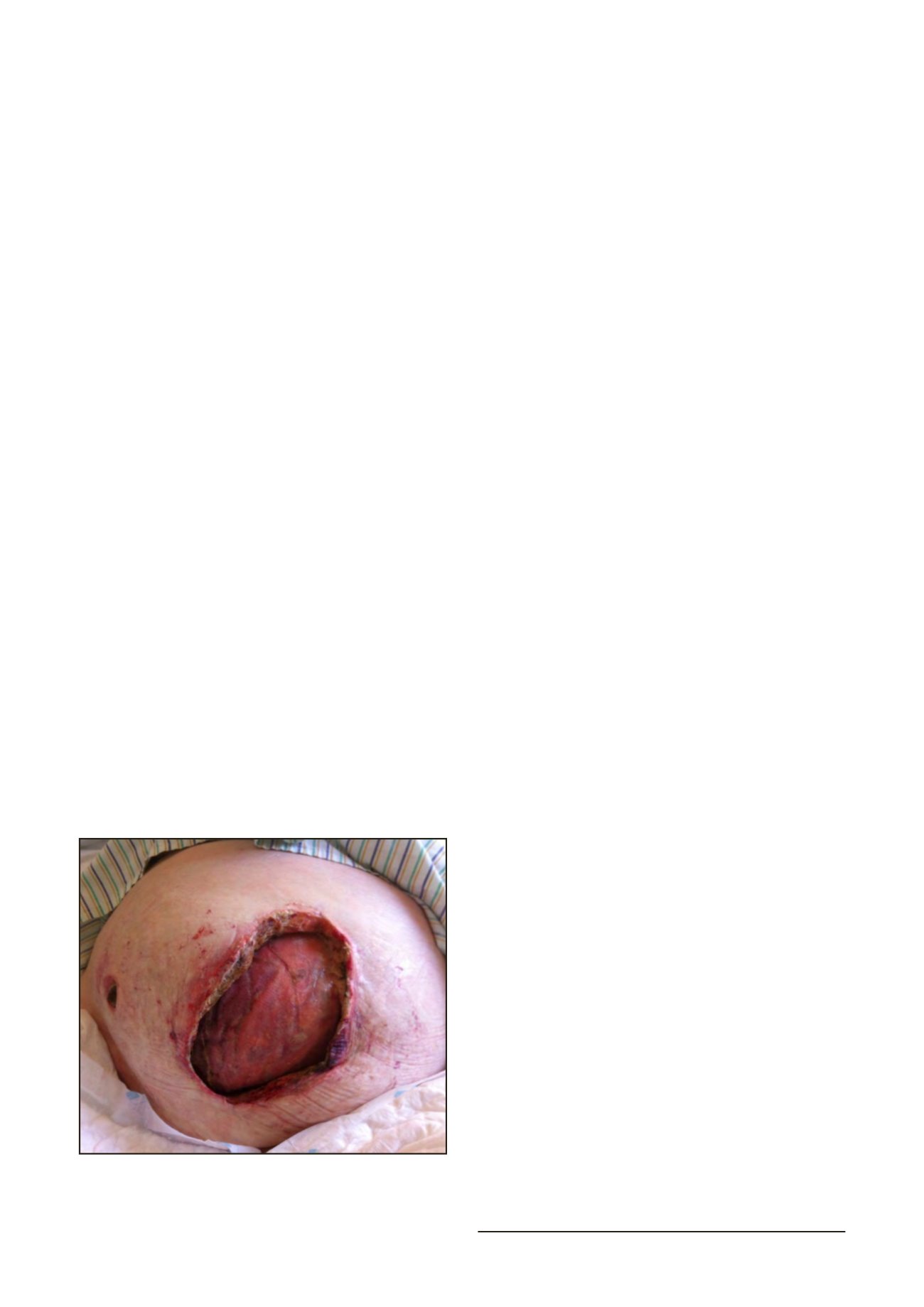
infecciones quirúrgicas del tejido o de la malla (Figura 1). (6,7)
Asimismo en la técnica de separación por componentes se
seccionan vasos sanguíneos perforantes que irrigan grasa y piel
que los recubre, que junto con el espacio muerto que se crea ge-
neran seromas e infecciones.
Considerando los inconvenientes de las terapias clásicas, es
importante la búsqueda de nuevas alternativas terapéuticas ca-
paces de solucionar dichas limitaciones.
En este contexto, la Ingeniería Tisular es un área interdis-
ciplinar que aplica los principios y métodos de la ingeniería para
el desarrollo de sustitutos biológicos que restauren, conserven o
favorezcan la formación de tejidos mediante la combinación de
células, biomateriales y señales moleculares (9). En este sentido
su aplicación, en el campo de la medicina, ha experimentado un
gran avance, lográndose, en el campo de la cirugía, el diseño de
mallas de carácter biológico, biocompatible y biorreabsorbible
(10). Con respecto a la terapia convencional, con mallas sinté-
ticas, los sustitutos biológicos, elaborados mediante ingeniería
tisular, nos aportan una serie de ventajas, entre las que se des-
tacan las siguientes: las células madre favorecen el crecimiento,
angiogénesis y regeneración del tejido (11, 12, 13), preservan las
propiedades biológicas y la matriz extracelular del tejido nativo,
pueden aplicarse sobre campos contaminados (6) o vísceras ex-
puestas, tienen una menor tasa de infección de la malla (14, 15)
y fistulas y por tanto menor necesidad de retirada de las mismas
aunque se encuentren infectadas (16) o expuestas, producen me-
nos formación de adherencias (17), tienen la capacidad de adap-
tarse al desarrollo físico del paciente que la porta, si son células
autólogas podrían producir una menor respuesta inmune y limi-
tar la respuesta inflamatoria. En este sentido los materiales bioló-
gicos cumplen algunos de estos requisitos, por lo que conforman
una opción viable en este campo.
Algunas de estas mallas de carácter biológico ya se utilizan,
aunque con limitadas indicaciones, en la práctica clínica diaria
(matrices acelulares a partir de derivados humanos, porcinos y
bovinos principalmente) por lo que en esta revisión las incluire-
mos dentro de las terapias convencionales.
Sin embargo, esta nueva opción terapéutica se encuentra en
fases tempranas de investigación y desarrollo, por lo que es difícil
conocer su comportamiento sobre todo a largo plazo y su porcen-
taje de recidivas. Por este motivo, es imprescindible un avance en
los estudios en este campo, para que se disponga de indicaciones
clínicas adecuadas.
En este artículo revisaremos inicialmente las terapias clási-
cas utilizadas para tratar los defectos de la pared abdominal, y
posteriormente abordaremos las nuevas terapias basadas en téc-
nicas de ingeniería tisular en este campo de estudio.
TERAPIAS CONVENCIONALES
Dentro de este apartado consideramos aquellas terapias y
técnicas cuyos resultados han sido constatados, por lo que son
utilizadas en la práctica clínica diaria. Por un lado tenemos la téc-
nica de separación anatómica por componentes que mediante
una disección anatómica de los planos de la musculatura abdomi-
nal permite disminuir la tensión y posibilita el cierre de la misma,
y por otro lado las mallas protésicas. Dentro de estas destacamos
las mallas sintéticas (poliglactina, polipropileno, politetrafluoroe-
tileno expandido (ePTFE), mixtas). Mediante Ingeniería Tisular se
han diseñado matrices acelulares a partir de derivados humanos,
porcinos y bovinos principalmente. Aunque su uso aún no está
muy extendido los resultados obtenidos hasta el momento son
esperanzadores.
La técnica de separación anatómica por componentes fue
introducida por Ramírez en 1990 (18, 19). Consiste en la separa-
ción de la fascia y el músculo del oblicuo externo con una incisión
lateral a la línea semilunaris, creando un plano entre el músculo
oblicuo interno, oblicuo externo y recto abdominal. (Figura 2)
Esta técnica permite disminuir la tensión muscular porque,
como es sabido, la tensión en el cierre y por tanto en la línea de
sutura condiciona la recidiva. De esta forma se consigue reducir
el tamaño del defecto, permitiendo un cierre primario musculo-
fascial reforzado con una malla o en el caso de que el defecto
sea muy grande, utilizando la malla como puente entre los bordes
músculo-fasciales. Esta técnica consigue avances de los bordes
del defecto eventrante de 4 a 6 cm por cada lado. El principal
Figura 1. Ejemplo de una malla abdominal infectada. (8)

















